Behçet Hastalığı
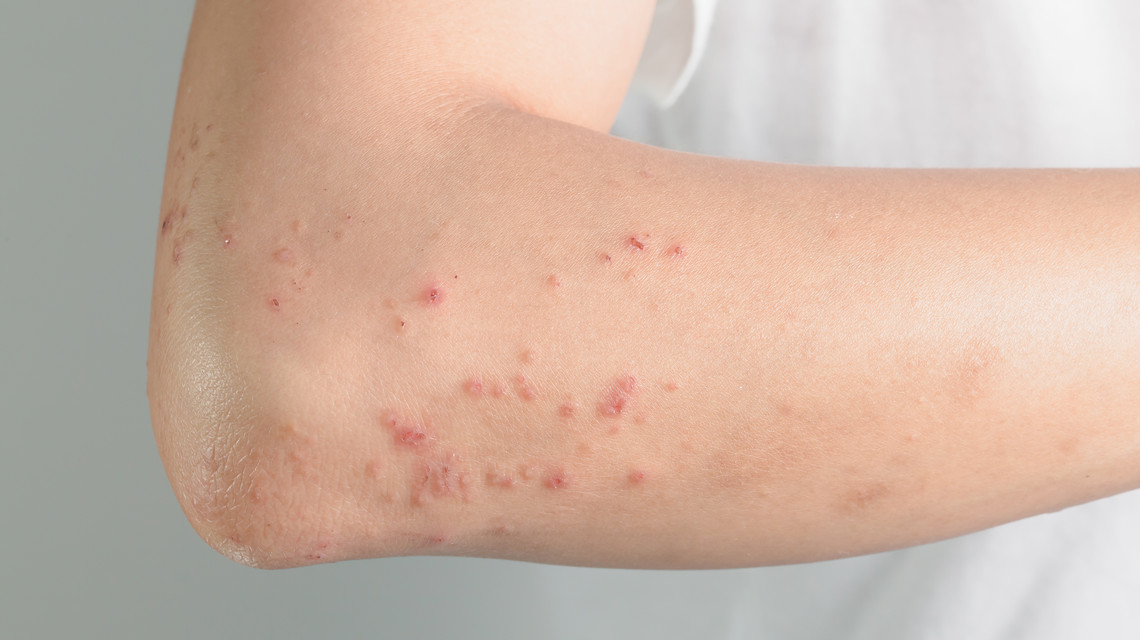 Behçet hastalığı, dermatoloji profesörü Hulusi Behçet (1889-1948) tarafından 1937 yılında üç hastada oral ülser, genital ülser ve üveit birlikteliği ile tanımlanmıştır (1). Son 30 yılda Behçet hastalığı ile ilgili bilgilerimiz hızla artmıştır. Hastalığın semptomları tekrar eden özelliktedir. Bunlar sırasıyla; ağız içinde aftöz ülserler, genital bölgede ülserler, gözün tüm katmanlarını etkileyebilen üveit ve/veya vaskülit, daha çok alt ekstremite büyük eklemlerini etkileyebilen intermitant artrit, deride akneiform lezyonlar ve/veya eritema nodozum lezyonlarıdır (1). Daha nadir olmak üzere arter ve venöz sistemde vaskülit ve/veya tromboz, santral sinir sisteminde lezyonlar, pulmoner sistemde tromboz ve/veya arter anevrizmaları ve gastrointestinal sistemde inflamasyon da Behçet hastalığında görülebilmektedir (1). Dünya üzerinde, Orta Doğuda, Akdeniz ülkelerinde ve ipek yolu boyunca hastalık daha sık görülmektedir (1). Kendisine özgü bir laboratuvar testi yoktur. Paterji testi tanısal olarak yardımcı olabilir. Genetik geçiş olduğunu gösteren bulgular vardır, özellikle HLA-B51 geni ile Behçet hastalığı arasında ilişki bulunmaktadır (1).
Behçet hastalığı, dermatoloji profesörü Hulusi Behçet (1889-1948) tarafından 1937 yılında üç hastada oral ülser, genital ülser ve üveit birlikteliği ile tanımlanmıştır (1). Son 30 yılda Behçet hastalığı ile ilgili bilgilerimiz hızla artmıştır. Hastalığın semptomları tekrar eden özelliktedir. Bunlar sırasıyla; ağız içinde aftöz ülserler, genital bölgede ülserler, gözün tüm katmanlarını etkileyebilen üveit ve/veya vaskülit, daha çok alt ekstremite büyük eklemlerini etkileyebilen intermitant artrit, deride akneiform lezyonlar ve/veya eritema nodozum lezyonlarıdır (1). Daha nadir olmak üzere arter ve venöz sistemde vaskülit ve/veya tromboz, santral sinir sisteminde lezyonlar, pulmoner sistemde tromboz ve/veya arter anevrizmaları ve gastrointestinal sistemde inflamasyon da Behçet hastalığında görülebilmektedir (1). Dünya üzerinde, Orta Doğuda, Akdeniz ülkelerinde ve ipek yolu boyunca hastalık daha sık görülmektedir (1). Kendisine özgü bir laboratuvar testi yoktur. Paterji testi tanısal olarak yardımcı olabilir. Genetik geçiş olduğunu gösteren bulgular vardır, özellikle HLA-B51 geni ile Behçet hastalığı arasında ilişki bulunmaktadır (1).
Ülkemizde Behçet hastalığının epidemiyolojisi ile ilgili yapılmış 5 çalışma bulunmaktadır (2). İkisi İstanbul olmak üzere Ankara, Ordu ve Edirne’de yapılmıştır. Buna göre, Behçet hastalığı prevalansı 20-370/100.000 arasında değişmektedir (2). İnsidansı bilinmemektedir. Avrupa ülkelerinde Behçet hastalığının prevalansı oldukça düşüktür (<10/100.000).
Etiyolojisi ve Risk Faktörleri
Behçet hastalığı ilk tanımlandığı yıllarda viral bir hastalık olarak düşünülmekteydi (3). Sonraki yıllarda da infeksiyöz etiyoloji (başta streptokoklar ve herpes simpleks virüsü) üzerinde sıkça durulmuştur. Behçet hastalığında doğal immün sistemin yanı sıra edinsel immün sistem de aktiftir ve proinflamatuar sitokinler ve T helper 1 tipi sitokinler etiyolojide sorumlu tutulmaktadır (3). Behçet hastalığı genelde sporadik vakalar şeklinde olmakla birlikte, aile yakınlarında da artmış oranda Behçet hastalığı bulunmaktadır. Behçet hastalığının asıl olarak MHC sınıf 1 genleri (HLA-B51) ile ilişkili olduğu bulunmuştur. İpek yolu bölgesinde Behçet hastalarında HLA-B51 geni yüzde 50-80 arasında bulunurken, normal popülasyonda bu geni taşıyanların sıklığı yaklaşık yüzde 25’tir. Aynı zamanda diğer MHC genleri ile ilgili ilişkiler de tanımlanmıştır (3).
Semptom ve Bulguları
- Tekrar eden oral ülser ve genital ülser,
- Gözde üveit,
- Deri lezyonları (eritema nodozum, akneiform lezyonlar) ve paterji pozitifliğine göre konulmaktadır (1).
- Artrit/artralji,
- Büyük damar vaskülitleri, anevrizma, arter/venöz sistem trombozları,
- Terminal ileumda daha belirgin olmak üzere kolon-ince bağırsakta aftöz ülserler,
- Santral sinir sisteminde tutulum (özellikle beyin sapında lezyon ve sagital venöz sistemde tromboz),
- Pulmoner tromboemboli ve pulmoner anevrizma,
- Epididimit bulgularından biri veya birkaçı tutulumun şiddetine bağlı olarak görülür.
Tanı Testleri
Behçet hastalığının tanısı asıl olarak klinik bulgulara dayanarak konulmaktadır. Uluslararası Behçet grubunun önerilerine göre Behçet hastalığı tanısı tekrar eden oral ülser, genital ülser, gözde üveit, deri lezyonları (eritema nodozum, akneiform lezyonlar) ve paterji pozitifliğine göre konulmaktadır (1). Ancak artrit/artralji, büyük damar vaskülitleri, anevrizma, arter/venöz sistem trombozları, terminal ileumda daha belirgin olmak üzere kolon-ince bağırsakta aftöz ülserler, santral sinir sisteminde tutulum (özellikle beyin sapında lezyon ve sagital venöz sistemde tromboz), pulmoner tromboemboli ve pulmoner anevrizma, epididimit de Behçet hastalığı tanısını desteklemektedir (1).
Laboratuar testlerinde artmış akut faz yanıtları görülebilir. Etkilenen organın görüntülenmesi tanıda yardımcıdır. Manyetik rezonans, bilgisayarlı tomografi veya Doppler ultrasonografi ile etkilenen damarlarda tromboz veya anevrizmanın gösterilmesi, beyin sapı lezyonlarında manyetik rezonans görüntüleme, gastrointestinal sistem tutulumlarında kolonoskopi ve gerekli durumlarda biyopsiler, göz anjiyografisinde retinal vaskülit bulgularının görülmesi, deri lezyonlarında biyopsi ile saptanan eritema nodozum Behçet hastalığı tanısını desteklemektedir. Paterji testi Behçet hastalığı tanı kriterlerinde de olan en önemli tanısal testlerden birisidir ancak pozitif olma sıklığı Türkiye’de farklı serilerde yüzde 30-60 arasında değişmektedir (1). Crohn hastalığı gibi başka inflamatuar hastalıklarda da yüzde 10 sıklıkla paterji testi pozitif olabilmektedir (1).
Erken Tanı ve Tedavi
Behçet hastalığının olmazsa olmaz bulgusu tekrar eden oral ülserlerdir. Türkiye’de tekrar eden oral aft sıklığı İç Hastalıkları Derneğinin yaptığı toplum kökenli çalışmada yüzde 13 olarak saptanmıştır (Yayınlanmamış veri). Behçet hastalığının sıklığı ise en fazla yüzde 0,37 olarak belirtilmektedir (2). Buna göre oral aft bulgusu olan hastaların tümünün taranması oldukça maliyetlidir. Öte yandan, Behçet hastalığının ortalama başlangıç yaşı 20’li yaşların ortasıdır ve genel kabul edilen görüşe göre 40 yaşından sonra hastalığın aktivitesi azalmakta veya kaybolmaktadır (1). Bu nedenle, erken tanı konulma yaşını 15-40 yaş arası hastalar olarak kısıtlamak mantıklı olabilir. Hastalığın erken tanısının konulabilmesi için oral aft bulgusu olan hastaların Behçet hastalığının diğer olası bulguları açısından bilgilendirilmesi gerekmektedir. Erken tanı için uygulanacak bir laboratuar testi bulunmamaktadır.
Behçet hastalığının tedavisi tutulan organın yeri ve ciddiyetine göre değişmektedir. Mukokütanöz Behçet hastalığı olarak tanımlanan hafif formlarda kolşisin, kısa süreli glukokortikoid tedavileri uygulanabilirken, göz tutulumu veya yaşamı tehdit eden durumlarda immünsupresif tedaviler (azatiopurin, siklosporin, siklofosfamid gibi) verilebilmektedir (4).
Morbidite ve Mortalite
Behçet hastalığında tutulan organa göre morbidite görülebilmektedir. Tutulum sıklığından dolayı en korkulan morbidite görme kaybıdır. İmmünsupresif tedavilerin rutin kullanıma girmediği dönemlerde beş yıldan uzun süreli hastalığı olanlarda görme kaybı yüzde 50 ve üzerindeydi (5). Günümüzde görme kaybı sıklığı takip edilen süreye göre değişmekle birlikte, erkeklerde yüzde 20, kadınlarda yüzde 10’lara kadar düşmüştür (5). Vasküler ve nörolojik hasar da önemli morbidite nedeni olabilmektedir. Behçet hastalarında özellikle hastalığın ilk yedi yılı içerisinde artmış bir mortalite sıklığı bulunmaktadır. İlk yedi yıl içerisindeki hastalarda yaş gruplarına göre standardize mortaite oranları arasında farklar bulunmaktadır. Buna göre 14-24 yaş arasında standardize mortalite oranı 13,3 (4,9-29,1), 25-34 yaş arasında 3,3 (1,2-7,2) ve 35-50 yaş arasında 1,9 (0,7-4,2) olarak hesaplanmıştır (5). Önemli ölüm nedenleri pulmoner arter anevrizması ve parankimal santral sinir sistemi hastalığıdır (5).
|
Yıllar İtibariyle Behçet Hastalığı Hasta Sayısı |
|||||||
|
2014 |
2014 |
2015 |
2015 |
2016 |
2016 |
2017 |
2017 |
|
Erkek |
Kadın |
Erkek |
Kadın |
Erkek |
Kadın |
Erkek |
Kadın |
|
9.308 |
12.066 |
19.459 |
22.668 |
19.424 |
22.502 |
25.749 |
29.633 |
Kaynak: Sağlık Net Kayıtları
Kaynaklar:
- Colin G. Barners. History and Diagnosis. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Sebahattin Yurdakul, Yusuf Yazıcı. Epidemiology of Behçet’s Syndrome and regional differences in disease expression. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Haner Direskeneli, Güher-Saruhan Direskeneli. Disease Mechanism. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Vedat Hamuryudan, Ina Kötter. Medical management of Behçet’s Syndrome. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Emire Seyahi, Hasan Yazıcı. Prognosis in Behçet’s Syndrome. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
