Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk...
Read more
Kalın Bağırsak Kanseri (Kolorektal Kanser) Kanser hücrelerin kontrolsüz çoğalmasıyla...
Read more
Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın...
Read more
Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada...
Read more
Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi...
Read more
Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında...
Read more
Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen...
Read more
Böbrekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde...
Read more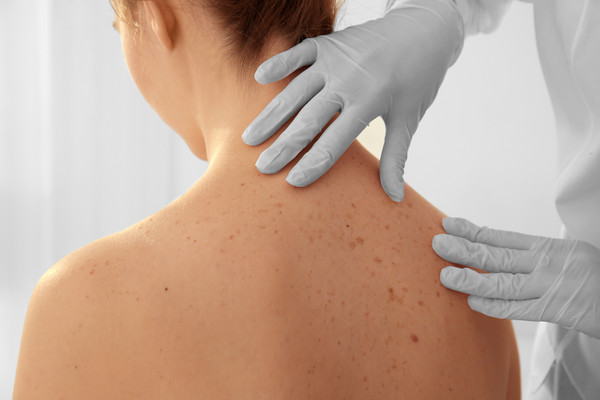
Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır. Cilde...
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın...
Read more
Safra kesesi kastan yapılmış armut biçimimde bir torbadır ve...
Read more
Lösemi, kan hücrelerinin özellikle de akyuvarların normalin üzerinde çoğalması...
Read more
Belirtileri En sık görülen belirtiler şunlardır; Üst karın bölgesinde...
Read more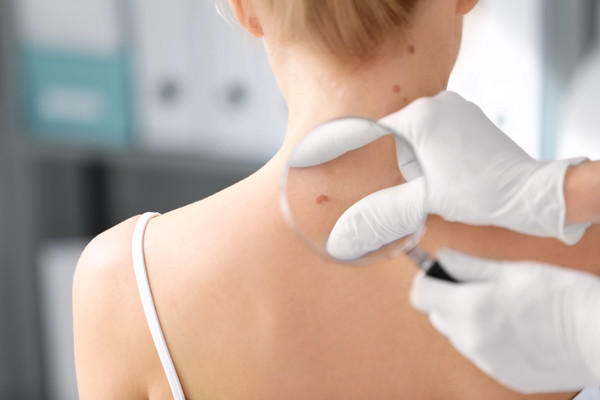
Cilde rengini veren melanositlerden kaynaklanan bir cilt tümörüdür. Melanositler,...
Read more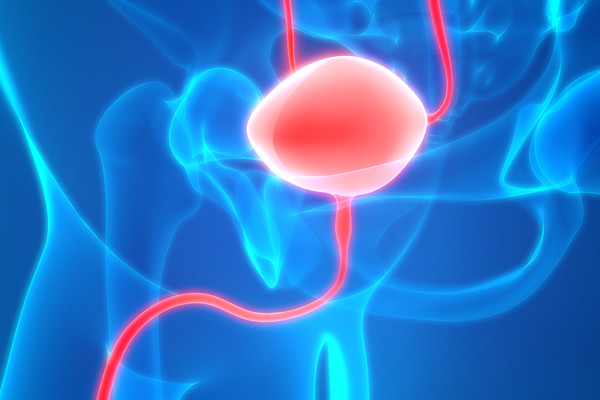
Mesane içerisinde yer alan hücreler kontrolsüz bir şekilde çoğaldıkları...
Read more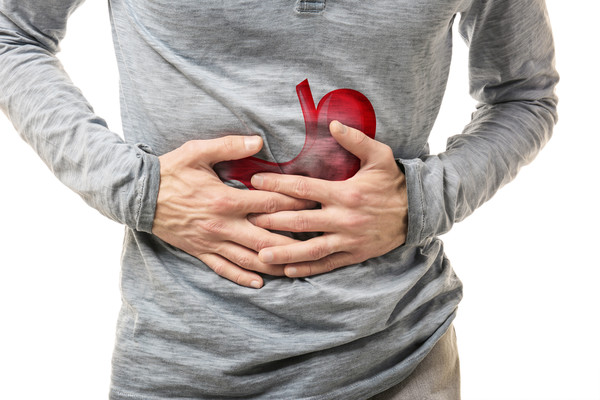
Mide kaburgaların altında karnın üst bölgesinde yer alan içi...
Read more
Belirtileri İnatçı kasık ve karın ağrısıYumurtalık kanserinin en sık...
Read more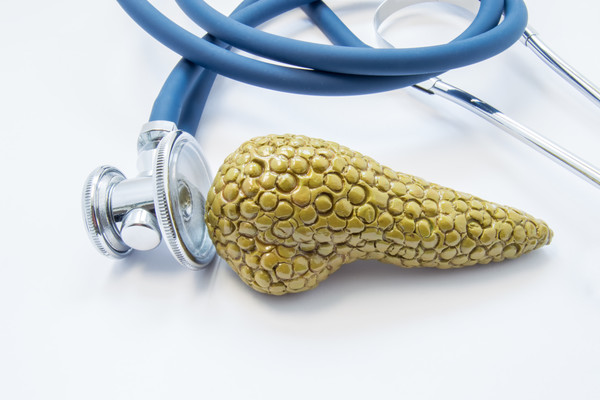
Belirtileri İdrarda ve ciltte sararma Üst/orta karın veya sırt...
Read more
Prostat, erkek üreme sisteminin parçası olan bir salgı bezidir....
Read more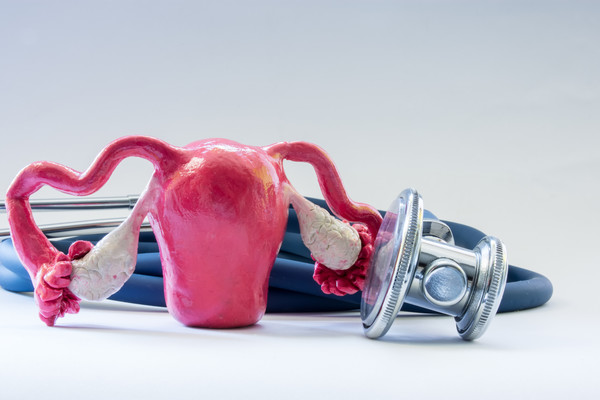
Endometrium kanseri endometrium olarak isimlendirilen rahim iç zarının kanseridir....
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın...
Read more
Tükrük, yiyecekleri sindirme sürecine başlayan enzimleri içerir. Ayrıca ağız...
Read more
Oral kavite olarak isimlendirilen bölge; dudakların ve yanakların iç...
Read more
Larinkste yani gırtlakta başlayan kanserler, laringeal kanserler olarak adlandırılır....
Read more Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi akciğerimiz de birçok hücreden oluşur. Bu hücreler akciğerin normal olarak görevini yapabilmesi için ihtiyaç doğrultusunda bölünerek çoğalırlar. Akciğer kanseri, yapısal olarak normal akciğer dokusundan olan hücrelerin ihtiyaç ve kontrol dışı çoğalarak akciğer içinde bir kitle (tümör) oluşturmasıdır. Burada oluşan kitle öncelikle bulunduğu ortamda büyür, daha ileriki aşamalarda ise çevre dokulara veya dolaşım yoluyla uzak oranlara yayılarak (karaciğer, kemik,beyin vb. gibi) hasara yol açarlar. Bu yayılmaya metastaz adı verilir.
Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi akciğerimiz de birçok hücreden oluşur. Bu hücreler akciğerin normal olarak görevini yapabilmesi için ihtiyaç doğrultusunda bölünerek çoğalırlar. Akciğer kanseri, yapısal olarak normal akciğer dokusundan olan hücrelerin ihtiyaç ve kontrol dışı çoğalarak akciğer içinde bir kitle (tümör) oluşturmasıdır. Burada oluşan kitle öncelikle bulunduğu ortamda büyür, daha ileriki aşamalarda ise çevre dokulara veya dolaşım yoluyla uzak oranlara yayılarak (karaciğer, kemik,beyin vb. gibi) hasara yol açarlar. Bu yayılmaya metastaz adı verilir.
Risk Faktörleri Nelerdir?
- Sigara, puro, pipo (tütün) içimi: Akciğer kanserinin bugün ispatlanmış olan en önemli risk faktörüdür.
- Asbest: Madenlerde, gemi yapımında, yalıtım malzemesi yapımında kullanılır. Solunum yollarında uzun süreli tahriş oluşturur.
- Radon: Evlerde, toprakta doğal olarak bulunan,kokusuz radyoaktif bir gazdır
- Verem hastalığı (tüberküloz): Bu hastalığın yerleştiği akciğer alanında sonradan akciğer kanseri gelişebilir.
- Daha önceden akciğer kanseri geçirmiş olmak: Bir kere akciğer kanseri nedeniyle ameliyat olmuş, veya ışın tedavisi uygulanmış olanlarda ikinci bir kanser gelişme riski vardır. Sigara içmek bu riski ayrıca arttırır.
- Radyoaktif uranyum cevheri gibi cevherler
- Bazı kimyasalların uzun süreli solunması (arsenik, berilyum, kadmiyum, vinil klorür gibi)
- Radyoterapi öyküsü
- Hava kirliliği
- Aile öyküsü
Belirtileri Nelerdir?
Akciğer kanserlerinin en sık görülen belirtileri şunlardır;
- Geçmeyen veya giderek kötüleşen öksürük
- Öksürürken kan veya kanlı balgam çıkarmak
- Derin nefes alırken, öksürürken veya gülerken kötüleşen göğüs ağrısı
- İştahsızlık, halsizlik, yorgunluk ve kilo kaybı
- Ses kısıklığı
- Nefes darlığı
- Sürekli tekrarlayan veya geçmeyen bronşit veya zatürre gibi akciğer enfeksiyonları
Tanı Nasıl Konulur?
Düz akciğer röntgenleri ile akciğerde kitle görülen hastalara,öncelikle bilgisayarlı tomografi çekilir.Elde edilen üç boyutlu görüntü ile kitleye nasıl ulaşılabileceğine karar verilir.Hastadan ya tomografi rehberliğinde ya da bronkoskopi dediğimiz ince bükülebilir bir tüple akciğerine ulaşılarak iğneyle parça alınır.Bu işleme biyopsi adı verilir. Gerekli görüldüğü takdirde farklı görüntüleme tetkikleri de yapılabilir.
Tedavi;
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, hedefe yönelik tedaviler radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
 Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk borusunun arkasında devam eder ve karında mide başlangıcında diyafram düzeyinde sonlanır. Kişi yuttuğu zaman, özefagus kas tabakaları kasılarak yiyecekleri mide içine doğru iter. Erişkinlerde özefagus yaklaşık 25 cm kadardır. Ağızdan hemen sonraki bölümü üst, göğüs kafesi içindeki orta ve mide ile birleştiği alan alt özefagus olarak adlandırılır.
Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk borusunun arkasında devam eder ve karında mide başlangıcında diyafram düzeyinde sonlanır. Kişi yuttuğu zaman, özefagus kas tabakaları kasılarak yiyecekleri mide içine doğru iter. Erişkinlerde özefagus yaklaşık 25 cm kadardır. Ağızdan hemen sonraki bölümü üst, göğüs kafesi içindeki orta ve mide ile birleştiği alan alt özefagus olarak adlandırılır.
Belirtileri
Özefagus kanserinin en sık görülen belirtileri şunlardır;
- Yutma güçlüğü veya yutkunurken ağrı olması,
- Göğüste ağrı ve/veya yanma hissi
- Kilo kaybı
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir. Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Bilinen risk faktörleri şunlardır;
- Erkek cinsiyet ( Erkeklerde kadınlardan 3 kat fazla görülmekte olup, bu durum erkeklerin daha fazla sigara içmesine bağlanmıştır)
- İleri yaş (>65 yaş)
- Sigara içme
- Alkol tüketimi
- Obezite
Tanı
Özefagus kanserinde kullanılan temel tanı yöntemleri şunlardır;
- Özefagusun ilaçlı filminin (baryumlu özefagus grafisi) çekilmesi
- Endoskopi denilen optik ışıklı kameralarla özefagus incelenir ve patolojik tanı için parça (biyopsi) alınır.
Ayrıca farklı tetiklerin yapılması da gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi cerrahi gibi farklı seçenekleri içermektedir.
Referanslar
 Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında makat olarak adlandırılır. Aslında anüs çok karmaşık sinir ve kas yapılarından oluşan çok fonksiyonel bir organdır. Anüsten içeri girildiğinde yaklaşık 4 cm’lik bir bölüme de anal kanal denilmektedir.
Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında makat olarak adlandırılır. Aslında anüs çok karmaşık sinir ve kas yapılarından oluşan çok fonksiyonel bir organdır. Anüsten içeri girildiğinde yaklaşık 4 cm’lik bir bölüme de anal kanal denilmektedir.
Risk Faktörleri:
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Anüs kanserinde bilinen başlıca risk faktörleri şunlardır;
- Rahim ağzı kanserine de neden olan ve anüs ve çevresinde siğiller yapan human papillomavirus (HPV) adlı virüs infeksiyonu,
- Anüs yoluyla cinsel ilişki (hem kadın, hem de erkeklerde),
- Çok eşlilik,
- Sigara, AIDS hastalığı ve benzeri nedenlerle bağışıklık sisteminin baskılanması
Belirtiler: 
- Anüs bölgesinde çok sayıda siğil bulunması
- >50 yaş
- Sigara
- Makatta ağrı veya rahatsızlık hissi
- Dışkılama esnasında kanama olması
- Makat etrafında yaraların oluşması
Tanı:
Anal kanal kanserlerinde kullanılan başlıca tanı yöntemleri şunlardır;
- Tanı parmakla muayenede ele kitle gelmesi
- Proktoskop denilen küçük bir alet ile anal kanalın değerlendirilmesi ve gerekli bölgeden biyopsi alınması
- Ayrıca farklı görüntüleme tetkiklerinden(Ultrasonografi, MR, bilgisayarlı tomografi gibi) de faydalanılabilir.
Tedavi:
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi,cerrahi kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
 Kalın Bağırsak Kanseri (Kolorektal Kanser)
Kalın Bağırsak Kanseri (Kolorektal Kanser)
Kanser hücrelerin kontrolsüz çoğalmasıyla ortaya çıkan bir hastalıktır. Ülkemizde kalın bağırsak kanserleri, tüm kanserler içerisinde üçüncü sırada yer almaktadır.
Risk Faktörleri
Kalın bağırsak kanserinin değiştirilebilir risk faktörleri şunlardır:
- Aşırı kilolu veya obez olmak
- Fiziksel olarak aktif olmamak
- Fazla miktarda işlenmiş (sosis, salam ve benzeri) veya işlenmemiş kırmızı et (sığır, kuzu, karaciğer ve benzerleri) tüketmek
- Sigara dahil tütün ürünlerini kullanmak
- Fazla miktarda alkol almak
Kalın bağırsak kanserinin değiştirilemez risk faktörleri şunlardır:
- Yaş alma: Yaş arttıkça kalın bağırsak kanseri riski artmakta
- Kişinin kalın bağırsak polipleri olması
- Kişinin inflamatuvar bağırsak hastalığı (Ülseratif kolit veya Crohn hastalığı) olması
- Kişinin daha önceden kalın bağırsak kanseri geçirmesi
- Ailede kalın bağırsak polipleri veya kalın bağırsak kanseri olması
- Kalıtsal bir sendromun olması (ailesel adenomatöz polipozis ve kalıtımsal polipozis dışı kolon kanseri (Lynch sendromu) gibi)
- Tip 2 diyabet hastası olması
Belirtiler
- Bağırsak alışkanlıklarında ishal-kabızlık gibi değişikliklerin olması ve bu değişikliklerin birkaç günden uzun sürmesi
- Bağırsakların tam boşalmadığı hissi
- Dışkıda kan (parlak ya da koyu kırmızı) görülmesi ve/veya dışkı renginde koyulaşma
- Karında şişkinlik, kramp tarzında ağrı veya gaz şikâyeti
- Bilinen bir neden olmaksızın kilo kaybı
- Güçsüzlük ve yorgunluk
Tanı
Genellikle hastalık ilerleyince belirti vermektedir. Bu yüzden tarama, polipleri ve kanseri erken teşhis edebilmek açısından çok önemlidir. Tarama ile kanserleşmemiş polip halindeki tümörler tespit edilip çıkarılarak kanser gelişmesi önlenir, kanser gelişmiş olan olgularda ise, erken teşhis ile yaşam süresi ve kalitesi artırılır.
Ülke genelinde kalın bağırsak kanser taramaları; 50-70 yaş arasında kadın ve erkek nüfusa Kanser Erken Teşhis, Tarama ve Eğitim Merkezleri (KETEM), Toplum Sağlığı Merkezleri (TSM), Sağlıklı Hayat Merkezleri (SHM) ve Aile Sağlığı Merkezlerinde (ASM) gaitada gizli kan kiti ile hızlı, pratik ve güvenilir bir şekilde 2 yılda bir ücretsiz olarak yapılmaktadır. 50-70 yaş arasında kişilere, her 10 yılda bir de kolonoskopi ile tarama önerilmektedir.
Ailede kalın bağırsak polipleri, kalın bağırsak kanseri, ülseratif kolit, Crohn Hastalığı ya da kalıtsal polipozis veya polipozis dışı sendrom öyküsü olan bireylerde 40 yaşından itibaren taramaya başlanmaktadır.
Tedavi
Kalın bağırsak kanserinde cerrahi, ilaç tedavisi (kemoterapi) ve ışın tedavisi (radyoterapi) gibi farklı tedavi seçenekleri uygulanmaktadır.
Korunma
Kalın bağırsak kanserini önlemek için atılması gereken en önemli adımlardan biri tarama olmakla birlikte;
- Sağlıklı kiloda kalmak ve bunu sürdürmek
- Taze meyve ve sebze ağırlıklı beslenmek
- Posa içeriği yüksek besinlerin tüketimini artırmak. Posa içeriği en yüksek besinler sırasıyla; kuru baklagiller, tahıllar, sebze-meyvelerdir.
- Günde 30-60 dakika orta düzeyde fiziksel aktivite yapmak (tempolu yürüyüş, bisiklete binme gibi)
- Sigara ve alkol kullanmamak
Kaynaklar
- Colorectal Cancer Risk Factors. American Cancer Society https://www.cancer.org/cancer/colon-rectal-cancer/causes-risks-prevention/risk-factors.html (Erişim tarihi: 14.01.2019)
- Colorectal Cancer Signs and Symptoms. American Cancer Society. https://www.cancer.org/cancer/colon-rectal-cancer/detection-diagnosis-staging/signs-and-symptoms.html (Erişim tarihi: 14.01.2019)
- Türkiye Kanser İstatistikleri, 2015. T.C. Sağlık Bakanlığı, Halk Sağlığı Genel Müdürlüğü, 2018.
- Türkiye Beslenme Rehberi TÜBER 2015, T.C. Sağlık Bakanlığı Yayın No: 1031, Ankara 2016. https://dosyasb.saglik.gov.tr/Eklenti/10915,tuber-turkiye-beslenme-rehberipdf.pdf?0 (Erişim tarihi: 30.11.2017)
- Healthy Living. Screening & Prevention. Colorectal Cancer Alliance. https://www.ccalliance.org/screening-prevention/healthy-living (Erişim tarihi: 14.01.2019)
- Treating Colorectal Cancer. American Cancer Society. https://www.cancer.org/cancer/colon-rectal-cancer/treating.html (Erişim tarihi: 14.01.2019)
 Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen kanser türleri arasında yer almaktadır. Baş ve boyun kanserlerinin büyük çoğunluğu erken dönemde belirti verirler. Belirtiler erken fark edilip, doktor erken uyarılırsa, doktorun zamanında doğru teşhis koyması kolaylaştırılabilir.
Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen kanser türleri arasında yer almaktadır. Baş ve boyun kanserlerinin büyük çoğunluğu erken dönemde belirti verirler. Belirtiler erken fark edilip, doktor erken uyarılırsa, doktorun zamanında doğru teşhis koyması kolaylaştırılabilir.
Baş ve boyun kanserleri; ağız boşluğunu; dudaklar, yanakların iç kısmı, diş eti, damak, dil, ağız tabanı, burun delikleri derisi ve burun döşemesini, boğazın en üst kısmında görülen nazofarinks kanserlerini, sinüs olarak adlandırılan ve yüz kemikleri içinde burun çevresinde yer alan hava boşlukları içinde gelişen paranazal sinüs kanserlerini, burnun gerisini boğaza bağlayan alanda orofarinks kanserlerini, boğazın biraz daha alt kesiminde hipofarinks kanserlerini ve onun da altındaki alanda larinks kanserlerini, kulak kepçesi ve dış kulak yolu kanserlerini, bir de tükrük bezleri kanserlerini kapsar.
Risk Faktörleri
Alkol ve tütün kullanımı(tütün çiğnenmesi veya sigara içme gibi) özellikle ağız boşluğu,orofarinks,hipofarinks ve larinks olmak üzere baş-boyun kanserlerinin en önemli nedenleridir. Kanser gelişme riski, hem tütün ürünleri hem de alkol kullananlarda risk, bu ikisinden yalnızca birini kullananlara göre daha yüksektir.
Baş-boyun kanserlerinin gelişmesinde diğer bir önemli etken cinsel yolla bulaşan HPV (Human Papilloma Virus) olup, bu virüs özellikle orofarinks kanserine yol açmaktadır. Diğer nedenler arasında da; ağız hijyeninin bozuk olması, radyasyon maruziyeti, ve EBV(Ebstein Barr Virus ) enfeksiyonları sayılabilir.
Belirtileri Nelerdir?
- Baş ve boyunun herhangi bir kesiminde şişlik (genellikle ağrısız ve gittikçe büyüyen tarzda),
- Ağız içinde, dilde veya dudakta iyileşmeyen yaralar,
- Çiğnemede ve yutkunmada güçlük,
- Devam eden ses kısıklığı veya seste değişiklik,
- Nefes alma veya konuşma güçlüğü,
- Devam eden kulak ağrıları, kulak çınlaması, veya işitme güçlüğü ve boyunda şişlik olabilir.
Tanı
- İlgili uzman şikayetler doğrultusunda muayenesini yapar.
- Şüpheli bölgeden patolojik inceleme için parça alınır (lokal veya genel anestezi gerekebilir).
- Tanı konulduktan sonra hastalığın evresini belirlemek amacıyla farklı tetiklerin yapılması gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi, hedefe yönelik tedaviler gibi farklı seçenekleri içermektedir.

Referanslar
- Gandini S, Botteri E, Iodice S, et al.Tobacco smoking and cancer: a meta-analysis.International Journal of Cancer 2008; 122(1):155–164.
- Hashibe M, Boffetta P, Zaridze D, et al. Evidence for an important role of alcohol- and aldehyde-metabolizing genes in cancers of the upper aerodigestive tract. Cancer Epidemiology, Biomarkers and Prevention2006; 15(4):696–703.
- Hashibe M, Brennan P, Benhamou S, et al. Alcohol drinking in never users of tobacco, cigarette smoking in never drinkers, and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Journal of the National Cancer Institute2007; 99(10):777–789.
- Boffetta P, Hecht S, Gray N, Gupta P, Straif K. Smokeless tobacco and cancer. The Lancet Oncology2008; 9(7):667–675.
Blot WJ, McLaughlin JK, Winn DM, et al. Smoking and drinking in relation to oral and pharyngeal cancer. Cancer Research 1988; 48(11):3282–3287.
- Tuyns AJ, Estève J, Raymond L, et al. Cancer of the larynx/hypopharynx, tobacco and alcohol: IARC international case-control study in Turin and Varese (Italy), Zaragoza and Navarra (Spain), Geneva (Switzerland) and Calvados (France). International Journal of Cancer1988; 41(4):483–491.
- Hashibe M, Brennan P, Chuang SC, et al. Interaction between tobacco and alcohol use and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiology, Biomarkers and Prevention2009; 18(2):541–550.
- Chaturvedi AK, Engels EA, Pfeiffer RM, et al. Human papillomavirus and rising oropharyngeal cancer incidence in the United States. Journal of Clinical Oncology2011; 29(32):4294–4301.
- Adelstein DJ, Ridge JA, Gillison ML, et al. Head and neck squamous cell cancer and the human papillomavirus: summary of a National Cancer Institute State of the Science Meeting, November 9–10, 2008, Washington, D.C. Head and Neck2009; 31(11):1393–1422.
- Gillison ML, D’Souza G, Westra W, et al. Distinct risk factors profiles for human papillomavirus type 16-positive and human papillomavirus type-16 negative head and neck cancers. Journal of the National Cancer Institute2008; 100(6):407–420.
- Goldenberg D, Lee J, Koch WM, et al. Habitual risk factors for head and neck cancer.Otolaryngology and Head and Neck Surgery2004; 131(6):986–993.
- Yu MC, Yuan JM. Nasopharyngeal Cancer. In: Schottenfeld D, Fraumeni JF Jr., editors.Cancer Epidemiology and Prevention.3rd ed. New York: Oxford University Press, 2006.
- Mayne ST, Morse DE, Winn DM. Cancers of the Oral Cavity and Pharynx. In: Schottenfeld D, Fraumeni JF Jr., editors. Cancer Epidemiology and Prevention.3rd ed. New York: Oxford University Press, 2006.
- Guha N, Boffetta P, Wünsch Filho V, et al. Oral health and risk of squamous cell carcinoma of the head and neck and esophagus: results of two multicentric case-control studies. American Journal of Epidemiology2007; 166(10):1159–1173.
- Chan JK, Yip TT, Tsang WY, et al. Specific association of Epstein-Barr virus with lymphoepithelial carcinoma among tumors and tumorlike lesions of the salivary gland. Archives of Pathology and Laboratory Medicine1994; 118(10):994–997.
 Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın bağırsak kanserinden sonra dördüncü sıklıkta görülürken, ülkemizde dokuzuncu sıradadır. Rahim ağzı kanseri, nedeni tamamen aydınlatılmış bir kanser olup önlenebilir bir hastalıktır.
Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın bağırsak kanserinden sonra dördüncü sıklıkta görülürken, ülkemizde dokuzuncu sıradadır. Rahim ağzı kanseri, nedeni tamamen aydınlatılmış bir kanser olup önlenebilir bir hastalıktır.
Rahim ağzı kanseri için risk faktörleri:
- Human Papilloma Virus (HPV) enfeksiyonu
- Cinsel yolla bulaşan başka enfeksiyonların da olması
- Erken yaşta (16 yaştan önce) ilk cinsel ilişki
- Birden fazla cinsel partner varlığı
- Tütün kullanımı
- Beslenme alışkanlığı (meyve ve sebzeyi az tüketmek rahim ağzı kanseri riskini artırmaktadır)
- Yüksek doğurganlık sayısı
- Düşük sosyoekonomik düzey
- Özellikle 5 yıldan daha uzun süreli doğum kontrol hapı kullanımı
- Bağışıklık sisteminin baskılanması
Rahim ağzı kanseri belirtileri:
Cinsel olarak aktif kadın ve erkeklerin çoğuna, yaşamlarının bir noktasında HPV cinsel aktivite sırasında deri temasıyla bulaşabilir. HPV enfeksiyonlarının çoğu, belirtilere veya hastalığa neden olmaz ve kendiliğinden düzelir. Bununla birlikte, belirli HPV tipleri (çoğunlukla 16 ve 18) ile devam eden enfeksiyon, kanser öncesi lezyonlara neden olabilir. Tedavi edilmezse, bu lezyonlar rahim ağzı kanserine ilerleyebilir, ancak bu ilerleme genellikle uzun yıllar alır. Rahim ağzı kanserinin belirtileri, ancak kanser ileri bir aşamaya gelindiğinde ortaya çıkma eğilimindedir. Rahim ağzı kanserinde aşağıdaki belirtiler görülebilir:
- Menstrüasyon (adet) dönemleri arasında düzensiz kan lekesi veya hafif kanama
- Menopoz sonrası lekelenme veya kanama
- Cinsel ilişki sonrası kanama
- Cinsel ilişki sırasında ağrı
- Sırt, bacak veya kadın cinsel organlarının olduğu bölgede ağrı
- Yorgunluk, kilo kaybı, iştahsızlık
- Artan vajinal akıntı, bazen pis kokulu
- Tek ya da iki bacakta şişkinlik
- İdrar yaparken ağrı
Tanı:
Tarama ve erken teşhis ile tedavisi yüzde yüz mümkün olan rahim ağzı kanseri, günümüzde kanserden ölüm nedenleri arasında çok geride yer almaktadır. Rahim ağzı kanser taramasını düzenli yaptıran bir kadının rahim ağzı kanserinden ölmeyeceğini söylemek mümkündür. Bu nedenle Dünya Sağlık Örgütü (DSÖ) rahim ağzı kanserinin bütün ülkelerde ülke çapında taranmasını önermektedir.
Rahim ağzı kanseri HPV ile ilişkili olan en yaygın hastalıktır. Neredeyse tüm rahim ağzı kanserileri HPV enfeksiyonu nedeniyledir. HPV ayrıca kadın ve erkeklerde cinsel organ ve ağız boşluğu kanserlerine de neden olmaktadır.
HPV’nin tespiti, erken dönemde rahim ağzındaki kanser öncülü değişikliklere işaret etmekte ve kanser teşhisini kolaylaştırmaktadır. Günümüzde HPV testleri rahim ağzı kanseri taramasında yer almaktadır. HPV testi rahim ağzı hücrelerde virüsün tespiti esasına dayanan bir testtir. Pap smear testi ise, dökülen rahim ağzı hücrelerin toplanıp incelenmesi esasına dayanan bir testtir. HPV ve Pap smear testi son derece basit ve ağrısız işlemler olup testler aynı anda yapılmaktadır.
Sağlık Bakanlığı olarak, Türkiye’de yaşayan herkesin daha sağlıklı olması nihai hedefimizdir. Rahim ağzı kanseri kadın kanserleri arasında dünyada 4. Sırada, Türkiye’de ise 9. sırada yer almaktadır. Rahim ağzı kanseri, Dünya Sağlık Örgütü tarafından “önlenebilen bir ölüm nedeni” olarak tanımlanmakta ve bu hastalık için tüm dünyada tarama yapılması, her ülkenin kendi kontrol politikasını oluşturması önerilmektedir.
Ülkemiz, dünyada ulusal bazda tarama programı başlatıp sürdürebilen nadir ülkelerdendir. Ulusal Rahim Ağzı Kanseri Tarama Programı kapsamında; Kanser Erken Teşhis Tarama ve Eğitim Merkezleri(KETEM), Sağlıklı Hayat Merkezleri, Aile Sağlığı Merkezleri gibi birinci basamak sağlık kuruluşlarında 30-65 yaş arası kadınlarımıza 5 yılda bir HPV-DNA ve PAP-Smear testi ile ücretsiz olarak rahim ağzı kanseri taraması yapılmaktadır. Kırsal ve dezavantajlı gruplara da mobil kanser tarama araçları ile tarama hizmetleri verilmektedir.
Kanser Dairesi Başkanlığı, Ulusal HPV Laboratuvarı sisteminden alınan veriye göre bugüne kadar yaklaşık 6 milyon kişi taramaya katılmış olup HPV pozitiflik oranı %4,85’tir. Başka bir ifadeyle her 20 kadından 1’i HPV virüsünü taşımaktadır.
Tedavi:
Rahim ağzı kanserinde; cerrahi, ışın tedavisi (radyoterapi) ve ilaç tedavisi (kemoterapi) gibi farklı tedavi seçenekleri uygulanmaktadır.
Korunma:
- Günümüzde HPV’nin en çok kanser yapan tiplerine karşı geliştirilen ve koruyuculuğu yüksek olan aşılar mevcuttur. Dünya Sağlık Örgütü, rahim ağzı kanserine karşı 9-14 yaşlarındaki kız çocuklara aşı yapılmasını önermektedir.
- 30 yaşından itibaren tarama testlerini düzenli bir şekilde yaptırmak

- Güvenli cinsel ilişki konusunda eğitim
- Cinsel aktivite sırasında prezervatif (kondom) kullanmak
- Erkeklerin sünnet olması
- Sigara kullanmamak
- Sebze ve meyvelerden zengin sağlıklı beslenmek
Rahim ağzı Kanser Neden Önemli?
- Rahim ağzı kanseri önlenebilen bir hastalıktır.
- Rahim ağzı kanseri erken teşhis edildiğinde %100 tedavi edilebilir.
- Rahim ağzı kanserinden ölüm tamamen engellenebilir.
- Düzenli rahim ağzı kanseri taramasından geçen bir kadının, rahim ağzı kanserinden ölmeyeceği söylenebilir.
Ülkemizde rahim ağzı kanseri taramaları ÜCRETSİZ olarak Kanser Erken Teşhis, Tarama ve Eğitim Merkezlerinde (KETEM, Aile Sağlığı Merkezlerinde (ASM), Toplum Sağlığı Merkezlerinde (TSM) ve Sağlıklı Hayat Merkezlerinde (SHM) yapılmaktadır.
Kaynaklar
- Özgül N. Türkiye'de Serviks Kanserinin Durumu ve Yapılan Serviks Kanser Tarama Çalışmaları. İçinde: Türkiye’de Kanser Kontrolü. Ankara, 2011.s. 379-384
- Serviks Kanseri Taramaları. İçinde: Türkiye Kanser Kontrol Planı 2013 – 2018. T.C. Sağlık Bakanlığı. Halk Sağlığı Genel Müdürlüğü. Kanser Dairesi Başkanlığı. Ankara, 2015. s. 45-51
- 2015 Türkiye Kanser İstatistikleri (yayınlanmamış rapor). T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı.
- Crum CP, Lester SC, Cotran RS. Kadın Genital Sistem ve Meme. İçinde: Temel Patoloji. İstanbul, 2003.s. 689
- Human papillomavirus (HPV) and cervical cancer Key Facts 24 January 2019. World Health Organization. https://www.who.int/news-room/fact-sheets/detail/human-papillomavirus-(hpv)-and-cervical-cancer (Erişim tarihi: 6.12.2019)
- Estimated age-standardized incidence rates (World) in 2018, worldwide, females, all ages. Cancer Today. International Agency for Research on Cancer, World Health Organization. http://gco.iarc.fr/today/home (Erişim tarihi: 6.12.2019)
Böbr ekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde iki organdır. Böbrekler karın üst bölgesinin arka kısmında bulunurlar. Sırt adaleleri ve alt kaburga kemiklerince dış etkilere karşı korunurlar. Böbrekler kandan artık ve zehirli maddeleri, fazla mineralleri ve suyu süzerek vücuttan dışarı çıkarırlar. İdrar böbrekler ile kandan süzülüp oluştuktan sonra üreter olarak adlandırılan içi boş idrar borusu vasıtası ile mesaneye (idrar torbası) ulaşır. Mesanede toplanan idrar üretra adı verilen diğer bir içi boş idrar borusu aracılığıyla vücut dışına atılır.
ekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde iki organdır. Böbrekler karın üst bölgesinin arka kısmında bulunurlar. Sırt adaleleri ve alt kaburga kemiklerince dış etkilere karşı korunurlar. Böbrekler kandan artık ve zehirli maddeleri, fazla mineralleri ve suyu süzerek vücuttan dışarı çıkarırlar. İdrar böbrekler ile kandan süzülüp oluştuktan sonra üreter olarak adlandırılan içi boş idrar borusu vasıtası ile mesaneye (idrar torbası) ulaşır. Mesanede toplanan idrar üretra adı verilen diğer bir içi boş idrar borusu aracılığıyla vücut dışına atılır.
Risk Faktörleri :
Diğer pek çok kanser türünde olduğu gibi böbrek kanserinin nedeni de henüz tam olarak aydınlatılamamıştır. Böbrek kanserli hastalarda yapılan çalışmalarda bazı faktörlerin risk oluşturabileceği gösterilmiştir. Bunlar şu şekilde özetlenebilir;
- Sigara
- Obezite
- Birtakım kimyasallara uzun süreli maruziyet
- Kalıtsal bazı hastalıklar( Von-Hippel Lindau Sendromu, herediter papiller renal hücreli karsinom, Birt-Hogg-Dube sendromu gibi)
- Yüksek tansiyon (hipertansiyon)
- Ayrıca ailede böbrek kanserli bir akrabanın olması böbrek kanserine yakalanma riskini artırmaktadır.
Belirtiler:
Böbrek kanserinin en sık rastlanılan belirtileri şunlardır;
- İdrarda kan görülmesi
- Açıklanamayan bel ağrısı
- Halsizlik, yorgunluk, iştahsızlık, kilo kaybı
- Açıklanamayan ateş
- Kansızlık(Anemi)
Tanı:
Böbrek kanseri tanısında kullanılabilen yöntem ve tetkikler şunlardır;
- İdrar ve kan testleri
- IVP(Intravenöz Pyelogram) ile idrar yollarının görüntülenmesi
- Böbrek damarlarının görüntülenmesini sağlayan “Anjiografi”
- Röntgen filmi, MR, Ultrasonografi gibi görüntüleme yöntemleri
- Görüntüleme yöntemleriyle eş zamanlı olarak yapılan “ince iğne aspirasyon biyopsisi”
Tedavi:
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, radyoterapi, kemoterapi, immunoterapi, hedefe yönelik tedavi gibi farklı seçenekleri içermektedir.
Referanslar
- https://www.cancer.org/cancer/kidney-cancer/about/what-is-kidney-cancer.html
- https://www.cancer.org/cancer/kidney-cancer/causes-risks-prevention/risk-factors.html
- https://www.cancer.org/cancer/kidney-cancer/detection-diagnosis-staging/signs-and-symptoms.html
- https://www.cancer.org/cancer/kidney-cancer/treating.html
 Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada yer almaktadır. Hayat boyu her 8 kadından birinin kansere yakalanma riski vardır. Meme kanseri, meme dokusundaki hücrelerden gelişen kanserlerdir.
Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada yer almaktadır. Hayat boyu her 8 kadından birinin kansere yakalanma riski vardır. Meme kanseri, meme dokusundaki hücrelerden gelişen kanserlerdir.
Meme dokusunun herhangi bir yerinden kaynaklanabilir. En sık görülen tipi; meme kanallarından kaynaklanan “duktal” kanser denen kanserlerdir. Süt üreten bezlerden köken alan “lobüler” kanserler de sık görülür. Ayrıca diğer dokulardan kaynaklanan daha nadir medüller, tübüler, müsinöz gibi tipleri de vardır.
Risk Faktörleri
Meme kanseri gelişiminde bilinen en önemli risk faktörleri şunlardır;
- Obez veya aşırı kilolu olmak
- Yeterli fiziksel aktivite yapmamak
- Alkol kullanımı
- İlk doğum yaşı 30’dan sonra olanlar veya hiç doğum yapmamış olanlar
- İlk adet yaşı: İlk adetini erken yaşlarda görenler, yaşam boyu daha uzun süre östrojen hormonuna maruz kalacaklarından dolayı risk artmaktadır.
- Menopoz yaşı:Menopoz bilindiği gibi kadının adetten kesildiği, doğurganlığının sona erdiği dönemdir. İleri yaşta (>55 yaş) menopoza girme meme kanseri riskini arttırmaktadır. Burada da etken uzun süre östrojen hormonuna maruz kalmadır.
- Kadın cinsiyet, ileri yaş
- BRCA-1, BRCA-2 mutasyonları gibi bir takım genetik değişiklikler
- Meme kanseri öyküsünün bulunması
- Göğüse radyoterapi almış olmak
- Bazı iyi huylu meme hastalıkları (fibroadenom, papillomatosis, gibi)
- Ailede meme kanseri öyküsü olması: Annesinde, anne tarafından akrabalarında, teyzesinde ve ve/veya kız kardeşinde meme kanseri olan kadınlarda meme kanseri gelişmesi riski normal toplumdan daha fazladır.
Belirtiler
Meme kanserinin en sık rastlanan belirtisi, memede ağrısız, zamanla büyüyen bir kitlenin hissedilmesidir. Ancak, hastaların çok azında ağrı da belirtilere eşlik edebilir.
Daha nadir olarak memede çekintiler, deride kalınlaşma, şişlikler, deride tahriş ya da bozulmalar ve meme ucunun hassaslaşması ya da içe dönmesi de dahil olmak üzere meme ucu belirtileri yer almaktadır. Sanıldığının aksine ağrı ve kanlı akıntı ileri evrelerde ortaya çıkmaktadır.
Tanı:
Erken evrede meme kanserleri diğer kanser çeşitlerinde olduğu gibi ileri dönemlere gelene kadar belirgin bir belirti vermeyebilir. Erken teşhiste en önemli faktör, kişinin bu konuda bilinçlendirilmesidir. Bu nedenle, meme kanserinin erken tanısı için önerilen kontrol programlarını uygulamanız çok önemlidir. Meme kanserine erken evrede tanı konması, tedavinin başarıya ulaşma ve hayatta kalma şansını arttırır. Erken tanı için üç temel yöntem uygulanabilir. Bunlar ; evde kendi kendine yapılan meme kontrolleri ( Kadınların 20 yaşından sonraki dönemde, her ay memelerini kendi kendilerine muayene etmeleri gereklidir.)Meme dokusu içerisinde herhangi bir şüpheli kitle ele geldiğinde vakit geçirmeden doktora başvurunuz. Ayrıca 40-69 yaş arası kadınların 2 yılda bir mamografi tetkiklerini yaptırmaları gerekmektedir.
Tarama:
Normalde 20 yaşından sonra meme muayenesi ve yılda bir kez doktorda meme muayenesi yaptırmanız önerilir. Bu nedenle, erken dönemde hastalığın yakalanması için kadınların bilgi sahibi olması gereklidir. 50 yaşından sonra 2 yılda bir mamografi çekilmesi önerilmektedir. Ulusal kanser tarama programı önerilerine göre ülkemizde uygulanan meme kanseri tarama protokolü aşağıda yer almaktadır.
- 20-40 yaş arası; Ayda bir kendi kendine meme muayenesi
- 40-69 yaş arası; Ayda bir kendi kendine meme muayenesi, iki yılda bir mamografi çekilmesi gerekmektedir.Mamografi çekimi hakkında TIKLAYINIZ
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.

Referanslar
 Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır.
Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır.
Cilde rengini veren melanosit simile hücrelerden kaynaklanan kanserler Malign melanoma olarak adlandırılır.
Bazal hücrelerden kaynaklanan kanserler, bazal hücreli karsinomalardır. Cildin dış tabakasındaki yassı hücrelerden kaynaklanan kanserler yassı hücreli karsinomalardır. Yine sinir sisteminden gelen uyarılara hormon üreterek cevap veren nöroendokrin hücrelerinden kaynaklanan cilt kanserleri de vardır. Cilt kanserleri ileri yaşlarda, güneş ışığına maruz kalan bölgelerde veya bağışıklık sistemi zayıf olan kişilerde ortaya çıkar.
Melanom ayrı bir başlıkta incelenmiş olduğundan burada bazal ve yassı hücreli (squamoz) kanserlerden bahsedilecektir.
Risk Faktörü
- Açık tenli olmak
- Güneş ışığı ve diğer ultraviyole radyasyon kaynaklarına (solaryum) maruz kalmak
- İleri yaş ve erkek cinsiyet
- Mesleki olarak kömür katranı ve arsenik gibi bazı kimyasallara uzun süreli maruziyet
- Radyoterapi almış olmak
- Cilt kanseri öyküsü
- Ciltte uzun süren iltihabi durumlar ve hasar
- Sigara
- Sedef hastalığı nedeni ile ilaç ya da PUVA(ultraviyole ışın tedavisi) alanlarda yassı hücreli cilt kanseri ve diğer cilt kanserleri riski daha fazladır.
- Nadir görülen kseroderma pigmentozum olarak adlandırılan bir cilt hastalığında güneş ışığına bağlı hasarın tamir edilebilme kapasitesi azalır. Bu bireylerde çocukluk çağında bile cilt kanserleri görülebilir.
Belirtiler 
Cilt kanserlerinin en sık görülen belirtileri şunlardır;
- İyileşmeyen iltihaplı lezyonlar
Ciltte görülen;
- Küçük, kabarık, düzgün, parlak lezyonlar
- Küçük, kabarık, kırmızı veya kahverengi-kırmızı renkli lezyonlar
- Düz, sert, kırmızı veya kahverengi ve kabuksu lezyonlar
- Kabuksu, kanamalı lezyonlar
- Yara izine benzer ve kalıcı lezyonlar
Tanı
Melanom dışı kanserlerin tanısında kullanılan muayene ve tanı yöntemleri şunlardır.
- Muayene: Ciltteki renk, biçim ve yapı değişiklikleri, şişlik ve ciltteki lekeler, doktor tarafından dikkatle muayene edilir.
- Biyopsi: Ciltte görülen normal dışı büyümeden parça alınarak, bu parçada kanser hücrelerinin olup olmadığı patoloji uzmanı tarafından mikroskop altında incelenir. Cilt kanseri tanısı konduktan sonra hastalığın diğer bölgelere yayılıp yayılmadığının tespiti için bazı testlere başvurulabilir. Yassı hücreli kanserlerde lenf bezleri yayılımının tespiti için lenf bezi biyopsisi yapılabilir.
.Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, bölgesel tedaviler, radyoterapi, kemoterapi, hedefe yönelik tedaviler gibi farklı seçenekleri içermektedir.
Referanslar
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/causes-risks-prevention/risk-factors.html
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/detection-diagnosis-staging/signs-and-symptoms.html
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/treating.html