Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk...
Read more
Kalın Bağırsak Kanseri (Kolorektal Kanser) Kanser hücrelerin kontrolsüz çoğalmasıyla...
Read more
Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın...
Read more
Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada...
Read more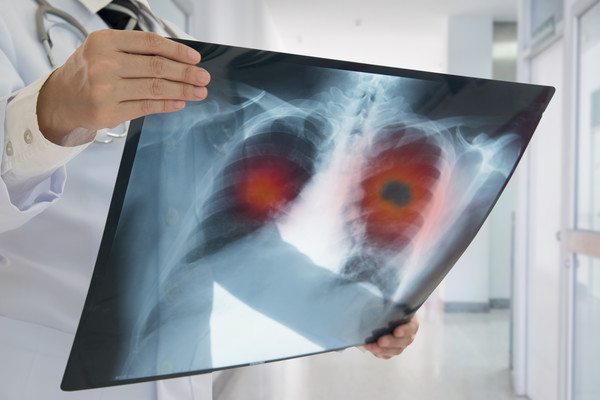
Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi...
Read more
Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında...
Read more
Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen...
Read more
Böbrekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde...
Read more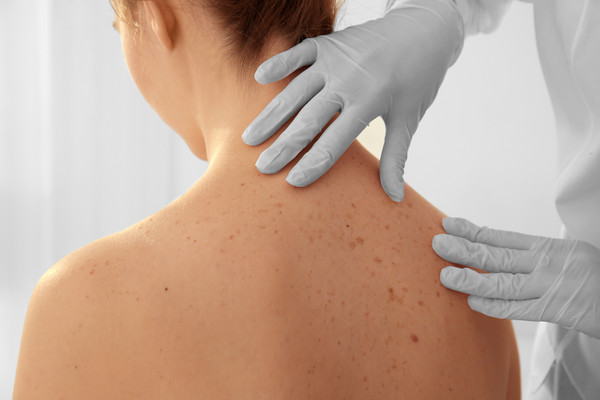
Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır. Cilde...
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın...
Read more
Safra kesesi kastan yapılmış armut biçimimde bir torbadır ve...
Read more
Lösemi, kan hücrelerinin özellikle de akyuvarların normalin üzerinde çoğalması...
Read more
Belirtileri En sık görülen belirtiler şunlardır; Üst karın bölgesinde...
Read more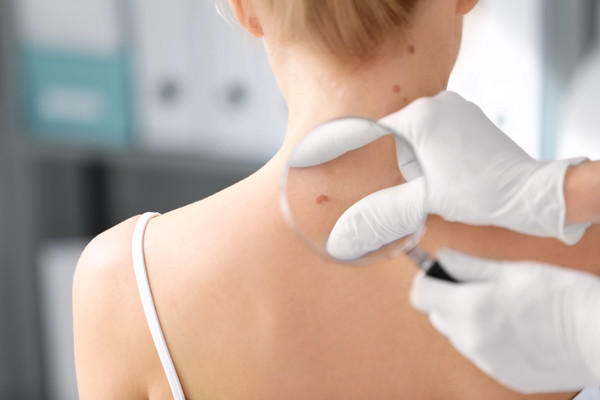
Cilde rengini veren melanositlerden kaynaklanan bir cilt tümörüdür. Melanositler,...
Read more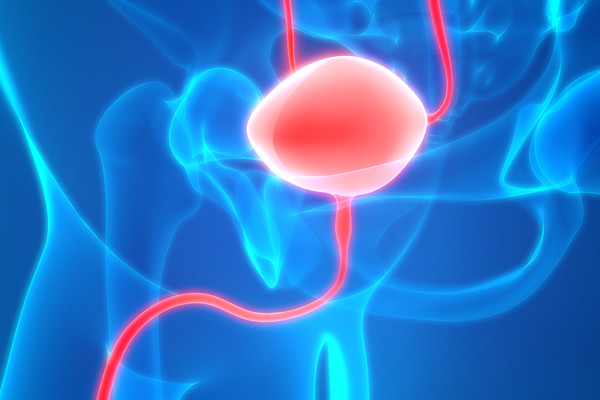
Mesane içerisinde yer alan hücreler kontrolsüz bir şekilde çoğaldıkları...
Read more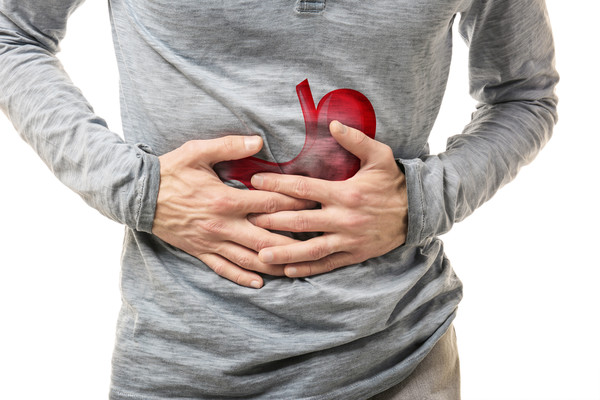
Mide kaburgaların altında karnın üst bölgesinde yer alan içi...
Read more
Belirtileri İnatçı kasık ve karın ağrısıYumurtalık kanserinin en sık...
Read more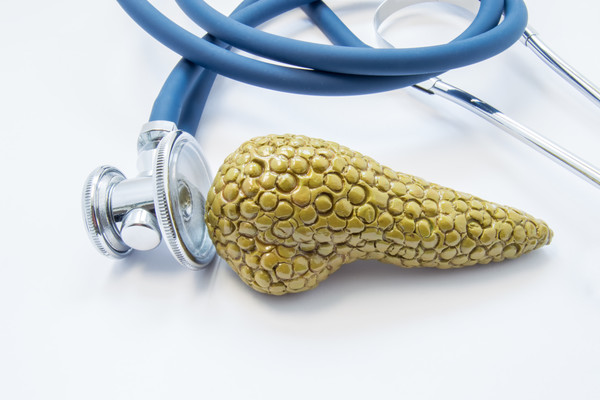
Belirtileri İdrarda ve ciltte sararma Üst/orta karın veya sırt...
Read more
Prostat, erkek üreme sisteminin parçası olan bir salgı bezidir....
Read more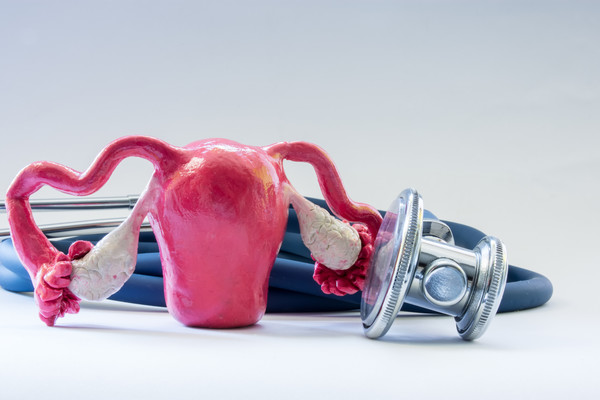
Endometrium kanseri endometrium olarak isimlendirilen rahim iç zarının kanseridir....
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın...
Read more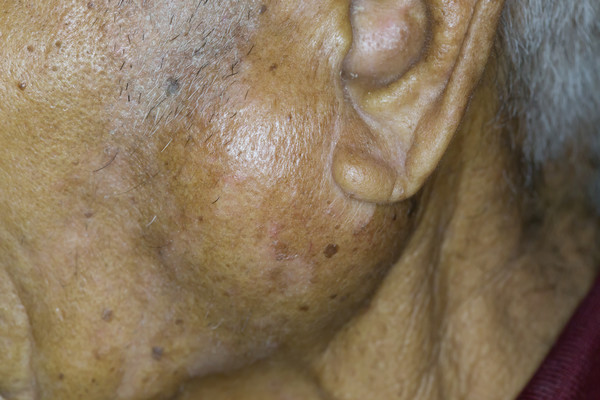
Tükrük, yiyecekleri sindirme sürecine başlayan enzimleri içerir. Ayrıca ağız...
Read more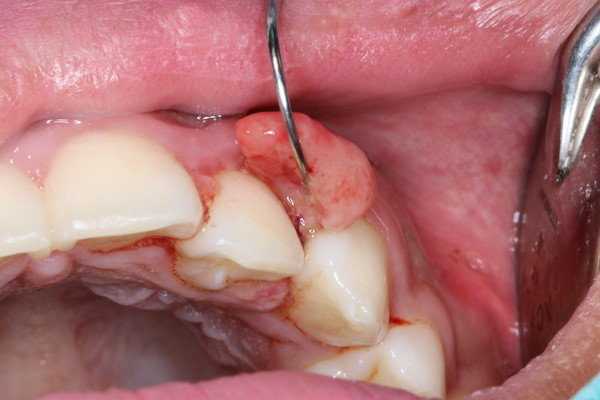
Oral kavite olarak isimlendirilen bölge; dudakların ve yanakların iç...
Read more
Larinkste yani gırtlakta başlayan kanserler, laringeal kanserler olarak adlandırılır....
Read more
Alkollü içeceklerin enerji içeriği yüksek olup vücut ağırlığının artışına (kiloluk, obezite) neden olmaktadır.
Alkol tüketimi başta karaciğer hastalıkları olmak üzere; obezite, kalp damar hastalıkları ve bazı kanser türlerinin oluşmasına neden olabilmektedir.
Yapılan araştırmalar, alkolün oral kavite (ağız boşluğu), farinks (yutak), larinks (gırtlak), özofagus (yemek borusu) ve kalın bağırsak (kolorektal), meme ve karaciğer kanseri riskini arttırdığını göstermektedir.
Alkolün tüketim miktarının artmasıyla tüm bu risklerde artış doğru orantılıdır, ancak alkol kullanımı ile ilgili güvenli eşik yoktur. Dolayısıyla alkollü içecekleri hiç tüketmemek en sağlıklı yoldur.
 Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk borusunun arkasında devam eder ve karında mide başlangıcında diyafram düzeyinde sonlanır. Kişi yuttuğu zaman, özefagus kas tabakaları kasılarak yiyecekleri mide içine doğru iter. Erişkinlerde özefagus yaklaşık 25 cm kadardır. Ağızdan hemen sonraki bölümü üst, göğüs kafesi içindeki orta ve mide ile birleştiği alan alt özefagus olarak adlandırılır.
Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk borusunun arkasında devam eder ve karında mide başlangıcında diyafram düzeyinde sonlanır. Kişi yuttuğu zaman, özefagus kas tabakaları kasılarak yiyecekleri mide içine doğru iter. Erişkinlerde özefagus yaklaşık 25 cm kadardır. Ağızdan hemen sonraki bölümü üst, göğüs kafesi içindeki orta ve mide ile birleştiği alan alt özefagus olarak adlandırılır.
Belirtileri
Özefagus kanserinin en sık görülen belirtileri şunlardır;
- Yutma güçlüğü veya yutkunurken ağrı olması,
- Göğüste ağrı ve/veya yanma hissi
- Kilo kaybı
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir. Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Bilinen risk faktörleri şunlardır;
- Erkek cinsiyet ( Erkeklerde kadınlardan 3 kat fazla görülmekte olup, bu durum erkeklerin daha fazla sigara içmesine bağlanmıştır)
- İleri yaş (>65 yaş)
- Sigara içme
- Alkol tüketimi
- Obezite
Tanı
Özefagus kanserinde kullanılan temel tanı yöntemleri şunlardır;
- Özefagusun ilaçlı filminin (baryumlu özefagus grafisi) çekilmesi
- Endoskopi denilen optik ışıklı kameralarla özefagus incelenir ve patolojik tanı için parça (biyopsi) alınır.
Ayrıca farklı tetiklerin yapılması da gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi cerrahi gibi farklı seçenekleri içermektedir.
Referanslar

Son yıllarda yetersiz D vitamini alımı ile bazı kanser türleri dahil pek çok hastalık riski arasında ilişki olduğu bilinmektedir. D vitamininin en iyi kaynağı güneşten sağlanan ultraviyole ışınlarıdır. Gereksinimin %90’ı bu şekilde karşılanabilmektedir. Deride D vitamini oluşabilmesi için vücudun en az %25’lik kısmının (eller, kollar, bacaklar, yüz gibi) 15-20 dakika süre ile güneş ışınlarının dik olarak gelmediği saatlerde (sabah saat 10 00’dan önce, öğleden sonra 16 00’dan sonra) güneş ışınlarıyla temas edilmesi gerekmektedir.
Vitamin D’nin temel kaynağı olan güneşin fazlası ve özellikle UV ışınlarının güçlü geldiği saat sabah 10 öğlen 4 arası maruz kalınması zararlıdır. Çünkü UV ışınlarının deri kanseri ve malign (kötü huylu) melanom gibi insan sağlığı üzerine ciddi zararları vardır. Yukarıda belirtilen saatler arasında güneşin altında kalınmamalı, kalınması gerekiyorsa da gerekli önlemler alınmalıdır. Güneşten korunma en iyi şekilde gölgelik yerler, güneş gözlüğü, uygun giysi ve şapka ile sağlanır. Güneş kremi de yüz ve eller gibi vücudun güneşe maruz kalan kısımları için gereklidir.
Güneşin UV ışınlarının en yoğun olduğu zamanlar gölgelik yerler aranmalı, ancak ağaçlar ve şemsiyeler gibi gölge yapıların tam olarak güneş koruması sağlamadığını unutulmamalıdır.
Koruyucu giysiler giyilmelidir. Geniş bir ağzı olan bir şapka, gözler, kulaklar, yüz, boyun ve sırt için iyi bir güneş koruması sağlar. Yüzde 99 - 100 UV-A ve UV-B koruması sağlayan bir güneş gözlüğü güneşe maruz kalmada göz hasarını önemli ölçüde azaltacaktır. Mümkün olduğunca vücudu kaplayan sıkı dokunmuş, bol giysiler güneşten ek koruma sağlayacaktır.
Ayrıca güneş kremi kullanılmalıdır. Açıkta kalan cilde geniş spektrumlu bir SPF 30+ güneş kremi iki saatte bir ve gerektiğinde daha sık uygulanmalıdır. Bronzlaşmak amacıyla solaryumdan kaçınılmalıdır. Çocuklar genellikle çevresel tehlikelere yetişkinlerden daha fazla yatkındır. Açık hava etkinlikleri sırasında çocuklar ve bebekler yukarıdaki gibi yüksek UV maruziyetine karşı korunmalıdır.
 Kalın Bağırsak Kanseri (Kolorektal Kanser)
Kalın Bağırsak Kanseri (Kolorektal Kanser)
Kanser hücrelerin kontrolsüz çoğalmasıyla ortaya çıkan bir hastalıktır. Ülkemizde kalın bağırsak kanserleri, tüm kanserler içerisinde üçüncü sırada yer almaktadır.
Risk Faktörleri
Kalın bağırsak kanserinin değiştirilebilir risk faktörleri şunlardır:
- Aşırı kilolu veya obez olmak
- Fiziksel olarak aktif olmamak
- Fazla miktarda işlenmiş (sosis, salam ve benzeri) veya işlenmemiş kırmızı et (sığır, kuzu, karaciğer ve benzerleri) tüketmek
- Sigara dahil tütün ürünlerini kullanmak
- Fazla miktarda alkol almak
Kalın bağırsak kanserinin değiştirilemez risk faktörleri şunlardır:
- Yaş alma: Yaş arttıkça kalın bağırsak kanseri riski artmakta
- Kişinin kalın bağırsak polipleri olması
- Kişinin inflamatuvar bağırsak hastalığı (Ülseratif kolit veya Crohn hastalığı) olması
- Kişinin daha önceden kalın bağırsak kanseri geçirmesi
- Ailede kalın bağırsak polipleri veya kalın bağırsak kanseri olması
- Kalıtsal bir sendromun olması (ailesel adenomatöz polipozis ve kalıtımsal polipozis dışı kolon kanseri (Lynch sendromu) gibi)
- Tip 2 diyabet hastası olması
Belirtiler
- Bağırsak alışkanlıklarında ishal-kabızlık gibi değişikliklerin olması ve bu değişikliklerin birkaç günden uzun sürmesi
- Bağırsakların tam boşalmadığı hissi
- Dışkıda kan (parlak ya da koyu kırmızı) görülmesi ve/veya dışkı renginde koyulaşma
- Karında şişkinlik, kramp tarzında ağrı veya gaz şikâyeti
- Bilinen bir neden olmaksızın kilo kaybı
- Güçsüzlük ve yorgunluk
Tanı
Genellikle hastalık ilerleyince belirti vermektedir. Bu yüzden tarama, polipleri ve kanseri erken teşhis edebilmek açısından çok önemlidir. Tarama ile kanserleşmemiş polip halindeki tümörler tespit edilip çıkarılarak kanser gelişmesi önlenir, kanser gelişmiş olan olgularda ise, erken teşhis ile yaşam süresi ve kalitesi artırılır.
Ülke genelinde kalın bağırsak kanser taramaları; 50-70 yaş arasında kadın ve erkek nüfusa Kanser Erken Teşhis, Tarama ve Eğitim Merkezleri (KETEM), Toplum Sağlığı Merkezleri (TSM), Sağlıklı Hayat Merkezleri (SHM) ve Aile Sağlığı Merkezlerinde (ASM) gaitada gizli kan kiti ile hızlı, pratik ve güvenilir bir şekilde 2 yılda bir ücretsiz olarak yapılmaktadır. 50-70 yaş arasında kişilere, her 10 yılda bir de kolonoskopi ile tarama önerilmektedir.
Ailede kalın bağırsak polipleri, kalın bağırsak kanseri, ülseratif kolit, Crohn Hastalığı ya da kalıtsal polipozis veya polipozis dışı sendrom öyküsü olan bireylerde 40 yaşından itibaren taramaya başlanmaktadır.
Tedavi
Kalın bağırsak kanserinde cerrahi, ilaç tedavisi (kemoterapi) ve ışın tedavisi (radyoterapi) gibi farklı tedavi seçenekleri uygulanmaktadır.
Korunma
Kalın bağırsak kanserini önlemek için atılması gereken en önemli adımlardan biri tarama olmakla birlikte;
- Sağlıklı kiloda kalmak ve bunu sürdürmek
- Taze meyve ve sebze ağırlıklı beslenmek
- Posa içeriği yüksek besinlerin tüketimini artırmak. Posa içeriği en yüksek besinler sırasıyla; kuru baklagiller, tahıllar, sebze-meyvelerdir.
- Günde 30-60 dakika orta düzeyde fiziksel aktivite yapmak (tempolu yürüyüş, bisiklete binme gibi)
- Sigara ve alkol kullanmamak
Kaynaklar
- Colorectal Cancer Risk Factors. American Cancer Society https://www.cancer.org/cancer/colon-rectal-cancer/causes-risks-prevention/risk-factors.html (Erişim tarihi: 14.01.2019)
- Colorectal Cancer Signs and Symptoms. American Cancer Society. https://www.cancer.org/cancer/colon-rectal-cancer/detection-diagnosis-staging/signs-and-symptoms.html (Erişim tarihi: 14.01.2019)
- Türkiye Kanser İstatistikleri, 2015. T.C. Sağlık Bakanlığı, Halk Sağlığı Genel Müdürlüğü, 2018.
- Türkiye Beslenme Rehberi TÜBER 2015, T.C. Sağlık Bakanlığı Yayın No: 1031, Ankara 2016. https://dosyasb.saglik.gov.tr/Eklenti/10915,tuber-turkiye-beslenme-rehberipdf.pdf?0 (Erişim tarihi: 30.11.2017)
- Healthy Living. Screening & Prevention. Colorectal Cancer Alliance. https://www.ccalliance.org/screening-prevention/healthy-living (Erişim tarihi: 14.01.2019)
- Treating Colorectal Cancer. American Cancer Society. https://www.cancer.org/cancer/colon-rectal-cancer/treating.html (Erişim tarihi: 14.01.2019)
 Hepatit B virüsü; kan ve diğer vücut sıvıları ile bunların bulaştığı (enfekte olduğu) araç gereçlerle kişiden kişiye bulaşır. Sonrasında siroz ve karaciğer kanserine (hepatosellüler karsinom) kadar gidebilen ciddi hastalıklara neden olur. Hepatit B aşısı, Hepatit B’den korunmada en önemli yoldur. Ülkemizde doğumdan itibaren aralıklı olarak üç doz Hepatit B aşısı T.C. Sağlık Bakanlığı tarafından ücretsiz olarak yapılmaktadır. Risk altında olan veya Hepatit B’nin sık görüldüğü yerlerde yaşayan yetişkinlerin de aşı olması gerekmektedir.
Hepatit B virüsü; kan ve diğer vücut sıvıları ile bunların bulaştığı (enfekte olduğu) araç gereçlerle kişiden kişiye bulaşır. Sonrasında siroz ve karaciğer kanserine (hepatosellüler karsinom) kadar gidebilen ciddi hastalıklara neden olur. Hepatit B aşısı, Hepatit B’den korunmada en önemli yoldur. Ülkemizde doğumdan itibaren aralıklı olarak üç doz Hepatit B aşısı T.C. Sağlık Bakanlığı tarafından ücretsiz olarak yapılmaktadır. Risk altında olan veya Hepatit B’nin sık görüldüğü yerlerde yaşayan yetişkinlerin de aşı olması gerekmektedir.
İnsan papilloma virüsü (Human papillomavirus - HPV); çoğunlukla cinsel temas yoluyla bulaşan bir virüstür. Belirli HPV tiplerinin cinsel yolla bulaşması sonrası kadınlarda rahim ağzı (serviks) kanseri gelişme riski olmaktadır. Bu virüsün ayrıca vulva, vajen (kadın cinsel organları), anüs, penis ve ağız boşluğu kanserine de neden olduğu bilinmektedir. Günümüzde HPV’nin en çok kanser yapan tiplerine karşı geliştirilen aşılar mevcuttur. Dünya Sağlık Örgütü rahim ağzı kanserine karşı 9-13 yaşlarındaki kız çocuklara aşı yapılmasını önermektedir
 Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın bağırsak kanserinden sonra dördüncü sıklıkta görülürken, ülkemizde dokuzuncu sıradadır. Rahim ağzı kanseri, nedeni tamamen aydınlatılmış bir kanser olup önlenebilir bir hastalıktır.
Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın bağırsak kanserinden sonra dördüncü sıklıkta görülürken, ülkemizde dokuzuncu sıradadır. Rahim ağzı kanseri, nedeni tamamen aydınlatılmış bir kanser olup önlenebilir bir hastalıktır.
Rahim ağzı kanseri için risk faktörleri:
- Human Papilloma Virus (HPV) enfeksiyonu
- Cinsel yolla bulaşan başka enfeksiyonların da olması
- Erken yaşta (16 yaştan önce) ilk cinsel ilişki
- Birden fazla cinsel partner varlığı
- Tütün kullanımı
- Beslenme alışkanlığı (meyve ve sebzeyi az tüketmek rahim ağzı kanseri riskini artırmaktadır)
- Yüksek doğurganlık sayısı
- Düşük sosyoekonomik düzey
- Özellikle 5 yıldan daha uzun süreli doğum kontrol hapı kullanımı
- Bağışıklık sisteminin baskılanması
Rahim ağzı kanseri belirtileri:
Cinsel olarak aktif kadın ve erkeklerin çoğuna, yaşamlarının bir noktasında HPV cinsel aktivite sırasında deri temasıyla bulaşabilir. HPV enfeksiyonlarının çoğu, belirtilere veya hastalığa neden olmaz ve kendiliğinden düzelir. Bununla birlikte, belirli HPV tipleri (çoğunlukla 16 ve 18) ile devam eden enfeksiyon, kanser öncesi lezyonlara neden olabilir. Tedavi edilmezse, bu lezyonlar rahim ağzı kanserine ilerleyebilir, ancak bu ilerleme genellikle uzun yıllar alır. Rahim ağzı kanserinin belirtileri, ancak kanser ileri bir aşamaya gelindiğinde ortaya çıkma eğilimindedir. Rahim ağzı kanserinde aşağıdaki belirtiler görülebilir:
- Menstrüasyon (adet) dönemleri arasında düzensiz kan lekesi veya hafif kanama
- Menopoz sonrası lekelenme veya kanama
- Cinsel ilişki sonrası kanama
- Cinsel ilişki sırasında ağrı
- Sırt, bacak veya kadın cinsel organlarının olduğu bölgede ağrı
- Yorgunluk, kilo kaybı, iştahsızlık
- Artan vajinal akıntı, bazen pis kokulu
- Tek ya da iki bacakta şişkinlik
- İdrar yaparken ağrı
Tanı:
Tarama ve erken teşhis ile tedavisi yüzde yüz mümkün olan rahim ağzı kanseri, günümüzde kanserden ölüm nedenleri arasında çok geride yer almaktadır. Rahim ağzı kanser taramasını düzenli yaptıran bir kadının rahim ağzı kanserinden ölmeyeceğini söylemek mümkündür. Bu nedenle Dünya Sağlık Örgütü (DSÖ) rahim ağzı kanserinin bütün ülkelerde ülke çapında taranmasını önermektedir.
Rahim ağzı kanseri HPV ile ilişkili olan en yaygın hastalıktır. Neredeyse tüm rahim ağzı kanserileri HPV enfeksiyonu nedeniyledir. HPV ayrıca kadın ve erkeklerde cinsel organ ve ağız boşluğu kanserlerine de neden olmaktadır.
HPV’nin tespiti, erken dönemde rahim ağzındaki kanser öncülü değişikliklere işaret etmekte ve kanser teşhisini kolaylaştırmaktadır. Günümüzde HPV testleri rahim ağzı kanseri taramasında yer almaktadır. HPV testi rahim ağzı hücrelerde virüsün tespiti esasına dayanan bir testtir. Pap smear testi ise, dökülen rahim ağzı hücrelerin toplanıp incelenmesi esasına dayanan bir testtir. HPV ve Pap smear testi son derece basit ve ağrısız işlemler olup testler aynı anda yapılmaktadır.
Sağlık Bakanlığı olarak, Türkiye’de yaşayan herkesin daha sağlıklı olması nihai hedefimizdir. Rahim ağzı kanseri kadın kanserleri arasında dünyada 4. Sırada, Türkiye’de ise 9. sırada yer almaktadır. Rahim ağzı kanseri, Dünya Sağlık Örgütü tarafından “önlenebilen bir ölüm nedeni” olarak tanımlanmakta ve bu hastalık için tüm dünyada tarama yapılması, her ülkenin kendi kontrol politikasını oluşturması önerilmektedir.
Ülkemiz, dünyada ulusal bazda tarama programı başlatıp sürdürebilen nadir ülkelerdendir. Ulusal Rahim Ağzı Kanseri Tarama Programı kapsamında; Kanser Erken Teşhis Tarama ve Eğitim Merkezleri(KETEM), Sağlıklı Hayat Merkezleri, Aile Sağlığı Merkezleri gibi birinci basamak sağlık kuruluşlarında 30-65 yaş arası kadınlarımıza 5 yılda bir HPV-DNA ve PAP-Smear testi ile ücretsiz olarak rahim ağzı kanseri taraması yapılmaktadır. Kırsal ve dezavantajlı gruplara da mobil kanser tarama araçları ile tarama hizmetleri verilmektedir.
Kanser Dairesi Başkanlığı, Ulusal HPV Laboratuvarı sisteminden alınan veriye göre bugüne kadar yaklaşık 6 milyon kişi taramaya katılmış olup HPV pozitiflik oranı %4,85’tir. Başka bir ifadeyle her 20 kadından 1’i HPV virüsünü taşımaktadır.
Tedavi:
Rahim ağzı kanserinde; cerrahi, ışın tedavisi (radyoterapi) ve ilaç tedavisi (kemoterapi) gibi farklı tedavi seçenekleri uygulanmaktadır.
Korunma:
- Günümüzde HPV’nin en çok kanser yapan tiplerine karşı geliştirilen ve koruyuculuğu yüksek olan aşılar mevcuttur. Dünya Sağlık Örgütü, rahim ağzı kanserine karşı 9-14 yaşlarındaki kız çocuklara aşı yapılmasını önermektedir.
- 30 yaşından itibaren tarama testlerini düzenli bir şekilde yaptırmak

- Güvenli cinsel ilişki konusunda eğitim
- Cinsel aktivite sırasında prezervatif (kondom) kullanmak
- Erkeklerin sünnet olması
- Sigara kullanmamak
- Sebze ve meyvelerden zengin sağlıklı beslenmek
Rahim ağzı Kanser Neden Önemli?
- Rahim ağzı kanseri önlenebilen bir hastalıktır.
- Rahim ağzı kanseri erken teşhis edildiğinde %100 tedavi edilebilir.
- Rahim ağzı kanserinden ölüm tamamen engellenebilir.
- Düzenli rahim ağzı kanseri taramasından geçen bir kadının, rahim ağzı kanserinden ölmeyeceği söylenebilir.
Ülkemizde rahim ağzı kanseri taramaları ÜCRETSİZ olarak Kanser Erken Teşhis, Tarama ve Eğitim Merkezlerinde (KETEM, Aile Sağlığı Merkezlerinde (ASM), Toplum Sağlığı Merkezlerinde (TSM) ve Sağlıklı Hayat Merkezlerinde (SHM) yapılmaktadır.
Kaynaklar
- Özgül N. Türkiye'de Serviks Kanserinin Durumu ve Yapılan Serviks Kanser Tarama Çalışmaları. İçinde: Türkiye’de Kanser Kontrolü. Ankara, 2011.s. 379-384
- Serviks Kanseri Taramaları. İçinde: Türkiye Kanser Kontrol Planı 2013 – 2018. T.C. Sağlık Bakanlığı. Halk Sağlığı Genel Müdürlüğü. Kanser Dairesi Başkanlığı. Ankara, 2015. s. 45-51
- 2015 Türkiye Kanser İstatistikleri (yayınlanmamış rapor). T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Kanser Daire Başkanlığı.
- Crum CP, Lester SC, Cotran RS. Kadın Genital Sistem ve Meme. İçinde: Temel Patoloji. İstanbul, 2003.s. 689
- Human papillomavirus (HPV) and cervical cancer Key Facts 24 January 2019. World Health Organization. https://www.who.int/news-room/fact-sheets/detail/human-papillomavirus-(hpv)-and-cervical-cancer (Erişim tarihi: 6.12.2019)
- Estimated age-standardized incidence rates (World) in 2018, worldwide, females, all ages. Cancer Today. International Agency for Research on Cancer, World Health Organization. http://gco.iarc.fr/today/home (Erişim tarihi: 6.12.2019)
 Bulantı, boğazın arka tarafında ve midede hissedilen rahatsız edici bir duygudur ve kusmayla sonuçlanabilir.
Bulantı, boğazın arka tarafında ve midede hissedilen rahatsız edici bir duygudur ve kusmayla sonuçlanabilir.
Bulantıya tükürük salgısında artış, baş dönmesi, yutma güçlüğü, başını kaldıramama, vücut ısısında değişiklikler ve çarpıntı eşlik edebilir. Hastalar kusmayı genellikle çıkarma şeklinde tanımlarlar. Mide kaslarının güçlü kasılması ile içeriğinin ağza gelmesiyle sonuçlanan bir olaydır. Bulantı olabilir ya da olmayabilir. Kanserli hastalarda birçok nedenle bulantı ve kusma meydana gelebilir.
Bu nedenler:
- Kanserin kendisi
- Kanser tedavisi için kullanılan kemoterapi ve ışın tedavisi
- Bazı ilaçlar (eş zamanlı özellikle ağrı tedavisinde kullanılan ilaçlar)
- Bağırsak tıkanıklığı
- Kabızlık
- Vücuttaki sıvı kaybı
- Kandaki kalsiyum seviyesinin yükselmesi
- Böbrek ve karaciğer problemleri
- Mide ülseri
- Kanserin beyne sıçramış olması gibi sebepler belli başlı nedenlerdir.
Bu yazıda, üzerinde duracağımız bulantı ve kusma, kemoterapiye bağlı ortaya çıkan bulantı ve kusmadır. Kemoterapiye bağlı oluşan bulantı ve kusma, günlük yaşam aktivitelerini etkileyeceği gibi, devam edecek kemoterapilere de uyumu zorlaştırır. Bu nedenle bulantı ve kusmanın önlenmesi ve tedavisi çok önemlidir.
Kontrol edilmeyen bulantı ve kusma şunlarla sonuçlanabilir:
- Vücutta kimyasal değişiklikler
- Bilinç değişiklikleri
- İştah kaybı
- Yetersiz beslenme
- Sıvı kaybı
- Yemek borusu yırtıkları
- Kemik kırıkları
- Ameliyat dikişlerinin açılması
Bulantı-kusmanın derecesini belirleyen etmenler:
- İlaca bağlı özellikler
- Kemoterapi ilacının türü
- İlaçların dozları ve veriliş sıklıkları
- Uygulama şekli (ağızdan, damardan)
- Hastaya bağlı özellikler
- Çocuklar, 50 yaş altı erişkinler, kadın cinsiyet
- Alkol kullanımı
- Taşıt tutma öyküsü
- Geçmiş kemoterapi seanslarında bulantı-kusma için yetersiz tedavi almış olanlar
- Sindirim sistemi, karaciğer, beyin kanserleri
- Kabızlık

- Böbrek hastalığı
- Sıvı ve/veya elektrolit dengesizliği
- Bazı ilaçlar (ağrı tedavisinde kullanılan opioidler gibi)
- Enfeksiyonunun olması
- Hastanın endişe ve kaygısının yüksek olması
Kanser tedavisi sonrası görülen bulantı ve kusma 4 şekilde ortaya çıkabilir:
- Akut (ani) mide bulantısı ve kusma, kemoterapiyi izleyen dakikalar veya saatler içinde ortaya çıkar. İlk 24 saat içerisinde kaybolur.
- Gecikmeli bulantı ve kusma, tedaviden 24 saat sonra gerçekleşir. Sisplatin, karboplatin,
- siklofosfamid ve adriamisin kullanıldığında sık karşılaşılır.
- Öğrenilmiş (şartlanmış,beklenti) bulantı ve kusma: Tedavi başlamadan önce, önceki tedavilere bir tepki olarak ortaya çıkar. Daha önce kemoterapi alan ve kemoterapi sonrası bulantı-kusması olan hastada yeni kemoterapi almadan önce bulantı ve kusma olmasıdır. Daha önce kemoterapi ilaçlarının alındığı odanın hatırlanması, koku, görüntüler, sesler, öğrenilmiş bulantı ve kusmayı ortaya çıkarır. Alkollü pamukla iğne yeri silindiği sırada bulantısı başlayan hastanın, daha sonra alkol kokusu alması ile bulantısının başlaması öğrenilmiş bulantı-kusmaya örnektir.
- Kronik (müzmin) bulantı ve kusma: İleri evre kanser hastalarında aşağıdaki nedenlerle olabilir:
- Beyin kanserlerinde beyine olan bası, kolon kanserleri, mide ülseri, sıvı kaybı, kandaki biyokimyasal değerlerin düşmesi veya yükselmesi, opioid veya antidepresan gibi ilaçlar, ışın tedavisi.
Kemoterapi ilaçları yaptıkları bulantının derecesine göre sınıflandırılır. Bu sınıflandırma şöyledir;
|
Risk Derecesi |
İlaçlar |
|
Yüksek derecede bulantı yapanlar (Risk ˃%90 ) |
Adriamisin/siklofosfamid kombinasyonları (Adriamisin veya Epirubisin+ siklofosfamid) Altretamin Siklofosfamid > 1,500 mg/m Karmustin > 250 mg/m Sisplatin >50 mg/m Dakarbazin Mekloretamin Prokarbazin (oral) Streptozosin |
|
Orta derecede bulantı yapanlar (Risk %30- 90 ) |
Aldeslökin > 12-15 milyon unite Amifostin > 300 mg/m Arsenik trioksid Azasitidin Busulfan > 4 mg/gün Karboplatin Karmustin 250 mg/m Sisplatin < 50 mg/m Siklofosfamid 1,500 mg/m Siklofosfamid (oral) Sitarabin > 1 g/m Daktinobisin Daunorubisin Doksorubisin Epirubisin Etoposid (oral) Idarubisin İfosfamid Imatinib (oral) Irinotekan Lomustin Melfalan > 50 mg/m Metotreksat 250 - > 1,000 mg/m Oksaliplatin > 75 mg/m Temozolomid (oral) Vinorelbin (oral) |
|
Düşük derecede bulantı yapanlar (Risk %10- 30 ) |
Amifostin 300 mg Beksaroten Kapesitabin Sitarabin 100-200 mg/m Dosetaksel Doksorubisin (liposomal) Etoposid 5-Fluorourasil Gemsitabin Metotreksat > 50 mg/m < 250 mg/m Mitomisin Mitoksantron Paklitaksel Paklitaksel-albumin Pemetreksed Topotekan |
|
Minimal derecede bulantı yapanlar (Risk˂ %10) |
Alemtuzumab Alfa Interferon Asparaginaz Bevasizumab Bleomisin Bortezomib Busulfan Klorambusil (oral) Kladribin (2- klorodeoksiadenozin) Desitabin Denilökin diftitoks Dasatinib Deksrazoksan Erlotinib Fludarabin Gefitinib Gemtuzumab ozogamisin Hidroksiüre (oral) Lenalidomid Melfalan (oral) Metotreksat 50 mg/m Nelarabin Pentostatin Rituksimab Sorafenib Sunitinib Talidomid Tioguanin (oral) Trastuzumab Valrubisin Vinblastin Vinkristin Vinorelbin |
Bulantı ve kusmanın tedavisi:
1)İlaç tedavisi: Kemoterapiye bağlı bulantı ve kusmanın optimal kontrolünde ilaç tedavisi son derece önemlidir. Günümüzde bulantı ve kusmanın önlenmesinde veya tedavisinde kullanılan pek çok ilaç vardır. Bulantı ve kusmanın tedavisi kadar önlenmesi de önemlidir. Bu nedenle kemoterapi öncesi bulantı ve kusma ilaçlarına başlanmalı ve kemoterapi alınan süre boyunca devam edilmelidir. Bazı ilaçlar düzenli kullanılırken bazı ilaçlar gerektiğinde alınır. Ancak bulantı ilaçlarının günlük kullanımı çok uzun tedavilerde önerilmemektedir. İlaçlar ağızdan, damardan, cilde yapıştırılarak, fitil şeklinde ya da dil altına konularak kullanılabilir. Ağızdan alabilen hastalara ilaçları bu yolla vermek en kolay ve en uygun olanıdır.
Bulantı ve kusma ilacı başlanırken; kemoterapide kullanılan ilacın bulantı-kusma oluşturma düzeyi, hastanın daha önce bulantı- kusması olduysa kullandığı ilaçlar ve bu ilaçların etkinliği göz önünde bulundurulmalıdır.
Kemoterapiye bağlı bulantı ve kusma tedavisinde kullanılan ilaç çeşitleri; 
|
Etken Madde |
İlaç tipi |
|
Droperidol, haloperidol, metklorpramid, proklorperazin ve diğer fenotiazinler |
Dopamin reseptör antagonistleri |
|
Serotonin reseptör antagonistleri |
|
|
Substance P/NK-1 antagonistleri |
|
|
Deksametazon. metilprednizolon, dronabinol |
Kortikosteroidler |
|
Dronabinol, nabilon |
Kannabinoidler |
|
Benzodiazepinler |
|
|
Antipisikotik /monoamin antagonistleri |
2)İlaçsız tedavi:
Her ne kadar bulantı giderici ilaçlar tedavinin temelini oluştursa da önceden tahmin edilen bulantı ve kusma için başka tedaviler de denenebilir. Bu yöntemlerde, ilaç kullanılmadan vücut ve beyin üzerine etki ile hasta rahatlatılmaya çalışılır. Bu uygulamalar için eğitimli ve tecrübeli terapistler gerekir. Bunlar yalnız başına ya da bulantı giderici ilaçlarla birlikte uygulanabilir. Bu tekniklerin etkinlikleri bilimsel olarak tartışmalıdır. Bu teknikler;
- Akupunktur,
- Hayal/düş kurma, dikkati başka yöne çekme
- Müzik terapisi,
- Hipnoz
- Masaj
- Psiko-eğitim desteği ve bilgi
Beslenme :
- Kemoterapi öncesi ve sırasında
- Kemoterapi verileceği gün hastaların bir şeyler yemiş olması faydalıdır.
- Birçok kemoterapi ayaktan verilebilmektedir. Birkaç dakikadan birkaç saate kadar süren kemoterapi uygulamaları vardır. Gerekirse hastalar kalacakları süreye göre yanlarında yiyecek hafif şeyler getirmelidir. Ancak kemoterapi sırasında bulantı kusma oluyorsa kemoterapi öncesi birkaç saat gıda almamak daha uygundur.
- Tedavi alırken yorgunluk yakınması çok olmaktadır. Bunun için mümkün olduğunca dinlenmeli, sizi yoracak şeylerden kaçınmalı ve enerjik kalmanızı sağlayacak şekilde beslenmelisiniz.
- Genel önlemler
- Az ve sık yemek yenmelidir. (Üç öğünden ziyade, daha az daha sık yenmelidir. Ekstra kalori ve protein alınmalıdır. Hatta destekleyici beslenme ürünleri kullanılabilir.)
- Küçük miktarlarda ve yavaş yemek yiyiniz.
- Yiyecekleri yavaş ve etkili bir biçimde çiğneyiniz.
- Eğer tedavinin yan etkileri yemenizi güçleştiriyorsa, yemeye çalışmak için kendinizi aşırı zorlamayınız. Az az ve sık sık hafif yiyecekler yemeye çalışınız. En çok canınızın çektiği yiyecekleri öncelikle deneyiniz. Tedavi süresince günden güne beslenmenizin düzeldiğini göreceksiniz.
- Kendinizi iyi hissettiğinizde, iştahınız yerine geldiğinde düzenli yeme alışkanlıklarınıza devam ediniz. Canınızın istemediği yiyecekleri yemek için çaba sarf etmeyiniz, karnınız tokken yine de bir şeyler yemeye çalışmayınız, sadece vücudunuzun isteklerine kulak veriniz.
- Kendinizi daha iyi hissettiğiniz saatlerde gereken besinleri almaya gayret ediniz. Birçok hasta kahvaltı saatlerinde kendilerini daha iştahlı ve iyi hissetmektedirler.
- Gerekiyorsa bir diyet uzmanı ile birlikte çalışılmalıdır.
- Yemek sırasında ve yemekten sonra etkileri ortaya çıkması için yemekten önce bulantı ilaçları alınmalıdır.
- Sabah bulantı sorunu olduğunda, midenizi rahatsız etmeyecek yiyecek ve içecekler alınız. Kraker, tost ve tahıl gevrekleri gibi. (Ağız yarası ve ağız kuruluğunda uygun değilir.)
- Tatlı, kızartma ve yağlı yiyeceklerden uzak durulmalıdır.
- Kafeinli ve gazlı içeceklerden uzak durulmalıdır.
- Bulantınız varken kendinizi bir şeyler yemeye zorlamayınız.
- Yemeklerle birlikte sıvı alımını azaltınız, çünkü sıvı midenizde şişkinliğe neden olarak yemek yemenize engel olabilir. Yemekler dışında bol bol sıvı almaya gayret ediniz (2–3 litre/gün).
- Yemekleriniz soğuk ya da oda sıcaklığında olsun.
- Bulantınız varsa yemek hazırlama işini mümkünse bir başkası yapsın.
- Her kusmadan sonra ağız temizliğini ihmal etmeyiniz, bol suyla çalkalayınız, mümkünse dişlerinizi fırçalayınız.
- Belinizi sıkmayacak giysiler giyiniz.
- Yemeklerden sonra sessiz bir ortamda dinleniniz.
- Yemek yedikten sonraki 2 saat sırt üstü yatmayınız.
- Bulantı olduğu zaman derin ve yavaş nefes alma egzersizleri yapınız.
- Yatakta yatarken kusarsanız, solunum yollarına kaçmaması için başınızı hemen yana çeviriniz.
- Temiz havada kısa yürüyüşler yapabilirsiniz.
- Yemek yediğiniz yerin havalandırılmasına dikkat ediniz, yemek kokuları olmasın.
- Bulantı ve kusmayı artıran ses, görüntü ya da kokulardan uzak durunuz.
- Yine de bulantı ve kusmanızı kontrol edemiyorsanız doktorunuzu bu durumdan haberdar ediniz.
- Birçok yan etki gelip geçicidir. Eğer ısrar edecek olursa bundan doktorunu mutlaka haberdar etmelidir. Yerinde müdahalelerle beslenmeye bağlı yan etkiler düzeltilerek , hastanın kilosunu ve enerjisi korunmuş olur.
- Bulantı giderici ilaçlar işe yaramıyorsa bundan mutlaka sağlık ekibinin haberi olmalıdır.
 Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada yer almaktadır. Hayat boyu her 8 kadından birinin kansere yakalanma riski vardır. Meme kanseri, meme dokusundaki hücrelerden gelişen kanserlerdir.
Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada yer almaktadır. Hayat boyu her 8 kadından birinin kansere yakalanma riski vardır. Meme kanseri, meme dokusundaki hücrelerden gelişen kanserlerdir.
Meme dokusunun herhangi bir yerinden kaynaklanabilir. En sık görülen tipi; meme kanallarından kaynaklanan “duktal” kanser denen kanserlerdir. Süt üreten bezlerden köken alan “lobüler” kanserler de sık görülür. Ayrıca diğer dokulardan kaynaklanan daha nadir medüller, tübüler, müsinöz gibi tipleri de vardır.
Risk Faktörleri
Meme kanseri gelişiminde bilinen en önemli risk faktörleri şunlardır;
- Obez veya aşırı kilolu olmak
- Yeterli fiziksel aktivite yapmamak
- Alkol kullanımı
- İlk doğum yaşı 30’dan sonra olanlar veya hiç doğum yapmamış olanlar
- İlk adet yaşı: İlk adetini erken yaşlarda görenler, yaşam boyu daha uzun süre östrojen hormonuna maruz kalacaklarından dolayı risk artmaktadır.
- Menopoz yaşı:Menopoz bilindiği gibi kadının adetten kesildiği, doğurganlığının sona erdiği dönemdir. İleri yaşta (>55 yaş) menopoza girme meme kanseri riskini arttırmaktadır. Burada da etken uzun süre östrojen hormonuna maruz kalmadır.
- Kadın cinsiyet, ileri yaş
- BRCA-1, BRCA-2 mutasyonları gibi bir takım genetik değişiklikler
- Meme kanseri öyküsünün bulunması
- Göğüse radyoterapi almış olmak
- Bazı iyi huylu meme hastalıkları (fibroadenom, papillomatosis, gibi)
- Ailede meme kanseri öyküsü olması: Annesinde, anne tarafından akrabalarında, teyzesinde ve ve/veya kız kardeşinde meme kanseri olan kadınlarda meme kanseri gelişmesi riski normal toplumdan daha fazladır.
Belirtiler
Meme kanserinin en sık rastlanan belirtisi, memede ağrısız, zamanla büyüyen bir kitlenin hissedilmesidir. Ancak, hastaların çok azında ağrı da belirtilere eşlik edebilir.
Daha nadir olarak memede çekintiler, deride kalınlaşma, şişlikler, deride tahriş ya da bozulmalar ve meme ucunun hassaslaşması ya da içe dönmesi de dahil olmak üzere meme ucu belirtileri yer almaktadır. Sanıldığının aksine ağrı ve kanlı akıntı ileri evrelerde ortaya çıkmaktadır.
Tanı:
Erken evrede meme kanserleri diğer kanser çeşitlerinde olduğu gibi ileri dönemlere gelene kadar belirgin bir belirti vermeyebilir. Erken teşhiste en önemli faktör, kişinin bu konuda bilinçlendirilmesidir. Bu nedenle, meme kanserinin erken tanısı için önerilen kontrol programlarını uygulamanız çok önemlidir. Meme kanserine erken evrede tanı konması, tedavinin başarıya ulaşma ve hayatta kalma şansını arttırır. Erken tanı için üç temel yöntem uygulanabilir. Bunlar ; evde kendi kendine yapılan meme kontrolleri ( Kadınların 20 yaşından sonraki dönemde, her ay memelerini kendi kendilerine muayene etmeleri gereklidir.)Meme dokusu içerisinde herhangi bir şüpheli kitle ele geldiğinde vakit geçirmeden doktora başvurunuz. Ayrıca 40-69 yaş arası kadınların 2 yılda bir mamografi tetkiklerini yaptırmaları gerekmektedir.
Tarama:
Normalde 20 yaşından sonra meme muayenesi ve yılda bir kez doktorda meme muayenesi yaptırmanız önerilir. Bu nedenle, erken dönemde hastalığın yakalanması için kadınların bilgi sahibi olması gereklidir. 50 yaşından sonra 2 yılda bir mamografi çekilmesi önerilmektedir. Ulusal kanser tarama programı önerilerine göre ülkemizde uygulanan meme kanseri tarama protokolü aşağıda yer almaktadır.
- 20-40 yaş arası; Ayda bir kendi kendine meme muayenesi
- 40-69 yaş arası; Ayda bir kendi kendine meme muayenesi, iki yılda bir mamografi çekilmesi gerekmektedir.Mamografi çekimi hakkında TIKLAYINIZ
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.

Referanslar
 Kanser hastalarında pek çok neden ishale sebep olabilir. Özet olarak bu nedenler şöyledir;
Kanser hastalarında pek çok neden ishale sebep olabilir. Özet olarak bu nedenler şöyledir;
- Kanserin Tipi
- Karsinoid sendrom
- Kolon kanseri
- Lenfoma
- Medüller tiroid kanseri
- Pankreas kanseri, özellikle adacık hücreli tümörleri
- Feokromastoma
- Cerrahi geçiren hastalarda tercih edilen ameliyat yöntemi
- Kemoterapide tercih edilen ilaç
- Kapesitabin, sisplatin, sitozin arabinosid, siklofosfamid, danorubisin, dosetaksel, doksorubisin, 5-fluorouracil, interferon, irinotekan, lökovorin, metotreksat, oksaliplatin, paklitaksel, topotekan, lapatinib
- Işın alınan bölgenin anatomik yeri
- Karın ,özelliklede bel,büyük ana damar ve alt karın çevresine ışın tedavisi uygulanması
- Kemik iliği transplantasyonu sonrası
- İlaç yan etkileri
- Antibiyotik,magnezyum içeren antiasidler,antihipertansifler,kolşisin, digoksin, demir,gayta yumuşatıcı ilaçlar, metildopa, metklorpropamid, misoprostol, teofilin,potasyum takviyesi, propranolol,
- Eşlik eden hastalıklar
- Şeker hastalığı
- Tiroid hormonlarının fazla salgılanması
- İnflamatuar bağırsak hastalıkları (Krohn hastalığı, HIV/AIDS, ülseratif kolit)
- Tümör ilişkili tıkanıklık
- İnfeksiyonlar
- Kabızlık
- Diyet
- Alkol,süt ve süt ürünleri
- Kahve, çay, çikolata gibi kafein içeren ürünler
- Yüksek lifli besinler (çiğ sebze ve meyveler, kuruyemiş, çekirdek, tam buğday ürünleri, kuru bakliyatlar, yağda kızartılmış yiyecekler)
- Sorbitol içeren yiyecekler( bonibon, sakız gibi), acılı, baharatlı yiyecekler, gazlı içecekler, turp, pancar gibi gaz yapabilecek yiyecekler ve bu besinlerden hazırlanan ürünler, kavun
- Psikolojik faktörler(Stres gibi)
Biz bu yazımızda kemoterapi ilişkili ishal üzerinde duracağız;
Kanser hücreleri hızlı ve kontrolsüz bölünen hücrelerdir. Kemoterapi, hızla bölünen hücrelere zarar verir. Ancak kanser hücreleri dışında bağırsak sisteminin iç yüzeyini döşeyen hücreler de hızla bölünen hücrelerdir ve kemoterapi sonrası bu hücrelerde meydana gelen hasar sonrası ishal oluşabilir. Bunun dışında bazı kemoterapi ilaçlarının yan etkileri sonucunda ishal oluşabilir. Kemoterapi kaynaklı ishal, kanser tedavisinin sık görülen yan etkilerinden biridir. İshal, rahatsız edici olmasının yanında, iyi tedavi edilmediğinde yaşamı tehdit eden bir yan etkidir. Sıvı kaybı, elektrolit eksiklikleri, besinlerin emilimindeki azalmaya bağlı yetersiz beslenme, artmış bağırsak hareketlerine bağlı ağrı, inflamasyon ve kanama ile sonuçlanabilir.
Risk Faktörleri;
1)Hastaya ait faktörler:
- İleri yaş
- Kadın cinsiyet
- Hastaların genel iyilik halinde azalma
- Bağırsaklarla ilgili başka hastalık varlığı (kolit, laktoz intoleransı)
- Bağırsak tümörü varlığı
2)Tedavi ile ilgili faktörler
- Kemoterapi ilaçları: Bazı ilaçların kemoterapiye bağlı ishal yapma yan etkileri daha fazladır. Özellikle mide bağırsak sistemi kanserleri ve kolorektal kanserlerin tedavisinde kullanılan kemoterapötikler daha fazla ishale yol açar. (En sık irinotekan ve floropirimidinler de (5-florourasil) gözlenir.
- Kemoterapinin sıklığı, dozu, veriliş yolu
- Daha önce kemoterapi ilişkili ishal öyküsü olması
- Karın ve kalça bölgesine ışın alınması
Tablo 1 İshal için ABD. Ulusal Kanser Enstitüsünün Ortak Terminoloji Kriterleri
|
Derece 1 |
Normale göre dışkılamada günde 4 ten az artış |
|
Derece 2 |
Normale göre dışkılamada günde 4-6 arası artış |
|
Derece 3 |
Normale göre dışkılamada günde 7 den fazla artış, inkontinans, hastaneye yatış gerekliliği |
|
Derece 4 |
Ciddi sıvı kaybına bağlı düşük kan basıncını da içeren yaşamı tehdit eden sonuçlar, acil müdahale gerekiyor |
|
Derece 5 |
Ölüm |
Hastalar aşağıdaki semptomlar açısından sorgulanmalıdır;
- Baş dönmesi
- Sersemlik
- Bilinç bulanıklığı
- Uyuklama hali
- Ateş
- Bulantı
- Kusma
- Kramp
- Karın ağrısı
- Düşük tansiyon
Bu semptomlara göre ishal komplike olmayan ve komplike olarak ikiye ayrılır ve tedavi buna göre yapılır.
- Komplike olmayan ishal
- Yukarıda söz edilen bulgular olmadan derece 1 veya 2 ishal olmasıdır.
- Belirtilere yönelik tedavi uygulanır.
- Komplike ishal
- Derece 3 veya 4 ishal olması ya da
- Derece 1 veya 2 ishali olup aşağıda sayılan bulguların eşlik etmesi;
- Bulantı, kusma
- Beyaz küre sayısında düşme
- Ateş
- Kanla yayılan enfeksiyon
- Kramp
- Ciddi sıvı kaybı
- Gaytada kan olması
- Hastaların genel iyilik halinde azalma olması
- Kapsamlı değerlendirme ve yakın takip yapılmalıdır.
24 saatlik dışkılama sayısını, dışkının rengini, kıvamını doktorunuza bildirmek için gözlemlememiz gerekir.
İshal yönetimi:
1 ) İshal yapan diğer nedenlerin ekarte edilmesi
İlk olarak kanser hastasında ishal yapabilecek diğer nedenler dışlanmalıdır. Gayta yumuşatıcı, laksatif ve antiasid kullanımı gibi ilaçların dışlanması, enfeksiyon, tam olmayan bağırsak tıkanıklığı, gaytanın sertleşmesi, bağırsaklarla ilgili geçirilen operasyon nedeniyle oluşan kısa bağırsak sendromu, akut radyasyon reaksiyonları ekarte edilmelidir. Yüksek lifli ve laktozlu beslenmek diyareye neden olabilir, bu açıdan hasta sorgulanmalıdır.
2) Diyet:
- Hafif ve orta dereceli ishaller için sadece diyet değişikliği tedavide yeterli olabilir.
- 3 büyük ana öğün yerine 5-6 kez küçük öğün alınmalıdır.
- İshali arttıracağından çok sıcak ve soğuk gıdaları/sıvıları yiyip/içmemelisiniz.
- Yiyeceklerin oda ısısında ve ılık olmasına dikkat ediniz.
- İshaliniz devam ettiği sürece çok posa bırakan ve sindirim sisteminizi tahriş edebilecek gıdalar almayınız. Bunlar; çiğ sebzeler, kepekli veya bütün taneli buğday ekmeği, fındık, çekirdek, yağlı gıdalar, fasulye, taze ve kurutulmuş meyveler, meyve suları(üzüm suyu, kızılcık suyu hariç), çikolata, baharatlı ve acılı yemekler, sarımsak, hardal, turşu ve alkollü içeceklerdir.
- Peynir, yumurta, haşlanmış patates, pirinç lapası, makarna, muz, elma püresi, tuzlu ayran, yoğurt gibi yüksek kalorili ve potasyum açısından zengin gıdalar alınız.
- Süt, peynir, krema gibi süt ürünlerini tüketmeyiniz.
- Kafeinli ve karbonatlı içecekler içmeyiniz.
- Kahve, koyu çay, alkol, tütün ve tatlılardan uzak durunuz.
- Kendinizi iyi hissettikçe, diyetinize az posalı yiyecekleri ekleyiniz.
- Sadece sıvı gıdayı iki günden fazla almayınız.
3) Sıvı tedavisi:
İshal tedavisinde sıvı kaybının yerine konulması çok önemlidir. Her gün aldığımız sıvı miktarına ek olarak kaybettiğimiz sıvıyı yerine koymamız gerekir. Günde 3-4 litre veya daha fazla sıvı alınması gerekebilir. Sıvı ihtiyacı için sudan başka elma suyu, açık çay, ayran tüketilebilinir. Tek başına su tüketimi kandaki tuz ve kalsiyumun daha çok düşmesine neden olabilir, bu durum yaşamı tehdit edebilir.
4) İlaç tedavisi:
Opioidler bağırsak mukoza hücrelerine bağlanarak geçiş zamanını azaltarak diyareyi azaltır. Bir opioid olan loperamid , kemoterapi ilişkili ishallerde ilk reçete edilen ilaçtır. Loperamid bağırsak hareketlerini ve dışkıda kaybedilen sıvı miktarını azaltır. Hafif ve orta şiddetteki ishal için etkili iken ağır ishallerde yeterli değildir. Metilsellüloz, pektin gibi absorbentler fekal materyale yoğunluk kazandıran maddelerdir. Kesin kanıt yoktur ama etkili olabileceği belirtilmektedir. İshal için ilaç almadan önce mutlaka doktorunuza görünmelisiniz.
5)Bakım:
- Sık dışkılama tahrişlere neden olacağından anal bölgenizin temizliğine daha fazla dikkat ediniz.
- Anal bölgenizi her dışkılamadan sonra sabunla iyice temizleyin, ılık su ile durulayınız.
- Sert ve tahriş edici tuvalet kâğıtları kullanmayınız.
- Anüs çevresindeki kızarıklık ve çatlaklara dikkat edin ve doktorunuza bildiriniz.
- Basur yakınmanız varsa ve şikâyet yaratıyorsa mutlaka doktorunuzla görüşünüz.
Dışkılamanın rengini miktarını, sıklığını, kıvamını kanama durumunu doktorunuza bilgi vermek amacıyla gözleyiniz.
Şu durumlarda doktor ya da hemşirenizi aramalısınız;
- Kendinizi sersemlemiş hissediyorsanız,
- Ateşiniz 38 derece veya daha fazla ise,
- İshal ve kramplarınız bir günden fazla ise,
- Rektal bölgenizde yara ya da kanama var ise.
 Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi akciğerimiz de birçok hücreden oluşur. Bu hücreler akciğerin normal olarak görevini yapabilmesi için ihtiyaç doğrultusunda bölünerek çoğalırlar. Akciğer kanseri, yapısal olarak normal akciğer dokusundan olan hücrelerin ihtiyaç ve kontrol dışı çoğalarak akciğer içinde bir kitle (tümör) oluşturmasıdır. Burada oluşan kitle öncelikle bulunduğu ortamda büyür, daha ileriki aşamalarda ise çevre dokulara veya dolaşım yoluyla uzak oranlara yayılarak (karaciğer, kemik,beyin vb. gibi) hasara yol açarlar. Bu yayılmaya metastaz adı verilir.
Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi akciğerimiz de birçok hücreden oluşur. Bu hücreler akciğerin normal olarak görevini yapabilmesi için ihtiyaç doğrultusunda bölünerek çoğalırlar. Akciğer kanseri, yapısal olarak normal akciğer dokusundan olan hücrelerin ihtiyaç ve kontrol dışı çoğalarak akciğer içinde bir kitle (tümör) oluşturmasıdır. Burada oluşan kitle öncelikle bulunduğu ortamda büyür, daha ileriki aşamalarda ise çevre dokulara veya dolaşım yoluyla uzak oranlara yayılarak (karaciğer, kemik,beyin vb. gibi) hasara yol açarlar. Bu yayılmaya metastaz adı verilir.
Risk Faktörleri Nelerdir?
- Sigara, puro, pipo (tütün) içimi: Akciğer kanserinin bugün ispatlanmış olan en önemli risk faktörüdür.
- Asbest: Madenlerde, gemi yapımında, yalıtım malzemesi yapımında kullanılır. Solunum yollarında uzun süreli tahriş oluşturur.
- Radon: Evlerde, toprakta doğal olarak bulunan,kokusuz radyoaktif bir gazdır
- Verem hastalığı (tüberküloz): Bu hastalığın yerleştiği akciğer alanında sonradan akciğer kanseri gelişebilir.
- Daha önceden akciğer kanseri geçirmiş olmak: Bir kere akciğer kanseri nedeniyle ameliyat olmuş, veya ışın tedavisi uygulanmış olanlarda ikinci bir kanser gelişme riski vardır. Sigara içmek bu riski ayrıca arttırır.
- Radyoaktif uranyum cevheri gibi cevherler
- Bazı kimyasalların uzun süreli solunması (arsenik, berilyum, kadmiyum, vinil klorür gibi)
- Radyoterapi öyküsü
- Hava kirliliği
- Aile öyküsü
Belirtileri Nelerdir?
Akciğer kanserlerinin en sık görülen belirtileri şunlardır;
- Geçmeyen veya giderek kötüleşen öksürük
- Öksürürken kan veya kanlı balgam çıkarmak
- Derin nefes alırken, öksürürken veya gülerken kötüleşen göğüs ağrısı
- İştahsızlık, halsizlik, yorgunluk ve kilo kaybı
- Ses kısıklığı
- Nefes darlığı
- Sürekli tekrarlayan veya geçmeyen bronşit veya zatürre gibi akciğer enfeksiyonları
Tanı Nasıl Konulur?
Düz akciğer röntgenleri ile akciğerde kitle görülen hastalara,öncelikle bilgisayarlı tomografi çekilir.Elde edilen üç boyutlu görüntü ile kitleye nasıl ulaşılabileceğine karar verilir.Hastadan ya tomografi rehberliğinde ya da bronkoskopi dediğimiz ince bükülebilir bir tüple akciğerine ulaşılarak iğneyle parça alınır.Bu işleme biyopsi adı verilir. Gerekli görüldüğü takdirde farklı görüntüleme tetkikleri de yapılabilir.
Tedavi;
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, hedefe yönelik tedaviler radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
 Dışkılama sayınızın her zamankinden daha az olmasına,
Dışkılama sayınızın her zamankinden daha az olmasına,
dışkının sertleşmesi, ağrılı ve rahatsız edici olmasına kabızlık denir. Sağlıklı insanlarda kabızlık gelişimine neden olan ortak nedenler aşağıdaki gibidir;
- Diyet,
- Yetersiz sıvı alımı,
-
- Azalmış egzersiz,
- Değişen bağırsak alışkanlıkları.
Bunlar dışında kanser hastalarında kabızlık; kanser hastalığının bir bulgusu olarak ortaya çıkabileceği gibi kanser tedavisinin yan etkisi olarak da oluşabilir. Biz bu yazımızda kemoterapi yan etkisi olarak ortaya çıkan kabızlıktan bahsedeceğiz.
Kanser hastalarında kabızlığa neden olan diğer nedenler aşağıdaki gibidir;
- Tümörün kendisi
- Kanser ilişkili problemler
- Medikal tedavi: Kabızlık kanser hastasında kemoterapinin yan etkisi olarak ortaya çıkabileceği gibi, tedavi boyunca ağrı için ya da bulantı- kusma için kullanılan ilaçların yan etkisi olarak da ortaya çıkabilir.

Kabızlık tedavisinde yapılacaklar;
- Yüksek Lifli Gıdalarla Beslenmek
- Posadan zengin olduğundan tahılları, kuru yemişi ve yeşil yapraklı sebzeleri ve meyveleri kabuğunu soymadan günde en az 5 öğün halinde tüketmelisiniz
- Tahıllar: Bulgur, mısır ekmeği, arpa, kepek ekmeği, soya fasulyesi
- Kuru yemişler: Badem, çekirdek, yer fıstığı, ceviz
- Meyve/sebzeler: Elma, çilek, kiraz, brokoli, yeşilbiber, armut, ıspanak, erik, kaysı, komposto
- Tam tahıl ekmeği
- Bol sıvı tüketin
- Tedavi sırasında ve sonrasında sıvı almanızı kısıtlayacak ek bir hastalığınız yok ise günde en az 8–10 bardak sıvı içmelisiniz. Su iyi bir seçenektir. Erik suyu gibi meyve ve sebze sularını da tüketebilirsiniz.
- Ilık içecekler yardımcı olabilir.
- Günlük aktivite yapmaya çalışın
- Tolere edebildiğiniz derecede aktivitenizi arttırın ve yürüyüş yapınız
- Yürüyüş yapamıyorsanız günde 2–3 kez karın kaslarını germe ve gevşetme egzersizleri yapmayı denemelisiniz
- Size yardımcı olabilecek diğer egzersizleri öğrenmek için doktorunuza başvurunuz.
- Posadan zengin olduğundan tahılları, kuru yemişi ve yeşil yapraklı sebzeleri ve meyveleri kabuğunu soymadan günde en az 5 öğün halinde tüketmelisiniz
- Doktorunuza danışmadan dışkı yumuşatıcı (müshil) ilaçlar kullanmayınız
- Sodyum kısıtlı diyetiniz varsa ya da böbrek sorunlarınız varsa müshil almayınız
Aşağıdaki durumlarda acilen doktorunuza başvurunuz:
- Normal alışkanlığınızı 2 günden fazla aşan gaz ve dışkı çıkışı olmazsa,
- Kabızlığa ek olarak bulantı ve kusmanız da varsa,
- Dışkıda kan varsa.
 Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında makat olarak adlandırılır. Aslında anüs çok karmaşık sinir ve kas yapılarından oluşan çok fonksiyonel bir organdır. Anüsten içeri girildiğinde yaklaşık 4 cm’lik bir bölüme de anal kanal denilmektedir.
Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında makat olarak adlandırılır. Aslında anüs çok karmaşık sinir ve kas yapılarından oluşan çok fonksiyonel bir organdır. Anüsten içeri girildiğinde yaklaşık 4 cm’lik bir bölüme de anal kanal denilmektedir.
Risk Faktörleri:
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Anüs kanserinde bilinen başlıca risk faktörleri şunlardır;
- Rahim ağzı kanserine de neden olan ve anüs ve çevresinde siğiller yapan human papillomavirus (HPV) adlı virüs infeksiyonu,
- Anüs yoluyla cinsel ilişki (hem kadın, hem de erkeklerde),
- Çok eşlilik,
- Sigara, AIDS hastalığı ve benzeri nedenlerle bağışıklık sisteminin baskılanması
Belirtiler: 
- Anüs bölgesinde çok sayıda siğil bulunması
- >50 yaş
- Sigara
- Makatta ağrı veya rahatsızlık hissi
- Dışkılama esnasında kanama olması
- Makat etrafında yaraların oluşması
Tanı:
Anal kanal kanserlerinde kullanılan başlıca tanı yöntemleri şunlardır;
- Tanı parmakla muayenede ele kitle gelmesi
- Proktoskop denilen küçük bir alet ile anal kanalın değerlendirilmesi ve gerekli bölgeden biyopsi alınması
- Ayrıca farklı görüntüleme tetkiklerinden(Ultrasonografi, MR, bilgisayarlı tomografi gibi) de faydalanılabilir.
Tedavi:
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi,cerrahi kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
Kemoterapi kanser hücreleri ile beraber saç hücrelerini de etkiler. Bunun sonucunda saçınız veya vücudunuzdaki diğer tüyler dökülebilir. Bu dökülme alopesi olarak adlandırılır. Saç dökülmesi kemoterapinin en sık yan etkilerinden birisidir. Ancak bazı kemoterapi ilaçları saçları dökerken bazıları ise hiç saç dökmez veya fark edilmeyecek kadar az miktarda saç döker. Bazı ilaçlar tamamen saç dökülmesine yol açarken bazısı bölgesel dökülmeye neden olur. Kaş, kirpik, sakal, bıyık, kol, bacaklar gibi vücuttaki diğer tüylerde de dökülme olabilir. Ancak dökülme öncelikle saçlardan başlar. Bu değişen etkiler ilacın tipine ve dozuna bağlıdır. (Tablo-1 de kemoterapi ilaçları saç dökme potansiyellerine göre gruplandırılmıştır).Genellikle saçlar kemoterapi aldıktan 2-3 hafta sonra dökülmeye başlar.
Tüylerdeki dökülme sizi ruhsal açıdan rahatsız edebilir; birçok hasta saç dökülmesinden üzüntü duyar. Bu duygularınızı paylaşmaktan kaçınmayınız. Daha önce bu deneyimi yaşamış kişilerle konuşmak sizi rahatlatacaktır. Yine saçlar kemoterapi bittikten 2-3 ay sonra uzamaya başlar. Saç dökülmesinin geçici bir yan etki olduğu unutulmamalıdır. Saçlar ilk çıktığında daha düz ya da kıvırcık olabilir, rengi farklı olabilir. Ancak daha sonra eski haline dönecektir.
Saçlarınız dökülmeden önce alınacak önlemler;
- Size verilen ilaçlar yan etki olarak saçlarınızı dökecekse, tedaviden önce saçlarınızı mümkün olduğunca kısa kestirebilirsiniz.
- Saçınızı traş edebilirsiniz. Bunun için elektrikli traş makinası kullanırsanız kafanızı kesiklerden korursunuz.
- Perma gibi kimyasal maddeler ve sert şampuanlar kullanmaktan kaçınınız. Bu ürünler kafa derinizi kuru ve kaşıntılı hale getirebilir.
- Saçınızı besleyici bir şampuanla yıkayıp ve yumuşak bir havlu ile kurulayınız.
- Saçı aşırı taramak ve fırçalamaktan kaçınınız. Kafa derinizde tahrişi önlemek için yumuşak fırçaları tercih ediniz.
- Saç kurutma makinası kullanmayınız. Eğer saç kurutma makinası kullanacaksanız düşük sıcaklıklarda çalıştırınız. Bigudiler kuru olan saçların zarar görmesini artırabilir. Bigudi ile uyumaktan kaçınınız.
- Saçlarınız dökülürse, bunu kapatmak için peruk kullanabilirsiniz. Eğer bir peruk takmayı planlıyorsanız, saçlarınız dökülmeden kendi saçlarınızın renginde ve şeklinde bir peruk seçebilir, kuaföre giderek peruğu istediğiniz şekilde biçimlendirebilirsiniz. Eğer peruk astarı kafa derinizi tahriş ederse, peruk altına ince pamuk bir eşarp takabilirsiniz.
Saçınız döküldükten sonra alınacak önlemler;
- Kemoterapi aldığınız dönemde cildiniz hassas olur. Bu nedenle, dış etkenlere karşı korunma önlemi almak gerekebilir.
- Dışarı cıktığınız zaman güneş koruyucu krem ya da şapka kullanınız.
- Yine soğuktan şapka ya da eşarp takarak korununuz.
- Uyurken de kafa derisine zarar vermeyecek yumuşak bir eşarp takabilirsiniz.
Saç dökülmesinin, kemoterapi tedavisinin geçici bir yan etkisi olduğunu unutmayınız!
Tablo-1.Kemoterapi İlaçlarının Saç Dökme Potansiyelleri
|
Yüksek olasılıkla saç dökülmesine neden olan ilaçlar |
Orta olasılıkla saç dökülmesine neden olan ilaçlar |
Düşük olasılıkla saç dökülmesine neden olan ilaçlar |
|
Adriamisin |
Amsakrin |
Metotreksat |
|
Danorubisin |
Sitarabin |
Karmustin |
|
Etoposit |
Bleomisin |
Mitroksantron |
|
Irinotekan |
Busulfan |
Mitomisin C |
|
Siklofosfamid |
5 Florourasil |
Karboplatin |
|
Epirubisin |
Melfalan |
Sisplatin |
|
Docetaksel |
Vinkristin |
Prokarbazin |
|
Paklitaksel |
Vinblastin |
6-Merkaptopurin |
|
Ifosfamid |
Lomustin |
Sreptozotosin |
|
Vindesin |
Tiotepa |
Fludarabin |
|
Vinorelbin |
Gemsitabin |
Raltitreksat |
 Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen kanser türleri arasında yer almaktadır. Baş ve boyun kanserlerinin büyük çoğunluğu erken dönemde belirti verirler. Belirtiler erken fark edilip, doktor erken uyarılırsa, doktorun zamanında doğru teşhis koyması kolaylaştırılabilir.
Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen kanser türleri arasında yer almaktadır. Baş ve boyun kanserlerinin büyük çoğunluğu erken dönemde belirti verirler. Belirtiler erken fark edilip, doktor erken uyarılırsa, doktorun zamanında doğru teşhis koyması kolaylaştırılabilir.
Baş ve boyun kanserleri; ağız boşluğunu; dudaklar, yanakların iç kısmı, diş eti, damak, dil, ağız tabanı, burun delikleri derisi ve burun döşemesini, boğazın en üst kısmında görülen nazofarinks kanserlerini, sinüs olarak adlandırılan ve yüz kemikleri içinde burun çevresinde yer alan hava boşlukları içinde gelişen paranazal sinüs kanserlerini, burnun gerisini boğaza bağlayan alanda orofarinks kanserlerini, boğazın biraz daha alt kesiminde hipofarinks kanserlerini ve onun da altındaki alanda larinks kanserlerini, kulak kepçesi ve dış kulak yolu kanserlerini, bir de tükrük bezleri kanserlerini kapsar.
Risk Faktörleri
Alkol ve tütün kullanımı(tütün çiğnenmesi veya sigara içme gibi) özellikle ağız boşluğu,orofarinks,hipofarinks ve larinks olmak üzere baş-boyun kanserlerinin en önemli nedenleridir. Kanser gelişme riski, hem tütün ürünleri hem de alkol kullananlarda risk, bu ikisinden yalnızca birini kullananlara göre daha yüksektir.
Baş-boyun kanserlerinin gelişmesinde diğer bir önemli etken cinsel yolla bulaşan HPV (Human Papilloma Virus) olup, bu virüs özellikle orofarinks kanserine yol açmaktadır. Diğer nedenler arasında da; ağız hijyeninin bozuk olması, radyasyon maruziyeti, ve EBV(Ebstein Barr Virus ) enfeksiyonları sayılabilir.
Belirtileri Nelerdir?
- Baş ve boyunun herhangi bir kesiminde şişlik (genellikle ağrısız ve gittikçe büyüyen tarzda),
- Ağız içinde, dilde veya dudakta iyileşmeyen yaralar,
- Çiğnemede ve yutkunmada güçlük,
- Devam eden ses kısıklığı veya seste değişiklik,
- Nefes alma veya konuşma güçlüğü,
- Devam eden kulak ağrıları, kulak çınlaması, veya işitme güçlüğü ve boyunda şişlik olabilir.
Tanı
- İlgili uzman şikayetler doğrultusunda muayenesini yapar.
- Şüpheli bölgeden patolojik inceleme için parça alınır (lokal veya genel anestezi gerekebilir).
- Tanı konulduktan sonra hastalığın evresini belirlemek amacıyla farklı tetiklerin yapılması gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi, hedefe yönelik tedaviler gibi farklı seçenekleri içermektedir.

Referanslar
- Gandini S, Botteri E, Iodice S, et al.Tobacco smoking and cancer: a meta-analysis.International Journal of Cancer 2008; 122(1):155–164.
- Hashibe M, Boffetta P, Zaridze D, et al. Evidence for an important role of alcohol- and aldehyde-metabolizing genes in cancers of the upper aerodigestive tract. Cancer Epidemiology, Biomarkers and Prevention2006; 15(4):696–703.
- Hashibe M, Brennan P, Benhamou S, et al. Alcohol drinking in never users of tobacco, cigarette smoking in never drinkers, and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Journal of the National Cancer Institute2007; 99(10):777–789.
- Boffetta P, Hecht S, Gray N, Gupta P, Straif K. Smokeless tobacco and cancer. The Lancet Oncology2008; 9(7):667–675.
Blot WJ, McLaughlin JK, Winn DM, et al. Smoking and drinking in relation to oral and pharyngeal cancer. Cancer Research 1988; 48(11):3282–3287.
- Tuyns AJ, Estève J, Raymond L, et al. Cancer of the larynx/hypopharynx, tobacco and alcohol: IARC international case-control study in Turin and Varese (Italy), Zaragoza and Navarra (Spain), Geneva (Switzerland) and Calvados (France). International Journal of Cancer1988; 41(4):483–491.
- Hashibe M, Brennan P, Chuang SC, et al. Interaction between tobacco and alcohol use and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiology, Biomarkers and Prevention2009; 18(2):541–550.
- Chaturvedi AK, Engels EA, Pfeiffer RM, et al. Human papillomavirus and rising oropharyngeal cancer incidence in the United States. Journal of Clinical Oncology2011; 29(32):4294–4301.
- Adelstein DJ, Ridge JA, Gillison ML, et al. Head and neck squamous cell cancer and the human papillomavirus: summary of a National Cancer Institute State of the Science Meeting, November 9–10, 2008, Washington, D.C. Head and Neck2009; 31(11):1393–1422.
- Gillison ML, D’Souza G, Westra W, et al. Distinct risk factors profiles for human papillomavirus type 16-positive and human papillomavirus type-16 negative head and neck cancers. Journal of the National Cancer Institute2008; 100(6):407–420.
- Goldenberg D, Lee J, Koch WM, et al. Habitual risk factors for head and neck cancer.Otolaryngology and Head and Neck Surgery2004; 131(6):986–993.
- Yu MC, Yuan JM. Nasopharyngeal Cancer. In: Schottenfeld D, Fraumeni JF Jr., editors.Cancer Epidemiology and Prevention.3rd ed. New York: Oxford University Press, 2006.
- Mayne ST, Morse DE, Winn DM. Cancers of the Oral Cavity and Pharynx. In: Schottenfeld D, Fraumeni JF Jr., editors. Cancer Epidemiology and Prevention.3rd ed. New York: Oxford University Press, 2006.
- Guha N, Boffetta P, Wünsch Filho V, et al. Oral health and risk of squamous cell carcinoma of the head and neck and esophagus: results of two multicentric case-control studies. American Journal of Epidemiology2007; 166(10):1159–1173.
- Chan JK, Yip TT, Tsang WY, et al. Specific association of Epstein-Barr virus with lymphoepithelial carcinoma among tumors and tumorlike lesions of the salivary gland. Archives of Pathology and Laboratory Medicine1994; 118(10):994–997.
Vücudumuzda kemik iliği adını verdiğimiz, bazı kemiklerin içerisinde bulunan bölümler de beyaz kan hücreleri (lökosit), kırmızı kan hücreleri (eritrosit) ve kan pulcukları (trombosit) üretilir. Bazı kemoterapi ilaçları kemik iliğine etki ederek bu hücrelerin yapımını engeller ve sayılarının azalmasına neden olabilir. Bu duruma kemik iliği baskılanması adı verilir.
Bu durumun tesbiti için tam kan sayımı (TKS, CBC (complete blood count), hemogram) yapılması gerekir. Kemik iliği baskılanmasının en önemli sonucları anemi, trombositopeni ve lökopenidir. TKS da, eritrositte düşme varsa anemi, trombosit sayısındaki azalmaya trombositopeni, lökosit olması gerekenden az ise lökopeni denir.
Normalde beyaz kan hücreleri vücudumuzu infeksiyonlardan korur ve beyaz kan hücrelerinin sayısı azaldığı zaman enfeksiyona daha yatkın hale geliriz. Beyaz kan hücrelerinin birkaç tipi vardır, bunlardan biri nötrofildir. Nötrofil sayısının düşmesine nötropeni denir. Nötropeni, kemoterapinin hemotolojik yan etkilerinden en sık görülenidir. Tam kan sayımında beyaz kan hücrelerinin (BKH) adı lökosit, BKH, white blood cell ( WBC), Akyuvar olarak da geçebilir ve sayıları mm³ de 5000 ila 10000 arasındadır. Nötrofiller, beyaz kan hücrelerinin alt grubudur ve TKS da değeri 3.000–7.000/mm³’dur. Nötropeni, Dünya Sağlık Örgütü’ne göre mutlak nötrofil sayısının 2.000/mm³ ‘un altında olmasıdır. Başka bir tanıma göre nötropeni; mutlak nötrofil sayısının 500/mm³’un altında olması veya mutlak notrofil sayısının 500–1000/mm³’un arasında olup takip eden 24–48 saat icinde 500/mm³’un altına düşmesi ihtimali olmasıdır.
Nötropeni genel olarak periferik kanda mutlak nötrofil sayısının azalması olarak tanımlanmaktadır. Febril nötropeni ise nötropeniye ateşin eşlik etmesi durumudur.
2010 Amerika Enfeksiyon Hastalıkları Derneği kılavuzuna göre; Nötropenik hastada ateş tanımı; ağızdan tek bir ölçümde vücut sıcaklığının >38.3°C veya 1 saatten uzun süre ≥38°C olarak saptanmasıdır.
Ulusal Febril Nötropeni Derneği Çalışma Gurubu’nun hazırladığı kılavuzda ise ateş oral veya aksiler olarak bir kez 38.3 C°’den yüksek veya 1 saat süre ile 38-38.2 C°’olm

ası tanımlanır. Nötropeni ile nötrofil sayısı 500/mm³’den az olması veya veya nötrofil düzeyi 500-1000/mm³ arasında olup 48 saat içinde 500/mm³’ün altına düşmesi beklenilen şartlar olarak ifade edilmiştir.
Nötrofil sayısındaki azalma miktarına bağlı olarak nötropeni derecelendirilir.
Tablo 1. ABD. Ulusal Kanser Enstitüsünün Ortak Toksisite Kriterlerine Göre Nötropeni Derecesi
|
Derece |
Mutlak Nötrofil Sayısı (MNS) |
|
0 |
Normal sınırlar içerisinde |
|
1 |
1500 ≤MNS < 2000 |
|
2 |
1000 ≤MNS < 1500 |
|
3 |
500 ≤MNS < 1000 |
|
4 |
MNS < 500 |
Ntropeninin Bulguları Nelerdir?
Nötropeninin kendisi hiçbir bulgu vermeyebilir. Kan testi yapıldığında veya enfeksiyon oluşup bulgu verdiği zaman ortaya çıkar. Nötropenisi olan hastalar için hafif bir infeksiyon bile hızla ilerleyebilir. Bu nedenle aşağıdaki belirtiler olursa doktorunuza başvurun:
* 38°C ve ya daha fazla ateşiniz varsa
* Soğuk algınlığı belirtileriniz bulunuyorsa
* Boğaz ağrısı, diş ağrısı varsa
*Ağız, dil ve boğazda yaralar varsa ya da dil ve boğaz üzerinde beyaz kaplama varsa
* Öksürük veya nefes darlığı olması
* Kulak ağrısı varlığı
* Karın ağrısı varsa
* Cilt döküntüsü, kızarıklık ya da şişlikler olması
* İshal, makat bölgesinde yara veya ağrı olması
* Sık idrara çıkma, idrar yaparken ağrı ya da yanma olması
* Özellikle kesi yeri, yara, intravenöz katater giriş yerlerinde kızarıklık, şişme, ağrı olması
* Olağan dışı rahimden akıntı veya kaşıntı olması
Nötropeninin Nedenleri Nelerdir?
Nötropeninin pek çok nedeni vardır. Nötropeni, kemoterapi ilaçlarının yan etkisi olabileceği gibi, lösemi, lenfoma yada kanserin kemik iliğine yayılması nedeniyle hastalığın kendisi kemik iliğini etkileyebilir, yada kemik iliğini etkileyen rayoterapi alması nedeniyle nötropeni oluşabilir. Bu yazı kemoterapiye bağlı nötropeniye özel olarak hazırlanmıştır. 70 yaş üzeri kişilerde, AIDS, Böbrek nakli gibi bağışıklık sistemi baskılayan hastalıklarda nötropeni için risk daha fazladır. Şiddetli ve uzun süreli nötropenisi olan kişilerin enfeksiyon riski daha fazladır.
Nötropeni Tanısı Nasıl Konur?
Nötropeni tanısı yapılan kan testi ile konur. Nötropeni, kemoterapi ilaçlarının yaygın görülen yan etkisi olduğu için doktorunuz ne zaman kan testi yaptıracağınız konusunda size bilgi verecektir. Bazen nötropeni nedenini tespit etmek için başka testlerinde yapılması gerekebilir.
Nötropenimiz Varsa Neler Yapmalıyız;
Beyaz küreler, kemoterapi uygulamasından 5-7 gün sonra düşmeye başlar, en düşük düzeye 2. haftada ulaşır ve 3. haftada normale dönerler. Bir sonraki kemoterapimiz nötrofil hücrelerimiz normale döndüğünde başlar, eğer hala düşük seviyede ise doz azaltılabilir ya da o kür geciktirilebilir.
Doktorumuz nötropeninin ağırlığına, süresine ve enfeksiyon varlığına göre antibiyotik önerebilir. Kemoterapiye bağlı nötropeniye ateş eşlik ediyorsa, doktorunuz Koloni Uyarıcı Faktör (Colony-Stimulating Factors (CSFs, beyaz kan hücresi büyüme faktörü) adını verdiğimiz ilacı önerebilir. Bu ilaç vücudumuzun beyaz kan hücresi ve diğer lökosit tiplerine yapmasına yardımcı olur. Tüm kemoterapi alan hastalar CSF kullanmak zorunda değildir.
Doktorunuza ya da hemşirenize danışmadan; 
* Herhangi bir medikal tedavi almayınız.
* İğne veya aşı yaptırmayınız.
Enfeksiyon riskimizi azaltmak için neler yapabiliriz?
* Ellerimizi Yıkamalıyız
- Her zaman ellerinizi yıkayınız;
& Yemek pişirmeden veya yemeden önce,
& Tuvaleti kullandıktan sonra,
& Halka açık alanlarda bulunduktan sonra muhakkak ellerimizi yıkamalıyız.
* Ellerimizi su ve sabun kullanarak yıkamalıyız. Çevremizdeki insanlarında ellerini yıkaması bizi enfeksiyon gelişiminden koruyacaktır.
* El dezenfektanı kullanmak istediğinizde hemşire veya doktorunuza sorunuz.
* Temizlik kurallarına dikkat ediniz.
&Yemeklerden sonra ve yatmadan önce dişlerinizi yumuşak diş fırçası ile fırçalayın.
& Eğer kateteriniz varsa bunun çevresini temiz ve kuru tutunuz. Bunu hemşire ya da doktorunuzdan öğreniniz.
* Mikroplardan uzak kalmaya çalışınız.
& Hasta ve soğuk algınlığı olan kişilerden uzak durmaya çalışınız.
& Büyük kalabalıklardan uzak durmaya çalışınız.
& Sebze ve meyvelerinizi çok iyi yıkayınız.
& Çiğ eti ellediyseniz ellerinizi dikkatli bir biçimde yıkayınız. Çiğ et yemeyiniz, yemeden önce iyice pişiriniz.
& Suçiçeği, çocuk felci ve kızamık aşısı yeni yapılmış kişilerden uzak durmaya çalışınız.
& Evcil hayvanınız varsa bakımını başkasına yaptırınız.
* Bir yerinizi kesmemeye özen gösteriniz.
&Ustura yerine elektrikli tıraş makinası kullanınız.
& Bireysel temizliğinizi banyodan sonra uygun ve nazikçe yapınız. Makat bölgenizde yara ya da kanama olursa hemşire ya da doktorunuza haber veriniz.
& Sivilcelerinizi sıkmayınız.
Buradaki metin genel bir bilgilendirme olup, hastalıklar değişkenlik gösterebileceğinden kişisel değerlendirme için uzmanınızla görüşününüz.
Böbr ekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde iki organdır. Böbrekler karın üst bölgesinin arka kısmında bulunurlar. Sırt adaleleri ve alt kaburga kemiklerince dış etkilere karşı korunurlar. Böbrekler kandan artık ve zehirli maddeleri, fazla mineralleri ve suyu süzerek vücuttan dışarı çıkarırlar. İdrar böbrekler ile kandan süzülüp oluştuktan sonra üreter olarak adlandırılan içi boş idrar borusu vasıtası ile mesaneye (idrar torbası) ulaşır. Mesanede toplanan idrar üretra adı verilen diğer bir içi boş idrar borusu aracılığıyla vücut dışına atılır.
ekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde iki organdır. Böbrekler karın üst bölgesinin arka kısmında bulunurlar. Sırt adaleleri ve alt kaburga kemiklerince dış etkilere karşı korunurlar. Böbrekler kandan artık ve zehirli maddeleri, fazla mineralleri ve suyu süzerek vücuttan dışarı çıkarırlar. İdrar böbrekler ile kandan süzülüp oluştuktan sonra üreter olarak adlandırılan içi boş idrar borusu vasıtası ile mesaneye (idrar torbası) ulaşır. Mesanede toplanan idrar üretra adı verilen diğer bir içi boş idrar borusu aracılığıyla vücut dışına atılır.
Risk Faktörleri :
Diğer pek çok kanser türünde olduğu gibi böbrek kanserinin nedeni de henüz tam olarak aydınlatılamamıştır. Böbrek kanserli hastalarda yapılan çalışmalarda bazı faktörlerin risk oluşturabileceği gösterilmiştir. Bunlar şu şekilde özetlenebilir;
- Sigara
- Obezite
- Birtakım kimyasallara uzun süreli maruziyet
- Kalıtsal bazı hastalıklar( Von-Hippel Lindau Sendromu, herediter papiller renal hücreli karsinom, Birt-Hogg-Dube sendromu gibi)
- Yüksek tansiyon (hipertansiyon)
- Ayrıca ailede böbrek kanserli bir akrabanın olması böbrek kanserine yakalanma riskini artırmaktadır.
Belirtiler:
Böbrek kanserinin en sık rastlanılan belirtileri şunlardır;
- İdrarda kan görülmesi
- Açıklanamayan bel ağrısı
- Halsizlik, yorgunluk, iştahsızlık, kilo kaybı
- Açıklanamayan ateş
- Kansızlık(Anemi)
Tanı:
Böbrek kanseri tanısında kullanılabilen yöntem ve tetkikler şunlardır;
- İdrar ve kan testleri
- IVP(Intravenöz Pyelogram) ile idrar yollarının görüntülenmesi
- Böbrek damarlarının görüntülenmesini sağlayan “Anjiografi”
- Röntgen filmi, MR, Ultrasonografi gibi görüntüleme yöntemleri
- Görüntüleme yöntemleriyle eş zamanlı olarak yapılan “ince iğne aspirasyon biyopsisi”
Tedavi:
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, radyoterapi, kemoterapi, immunoterapi, hedefe yönelik tedavi gibi farklı seçenekleri içermektedir.
Referanslar
- https://www.cancer.org/cancer/kidney-cancer/about/what-is-kidney-cancer.html
- https://www.cancer.org/cancer/kidney-cancer/causes-risks-prevention/risk-factors.html
- https://www.cancer.org/cancer/kidney-cancer/detection-diagnosis-staging/signs-and-symptoms.html
- https://www.cancer.org/cancer/kidney-cancer/treating.html
Tıp alanında zencefil kullanımının 2500 yıl öncesine dayanan uzun bir geçmişi vardır (3). Bu anlamda birçok ilacın önemli bir parçasıdır (1).Eski dönemlerden beri dünyanın farklı bölgelerinde dejeneratif (artirit, romatizma), sindirim sistemi (hazımsızlık, kabızlık ve ülser), kardiyovasküler (aterosklerozi hipertansiyon), kusma, diyabet ve kanser gibi birçok hastalığın tedavisinde kullanılmaktadır. Enfeksiyon hastalıklarının tedavisinde antimikrobiyal potansiyele sahiptir. Aynı zamanda yaşlanma sürecini kontrol etmek gibi anti-inflamatuar ve anti-oksidatif özellikleri vardır (1,2,3,4,9). Özellikle zencefilin gastrointestinal sistem üzerinde oldukça yararlı etkilerinin olduğu bilinmektedir(1). Zencefilin gingeroller, shogaoller, paradoller, and zingerone gibi uçucu-uçucu olmayan birçok biyoaktif fenolik bileşik içerdiği bilinmektedir (1,2,8). Zencefilin ana biyoaktif bileşenlerinin -gingerol (6G), 8-gingerol (8G), 10- gingerol (10G), and 6-shogaol (6S) olduğu belirtilmiştir (10). Bu bileşikler farklı çalışmalarda antioksidan, anti-inflamatuar, antiemetik, antikarsinojenik ve gastroprotektif özellikler gösterdikleri öne sürülmüş olan fitokimyasallardır (1,2,8).
Pre-klinik çalışmalarda zencefil ve bileşiklerinin kemopreventif, antineoplastik etkilerinin olduğu öne sürülmüştür (1,3). Zencefilin kanser önlemedeki rolününün serbest radikalleri yok etme, gen ekspresyonları değişimi ve apoptozis indüksiyonu nedeniyle olduğu ileri sürülmektedir. Bu mekanizmalar aracılığıyla tümörün oluşumu ve ilerlemesini azaltacağına dair etkisinin olduğu hususu bilimsel araştırmalara konu olmuştur (1,3). Ancak elde edilen veriler yeterli olmayıp, zencefilin kanser oluşumunu önlemedeki mekanizmaları tam olarak aydınlatılamamıştır (9). Bu raporda günümüze dek yapılmış çalışmalar özetlenmeye çalışılacaktır;
raporda günümüze dek yapılmış çalışmalar özetlenmeye çalışılacaktır;
Hayvan Deneyleri ve İnvitro Çalışmalar
- Manju ve Nalini fareler üzerinde yaptıkları çalışmada 1,2-dimetilhydrazine (DMH) kaynaklı oluşan kolon kanserinin başlangıç ve başlangıç sonrası dönemde zencefilin etkisini araştırmışlardır. Farelere 15 hafta boyunca DMH (20 mg / kg) kasıktan deri altı enjeksiyonu olarak verilmiştir. Zencefil(50 mg / kg/gün ) karsinogenez başlangıç ve başlangıç sonrası aşamada verilmiştir. Kolon kanseri insidansı ve tümöral doku sayısı zencefil kullanılarak yapılan tedavide belirgin bir şekilde azalma göstermiştir. Bununla birlikte karsinogenezin başlangıç ve başlangıç sonrası aşamasında lipid peroksidasyonunda belirgin bir azalma ve DMH verilmemiş farelere kıyasla verilmiş olanlarda enzimatik ve enzimatik olmayan antioksidanları önemli ölçüde arttırdığı belirtilmiştir (5).
- Nagasawa H ve ark. tarafından yapılan ve 2002 yılında yayınlanan çalışmada fareler üzerinde zencefil kökü özlü sıcak suyun, spontan meme tümörogenezinde kronik tedavi etkileri incelenmiştir. Bu çalışmanın sonucunda Farelerin (%0.125) zencefil özlü içme suyunu tüketmeleri, meme tümörlerini önemli ölçüde baskıladığı sonucuna ulaşılmıştır(7).
- Habib SHM ve ark tarafından yapılan ve 2008 yılında yayınlanan çalışmada karaciğer kanserli farelerde zencefilin özünün NFκB ve TNF-α sentezi üzerine olan etkisi incelenmiştir. Bu çalışmada
Erkek Wistar fareleri diyetlerine göre 5 gruba ayrılmıştır. Bu fareler
- Kontrol grubu normal fare yemi
- Zeytin yağı
- Zencefil özü [100mg/kg vücut ağırlığı (VA)]
- Kolinden yoksun diyet + % 0.1 etionin karaciğer kanseri oluşumunu arttırmak için
- Kolinden yoksun diyet+ zencefil özü (100 mg/kg VA) diyetleri ile beslenmiştir.
Sekiz haftada elde edilen doku örnekleri formalin ile tespit edilmiştir ve parafine gömülmüştür. Bunu takiben NFκB ve TNF-α immünohistokimyasal boyama ile izlenmiştir.
Kolinden yoksun diyetle beslenen farelerde NFκB sentezlendiği belirlenmiştir (%88.3 ± 1.83 örnekte boyamalarda pozitiflik gözlendi).
Kolinden yoksun diyete zencefil grubu eklendiğinde NFκB sentezlenmesinde %32.35 ± 1.34 (p<0.05) önemli bir azalma olduğu görülmüştür. Kolinden yoksun diyete zencefil eklendiğinde % 83.3 ± 4.52 oranındaki TNF-α’nın % 7.94 ± 1.32 (p<0.05) lere düştüğü boyamalarla belirlenmiştir. Kolinden yoksun diyet uygulanan grupta NFκB ve TNF-α arasında anlamlı bir ilişki olduğu gözlemlenmiştir ancak bu ilişki zencefilin eklendiği grupta görülmemiştir. Sonuç olarak zencefil özü, yüksek oranda sentezlenen NFκB ve TNF-α’yı düşürmüştür. Elde edilen veriler sonucunda zencefilin pro-inflamatuar TNF-α’nın baskılanması ile NFκB’yi etkisiz hale getirdiği, bu nedenle de anti kanser ve anti-inflamatuar ajan olarak davranabileceği belirtilmiştir (11).
- Rhode J ve ark. Tarafından yapılan ve 2008 yılında yayınlanan çalışmada, zencefilin tümör hücresi büyümesi ve in vitro olarak yumurtalık kanseri hücrelerinde anjiyojenik faktörlerin modülasyonuna olan etkisi araştırılmıştır. Bu çalışmada;
- *Zencefil ve zencefilin ana bileşenlerinin hücre büyümesi üzerine olanepitelyal yumurtalık kanser hücre dizisinde belirlenmiştir Ayrıca,
- *Zencefilin NFκB’nın aktivasyonu ve VEGF ve IL-8’in üretimine olan etkisi incelenmiştir.
Elde edilen veriler ise şunlardır;
- *Kültüre edilmiş yumurtalık kanser hücrelerinin zencefil tedavisi testbütün hücre hatlarında derin üremenin inhibisyonunu sağlamıştır.
- *Zencefil bileşenleri ayrı ayrı in vitro olarak test edildiğinde 6-shogaol’un en aktif olduğu bulunmuştur.
- *Zencefil tedavisi NF-kB aktivasyonunun baskılanmasını aynı zamanda VEGF ve IL-8 sekresyonunun azalmasını sağlamıştır.
Elde edilen veriler ışığında zencefilin yumurtalık kanser hücrelerinde büyümenin inhibisyonunu sağlamakta olduğu ve anjiyojenik faktörlerin sekresyonunu düzenlediği sonucuna ulaşılmıştır. Buna bağlı olarak da yumurtalık kanseri korunmasında ve tedavisinde zencefil gibi diyet ajanlarının potansiyel olarak kullanılabileceği belirtilmiştir (12).
İnsan Çalışmaları
- * Citronberg J ve ark. tarafından yapılan ve 2013 yılında yayınlanan pilot çalışmada 2.0gr/gün zencefil veya laktoz tozu içplacebo alan rasgele seçilmiş 20 bireyde 28 gün süresince verilen zencefilin kolorektal kanser üzerine olan etkisi incelenmiştir. Burada elde edilen veriler sonucunda zencefilin normal kolorektal epitelindeki poliferasyonu azalltığı ve apoptozisi arttırdığı belirtilmiştir. Ayrıca bu sonuçların desteklenmesi ve kolorektal kanserin önlenmesinde zencefilin yerinin belirlenebilmesi için daha geniş bir çalışmaların yapılması gerektiği vurgulanmıştır(8).
Sonuç
Zencefilin kanser üzerine olan etkisi konusunda çok kısıtlı sayıda insan çalışması mevcut olmakla beraber in vitro deneyler ve deney hayvanları üzerinde yapılan araştırmalar bilimsel literatürde yer almaktadır. Bu çalışmaların sonuçları zencefilin kanser üzerindeki olumlu etkilerini vurgulasa da insanlar üzerinde yapılan araştırmaların sayısı az olduğu ve zencefilin kanserden korunmadaki tüm mekanizmaları araştırmacılar tarafından kabul görmediği için kanserden korunmada tek başına etkili olduğu henüz ispatlanamamıştır. Bu nedenle yapılacak geniş çaplı, prospektif, randomize, kontrollü insan çalışmalarına ihtiyaç duyulmaktadır.
Unutulmaması gereken diğer bir gerçek de her gün yüzlerce yeni molekülün gerek kanserden koruma gerekse kanser tedavisi açısından gündeme gelmekte ve araştırmalara konu olmakta olduğudur. Bu moleküller için yeterli veri olmaması, araştırmaların preklinik ve hayvan deneyleri aşamasında kısıtlı kalması veya insanlarda beklenen olumlu etkilerin gözlenmemesi dolayısıyla ancak bir veya ikisi tedavide yerini alabilmektedir. Bu nedenle bilimsel verilerde güvenilirlik ve doğruluk sağlanana kadar araştırmalar devam etmektedir. Sağlık Bakanlığı Kanser Dairesi de bilimsel gelişmelerin yakın takipçisi olmaya devam etmekte ve kamuoyunu bu konuda güncel verilerle bilgilendirmektedir.
 Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır.
Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır.
Cilde rengini veren melanosit simile hücrelerden kaynaklanan kanserler Malign melanoma olarak adlandırılır.
Bazal hücrelerden kaynaklanan kanserler, bazal hücreli karsinomalardır. Cildin dış tabakasındaki yassı hücrelerden kaynaklanan kanserler yassı hücreli karsinomalardır. Yine sinir sisteminden gelen uyarılara hormon üreterek cevap veren nöroendokrin hücrelerinden kaynaklanan cilt kanserleri de vardır. Cilt kanserleri ileri yaşlarda, güneş ışığına maruz kalan bölgelerde veya bağışıklık sistemi zayıf olan kişilerde ortaya çıkar.
Melanom ayrı bir başlıkta incelenmiş olduğundan burada bazal ve yassı hücreli (squamoz) kanserlerden bahsedilecektir.
Risk Faktörü
- Açık tenli olmak
- Güneş ışığı ve diğer ultraviyole radyasyon kaynaklarına (solaryum) maruz kalmak
- İleri yaş ve erkek cinsiyet
- Mesleki olarak kömür katranı ve arsenik gibi bazı kimyasallara uzun süreli maruziyet
- Radyoterapi almış olmak
- Cilt kanseri öyküsü
- Ciltte uzun süren iltihabi durumlar ve hasar
- Sigara
- Sedef hastalığı nedeni ile ilaç ya da PUVA(ultraviyole ışın tedavisi) alanlarda yassı hücreli cilt kanseri ve diğer cilt kanserleri riski daha fazladır.
- Nadir görülen kseroderma pigmentozum olarak adlandırılan bir cilt hastalığında güneş ışığına bağlı hasarın tamir edilebilme kapasitesi azalır. Bu bireylerde çocukluk çağında bile cilt kanserleri görülebilir.
Belirtiler 
Cilt kanserlerinin en sık görülen belirtileri şunlardır;
- İyileşmeyen iltihaplı lezyonlar
Ciltte görülen;
- Küçük, kabarık, düzgün, parlak lezyonlar
- Küçük, kabarık, kırmızı veya kahverengi-kırmızı renkli lezyonlar
- Düz, sert, kırmızı veya kahverengi ve kabuksu lezyonlar
- Kabuksu, kanamalı lezyonlar
- Yara izine benzer ve kalıcı lezyonlar
Tanı
Melanom dışı kanserlerin tanısında kullanılan muayene ve tanı yöntemleri şunlardır.
- Muayene: Ciltteki renk, biçim ve yapı değişiklikleri, şişlik ve ciltteki lekeler, doktor tarafından dikkatle muayene edilir.
- Biyopsi: Ciltte görülen normal dışı büyümeden parça alınarak, bu parçada kanser hücrelerinin olup olmadığı patoloji uzmanı tarafından mikroskop altında incelenir. Cilt kanseri tanısı konduktan sonra hastalığın diğer bölgelere yayılıp yayılmadığının tespiti için bazı testlere başvurulabilir. Yassı hücreli kanserlerde lenf bezleri yayılımının tespiti için lenf bezi biyopsisi yapılabilir.
.Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, bölgesel tedaviler, radyoterapi, kemoterapi, hedefe yönelik tedaviler gibi farklı seçenekleri içermektedir.
Referanslar
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/causes-risks-prevention/risk-factors.html
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/detection-diagnosis-staging/signs-and-symptoms.html
- https://www.cancer.org/cancer/basal-and-squamous-cell-skin-cancer/treating.html
Turpgiller ;
- Brassica cinsi bitkilerin bir parçasıdır. Brokoli, roka, çin lahanası, brüksel lahanası, lahana, karnıbahar, turp, şalgam, su teresi gibi sebzeleri içermektedir (1,2,3,4).
- Diğer birçok sebze gibi kanseri önlemede sinerjistik bir şekilde çalıştığı öne sürülen çeşitli besinlerin ve fitokimyasalların iyi bir kaynağıdır(1).
- Karotenoid (beta-karoten, lutein), vitamin C, E, K, folat ve mineraller gibi besin bileşenleri açısından zengin olup iyi bir posa kaynağıdır. Buna ek olarak glukozinolatlar olarak bilenen kükürt içeren kimyasalları içermektedir. Bu kimyasallar acı tat ve aromadan sorumludur(1,2).
- Sindirim sırasında (çiğneme ve sindirim) glukozinolatlar, indoller, nitriller, tiyosiyanatlar ve izotiyosiyanatlar gibi biyolojik olarak aktif bileşikler oluşturmak için parçalanmaktadırlar. Indol-3-karbinol ( indol) ve sulforafan ( izotisiyonat) olası antikanserojen etkileri açısından üzerilerinde en çok çalışılanlardandır(2). Ancak yapılan çalışmalarda bu bileşiklerin hücrelerde ve hayvanlarda antikanserojen etki gösterebilecekleri sonucuna ulaşılırken, insanlar üzerinde yapılan çalışmaların sonuçları netlik kazanmamıştır(1,2,5).
- Indollerin ve izosiyanatların sıçan ve farelerde mesane, göğüs, karaciğer, kolon, akciğer ve mide gibi çeşitli organların kanser gelişimini inhibe ettiği bazı çalışmalarda görülmüştür. Ayrıca laboratuarda yetiştirilen hücrelerle yapılan deneyler ve hayvan çalışmaları bu bileşiklerin kanseri önlemede yardımcı olabilecek potansiyel yolları göstermiştir.
- Turpgillerde yer alan glukozinolatların yapılan invitro deneylerde ve hayvan çalışmalarında;
- DNA hasarından hücreleri koruyabilecekleri,
- Karsinojenleri inaktive edebilecekleri,
- Antiviral, antibakteriyal ve antiinflamasyon özellikler taşıyabilecekleri,
- Hücre ölümüne (apoptozise) neden olabilecekleri ve,
- Anjiogenezi ve metastazı inhibe edebilecekleri gösterilmiştir(2,6).
Raporun bu kısmında turpgillerin olası antikanserojen etkilerinin değerlendirildiği birtakım çalışmalara örnekler verilmeye çalışılacaktır;
İnsan Çalışmaları
İnsanlar üzerinde yapılan araştırmalar turpgiller ile kanser riski arasında çelişkili sonuçlar göstermiştir (7,8,9,10,11,12,13).
Turpgillerin tüketimi ile ortaya çıkan olası antikanserojen etkiyi inceleyen insan çalışmalarına şu şekilde örnekler verilebilir;
- Amerika Birleşik Devletleri, Kanada, İsveç ve Hollanda'da yapılan çalışmaların meta-analizinde turpgiller tüketimi ile göğüs kanseri riski arasında herhangi bir ilişki bulunamamıştır (7).
- Ülkemizin de aktif 24 üyesinden birisi olduğu IARC’ın (DSÖ Ulusal Kanser Araştırması Ajansı) yürüttüğü Avrupa prospektif kanser ve beslenme araştırmasında meyve ve sebze tüketimi ile prostat kanseri riski arasındaki ilişki incelenmiştir. Bu çalışmanın sonucunda;
- Sebze ve meyve tüketimi ve tüketilenile prostat kanseri riski arasında önemli bir ilişki görülmemiştir(8).
- Sağlık profesyonelleri takip çalışmasında 1986-2000 yılları arasında izlem yapılmış ve prostat kanseri ile turpgillerin tüketimi arasında anlamlı bir ilişki bulunamamıştır. Ayrıca;
- Genç yaş grubunda turpgillerin tüketilmesi ile ileri yaşlarda prostat kanseri görülme riskinde azalma olduğu,
- Prostat kanser gelişimi erken yaş döneminde başladığından ileri yaş grubunda turpgil tüketiminin prostat kanseri gelişme riskini azaltmadığı belirtilmiştir (9).
- Hollanda Diyet ve Kanser Kohort çalışmasında, Hollandalı kadın ve erkekler arasında en yüksek turpgil tüketen (ortalama 58 gr/gün) bireylerin en düşük turpgil (ortalama 11 gr/gün) tüketen bireylere göre kolon kanserine yakalanma olasılığının daha düşük olduğu bulunmuştur. Ayrıca bu çalışmada kadınlarda yüksek oranda turpgil tüketimin artan rektal kanser riski ile ilişkilendirilmiştir (10).
Brokoli ve Brokoli Filizi
Brokoli filizinin doğu akdeniz kökenli olduğu düşünülmesine rağmen ilk olarak nerede görüldüğü bilinmemektedir (25). Türkiye’de brokoli ilk olarak 2004 yılında İzmir Torbalı Özbey Köyü’nde üretilmeye başlanmıştır. TUİK verilerine göre ülkemizde 2004 yılındaki üretim miktarı 6.500 ton olup bu miktar 2012 yılında 30.807 tona ulaşmıştır (26).
Turpgil filizinin küçük miktarlarının olası antikanserojen etkisinin erişkin sebzelerin büyük miktarları kadar etkili olabileceği öne sürülmüştür (16).
Brokoli filizi brokolinin erişkin halinden 2 önemli yönüyle farklıdır;
- Bunlardan ilki gram taze ağırlık bazında brokoli filizi erişkin brokoliden 50 kat daha fazla glukorafanı ve güçlü doğal faz 2 enzim indükleyici olarak bilinen sulforafan öncüsü olan glukozinolatı içermektedir.
- İkincisi ise brokolipotansiyel toksisite ile ilişkili olan b-hidroksialkenil glukosinolat ve indollleri çok az veya saptanamayacak miktarda içermektedir(17).
Turpgil filizi tüketimi ve antikanserojen etki arasındaki ilişkiyi değerlendiren insan çalışmaları şu şekilde özetlenebilir;
- Walters ve arkadaşları tarafından yapılan klinik çalışmada 250 gr/gün brokoli ve 250 gr/gün Brüksel lahanası tüketiminin iyi pişmiş ette bulunan karsinojenin [2-amino-1-metil-6-fenilimidazo [4,5-b] piridin (PhIP)] idrar yoluyla atılımını önemli ölçüde arttırdığı bulunmuştur. Bu çalışmada yüksek miktarda turpgil tüketiminin kolorektal kanser riskini, PhIP ve diyetteki heterosiklik amin karsinojenlerinin eliminasyonunu arttırmak yoluyla azaltabileceği sonucuna varılmıştır (12).
- Turpgillerin tüketimin özellikle de brokolinin, premenopozal kadınlarda göğüs kanseri riskini azalttığı; ancak postmenopozal kadınlarda benzer ilişkinin zayıf olduğu ya da görülmediği bulunmuştur. Çalışmanın sonucunda turpgillerin premenopozal dönemde göğüs kanseri riskini azaltmada önemli bir rolü olabileceği öne sürülmüştür (11).
- Sağlıklı 20 erkek katılımcı (10 erkek sigara kullanmakta, 10 erkek sigara kullanmamakta) ile yapılan çalışmada katılımcıların bir porsiyon (200 gr) brokoli tükettikleri veya 10 gün süresince kontrollü bir diyet uyguladıkları belirtilmiştir. Bu 20 günlük serbest diyet olarak iki periyoda ayrılmıştır. Kontrollü diyette ise katılımcıların bireysel günlük diyetlerini turpgil tüketiminden kaçınarak uyguladıkları gösterilmiştir. Katılımcıların kan örnekleri 0,10,30 ve 40 gün toplanmış ve DNA hasarı, insülin-benzeri büyüme faktörü-I (IGF-I) ve histon deasetilaz (HDAC) değerlendirilmesi için kullanılmıştır. Brokoli alımının HDAC aktivite ve IGF-I serum düzeyleri değiştirmediği bulunmuştur(27).
Yukarıdaki çalışmalarda görüldüğü üzere brokolide yer alan glukozinolat hidroliz ürünlerinin seks hormonlarının aktivitesini ve metabolizmasını değiştirebileceği, bunun da hormon-duyarlı kanserlerin gelişimini inhibe edebileceği yönünde bulgular elde edilmiştir. Ancak;bu çalışmalarda insanlardaki göğüs veya prostat kanseri ile turpgillerin tüketimi arasında ters ilişki olduğunu gösteren kanıtlar sınırlı ve tutarsızdır(1).
- Roswell Park Kanser Enstitüsü’nde 239 mesane kanserli hasta üzerinde yapılan çalışmada 8 yıllık takip sonunda 101 vaka tedavi edilebilir bulunurken 179 vaka ölümle sonuçlanmıştır. Diğer prognostik faktörler düzenlendikten sonra ;
- Brokoli tüketimi özellikle çiğ brokoli tüketimi ile mesane kanseri ölüm oranı arasında güçlü bir ters ilişki olduğu sonucuna ulaşılmıştır.
- Toplam meyve, toplam sebze veya turpgillerin bireysel olarak tüketimleri ile mesane kanser riski arasında anlamlı herhangi bir ilişki bulunamamıştır (13)

Hayvan Deneyleri
Çeşitli hayvan modellerinde yapılan İn vivo çalışmalarda izotiyosiyanatlar ve onların metabolitlerinin kimyasal kaynaklı akciğer, karaciğer, pankreas, özafagus, mide, ince barsak, kolon ve göğüs kanserlerin gelişimini inhibe etiği sonucuna ulaşılmıştır(1,15,18,19,20).
Karsinojen ile aynı zamanda veya önce uygulandığında, çeşitli hayvan çalışmalarında oral alınan I3C’nin kanser gelişimini inhibe ettiği sonucuna ulaşılmıştır (1).
Ancak bir dizi çalışma karsinojenden sonra kronik olarak uygulanan I3C’nin; kanser gelişiminini arttırdığı veya desteklediğini göstermiştir;
- I3C’nin kanseri geliştirici etkisi ilk olarak alabalık modelinde karaciğer kanseri üzerinde gösterilmiştir (21).
- I3C’nin sıçanlar üzerinde kolon ve göğüs kanserini geliştirdiği de bulunmuştur (22).
Sonuç olarak turpgillerin özellikle brokolinin tüketiminin kanserle olan ilişkisi yapılan birçok çalışmada incelenmiştir. Çalışmalardan elde edilen sonuçlar henüz netlik kazanmamıştır ve yeterli ve tutarlı veri henüz elde edilememiştir. Ayrıca insanlar üzerinde daha çok çalışma yapılması gerekmektedir.
Bunların dışında İnsanlarda turpgillerin tüketimi ve olası antikanserojen etkisi ile ilgili tartışmalardan biri olan turpgillerden zengin bir diyetin mi yoksa genel olarak sebze ağırlıklı diyetlerin mi tüketiminin daha faydalı olduğu konusu da henüz netlik kazanmamıştır.
WHO / FAO raporunda da kanser ve kronik hastalıklardan korunmada sebze ve meyvelerin tüketiminin en az 400 gr/gün olmasını önermektedir. Bu tüketim miktarı turpgiller için ayrı olarak belirtilmemiştir (24).
Sulfarofan
Sulforafon, glukorafanin (GRP) inaktif prekürsörü olarak brokolide bulunmaktadır (24). Sulforafon gibi bileşenler potansiyel karsinogenezin vücuttan eliminasyonunu ve tümör baskılayıcı proteinlerin transkripsiyonunu (buna epigenetik mekanizmalar da dahil) arttırarak kanseri önlemede yardımcı olabileceği öne sürülmektedir
Epidemiyolojik çalışmalar meyve ve sebze alımının kanser riskinde azalma ile ilişkili olduğunu göstermiştir. Bu çalışmalardan elde edilen verilere göre indole-3 karbinol, diindolilmethane, retinoik asit ve sulfarofan gibi meyve ve sebzelerden elde edilen biyoaktif ajanlar farklı kanser tiplerinde antikanserojen etki göstermektedirler. Bunlar arasında yer alan sulfarofan ise Brokoli benzeri turpgiller ailesine ait sebzelerin isosiyonat cinsinden biyoaktif komponenti olup glukorafaninin yıkımı ile oluşmaktadır. 1992 yılında kemopreventif ajan olarak keşfedilen Sulfarofan ile ilgili bu tarih itibariyle pek çok araştırma yapılmıştır.
Sulfarofanın bilinen ana kaynağı Brokolidir. Jed W. Ve ark tarafından yapılan ve 1997 yılında yayınlanan bir çalışmada 3 günlük Brokoli filizinin çok az miktarının Sulfarofan hammaddesi içeriği açısından olgun brokolinin 10-100 kat daha fazla miktarına eşdeğer içerik taşıdığı sonucuna ulaşılmıştır. Ayrıca bu çalışmada brokoli filizinin olgun brokoliye kıyasla prekanserojen nitelik taşıyan indol glukozinolatları da daha az içerdiği gösterilmiştir.
Sulfarofanın şimdiye kadar yapılan çalışmalarda öne sürülen etki mekanizmaları şunlardır;
1.Bloke edici etki; Antikanserojen etki mekanizması olarak öne sürülen mekanizmalardan birisidir. Burada sulfarofan antikanserojenlerin kanserojenlere dönüşümüne neden olan faz 1 metabolik enzimleri bloke eder ve karsinojenlerin atılımını, yok edilmesini sağlayan faz 2 metabolik enzimleri( glutatyon transferaz ve quinon redüktaz gibi detoksifikasyon enzimleri) ise indükler.
2.Suppresan etki; Sulfarofanın antikanserojenik etkisi açısından öne sürülen diğer mekanizma bir takım büyüme faktörlerinin ve enzimlerin inhibisyonu aracılığıyla anjiogenez ve metastazı suprese etmesi mekanizmasıdır.
3.Apopitozis ve hücre siklüs arrestinin indüksiyonu
Sulforafan bileşeninin antikanserojen etkilerine dair yapılan çalışmalar ve bulunan sonuçlar bu yazıda özetlenilmeye çalışılacaktır;
İnsanlarda Yapılan İn Vivo Çalışmalar
2008 yılında John D. Clarke ve ark tarafından yapılan ve NIH tarafından yayınlanan derlemede özellikle brokoli ve brokoli filizinden elde edilen Sulfarofanın kanser önleyici etkileri değerlendirilmiştir. Bu derlemede insanlar üzerinde yapılan çalışmalar da değerlendirilmiştir.
İnsanlarda SFN’nin etkilerinin incelendiği çok az sayıda çalışma mevcut olup bunlar da pilot ve faz1 niteliğindedir;
2006 yılında Shapiro ve ark. tarafından yayınlanmıştır. Gönüllü sağlıklılarda yapılan bu araştırma plasebo kontrollü, çift-kör ve faz 1 niteliğindedir. Burada 7 gün süreyle 3 farklı gruba 3 ayrı dozda SFN ham maddeleri verilerek tolerans, güvenlik ve farmakokinetik parametreleri incelenmiştir. Çalışmada toksik etki gözlenmediği sonucuna ulaşılmıştır.
Kensler TW ve ark tarafından 2005 yılında yayınlanan randomize plasebo-kontrollü, çift kör faz 1 çalışma aflatoksin içeriği yüksek gıdalarla beslenen Qidong’lularda yapılmıştır. Sulfarofan alımı ile idrarda atılan aflatoksin metabolitlerinde azalma arasında bir ilişki saptanmıştır.
Myzak MC ve ark. tarafından yapılan ve 2007 yılında yayınlanan diğer küçük çaplı insan çalışmasında da Sulfarofan’ın farelerde ve hücre kültürlerinde izlenen HDAC inhibe edici etkisinin insanlarda in-vivo olarak gerçekleşip gerçekleşmediği incelenmiştir. Bu çalışmada 68 gr brokoli filizi alımı sonrasında HDAC aktivitesinde anlamlı azalma izlenmiştir.
Cornblatt ve ark. tarafından yapılan ve 2007 yılında yayınlanan çalışmada da elektif redüksiyon mammoplasti öncesi 8 sağlıklı kadına brokoli filizi preparatları verilerek ameliyat sonrası dokulardaki etken madde konsantrasyonları değerlendirilmiştir.
Yapılmış olan bu az sayıda küçük çaplı insan çalışmalarında elde edilen veriler şu şekilde özetlenebilir;
- Sulfarofan insanlarda güvenlidir ve toksik etki çalışmalarda gözlenmemiştir.
- Hücre serilerinde invitro olarak ve farelerde invivo olarak gösterilen kemopreventif mekanizmalardan;
-HDAC inhibisyonu insanlarda invivo periferal kan hücrelerinde gösterilmiştir,
-Rezeke edilmiş kolon segmentinde yine insanlarda ex vivo olarak p21 indüksiyonu gösterilmiştir,
-Ancak diğer kanser baskılayıcı mekanizmaların insanlarda da geçerli olup olmadığı konusunda invivo insan çalışmaları yapılmamıştır.
- Ayrıca apopitozis ve hücre siklüsü arresti gibi kanser baskılayıcı anahtar mekanizmaların ve tümöral yanıtların incelendiği açıklayıcı ve daha geniş klinik çalışmalara da ihtiyaç duyulmaktadır. Yapılmış olan çalışmalar ümitlendirici ve yol gösterici olmakla beraber Sulfarofan’ın kanser için kemopreventif ajan olarak kabul edilebilmesi bu geniş çaplı çalışmalar elzemdir. Yapılacak bu çalışmalarla etkin dozun, etkin kaynağın (katkı maddesi veya gıda olarak mı alınmalı?), genotipik etkilerin de aydınlanması sağlanmış olacaktır.
Hayvanlarda Yapılan İn-Vivo ve Hüvre Serilerinde Yapılan İn-Vitro Çalışmalar
 Over Kanseri
Over Kanseri
Over kanserinde P13K/Akt yolağının aşırı işler hale gelmesi kanserogenezis mekanizmasında majör rol oynamaktadır. Bu yolağın aşırı işlerliği kötü prognoz ve agresif seyirle ilişkilidir. Bu nedenle bu yolağa direkt etki eden ajanların bulunması Akt tarafından ortaya çıkan kanserojenik etkinin önlenmesi açısından önem arzetmektedir.
D. Chaudhuri ve ark. tarafından 20017 yılında yayınlanan çalışmada sulfarofanın insan ve fare hücre serilerinde Akt yolağı üzerinden antiproliferatif ve apopitotik etki gösterdiği, bu etkinin de hücre siklüsünde etkili olan bir takım mediatörlerin baskılanması yoluyla ortaya çıktığı sonucuna ulaşılmıştır.Bu çalışmada etkin en yüksek sulfarofan miktarı olarak alınan 40 mikromol/litre’nin 100 gr brokoli tüketimi ile elde edilebildiği, bu nedenle de çalışmada elde edilen antiproliferatif etkinin tüketilebilir brokoli miktarına denk geldiği öne sürülmüştür.
Cristopher S Bryant ve ark. tarafından hücre serilerinde yapılan ve 2010 yılında yayınlanan çalışmada Sulfarofan(SFN)’nin epitelyal over kanserinde hücre büyümeini engellediği ve apopitozisi indüklediği sonucuna ulaşılmıştır.Bu çalışmada SFN nin paklitaksel ile birlikte kullanımının epitelyal over kanserinde hücre ölümü üzerinde sinerjistik etkiye yol açabilecek iyi bir kombinasyon tedavisi adayı olabileceği öne sürülmüştür.
Huaping Chen ve ark. tarafından hücre serilerinde yapılan ve 2013 yılında Ocak ayında yayınlanan çalışmada yeşil çaydan elde edilen epigalokatekin galate, EGCG ile turpgillerden elde edilen SFN’nin kombine kullanımının doz ve zaman bağımlı olarak hücre apopitozisine katkıda bulundukları, ayrıca bu kombinasyon tedavisinin sisplatin tarafından indüklenen hücre apopitozisi ve G2/M faz arresti etkisini arttırabilecekleri sonucuna ulaşılmıştır. Çalışmada elde edilen veriler ışığında bu kombinasyonun hem sisplatine duyarlı hem de dirençli over kanserlerinde sisplatinin etkinliğini arttırabileceği belirtilmiştir.
Prostat Kanseri
Prostat kanserinin oksidatif strese bağlı olduğu düşünülmekte olup bu kanserin önlenmesi için antioksidan enzim ve sistemlerin etkinliklerinin artırılması stratejisi öne sürülmüştür.
S. Bhamre ve ark. tarafından invitro hücre serilerinde yapılmış olan ve 2009 yılında yayınlanmış çalışmada sulfarofanın hücre siklüsünün G2/M fazını durdurarak hücre savunma mekanizmasını tetiklediği ve hücre büyümesini engellediği sonucuna ulaşılmıştır.Bu çalışma hücre serilerinde invitro olarak ve farelerde invivo olarak gerçekleştirilmiştir. Ayrıca brokoli filizinin ana sulfarofan kaynağı olarak kullanılabileceği de bu çalışmada elde edilen ve ileri sürülen diğer bir sonuç olmuştur.Neticede sulfarofanın prostat kanseri için kemopreventif bir ajan olarak ileri araştırmalara aday olabileceği belirtilmiştir.
Shivendra V. Ve ark. tarafından oral gavaj yoluyla SFN verilerek farelerde yapılan ve 2009 yılında yayınlanan çalışmada TRAMP farelerde SFN’nin prostat kanser progresyonunu ve akciğer metastazını anlamlı ölçüde inhibe ettiği sonucuna ulaşılmıştır.
Sharmila S. Ve ark. tarafından hücre serilerinde in vitro olarak ve farelerde in vivo olarak yapılan, 2008 yılında yayınlanan çalışmada sulfarofanın tümör nekrozing faktör-ilişkili apopitozis artırıcı ligand (TRAIL)’ın tedavi etkinliğini artırıcı özelliği incelenmiştir. Bu çalışmada elde edilen sonuçlar şunlardır;
- Sulfarofan TRAIL’in prostat kanserindeki antiproliferatif ve proapopitotik etkilerini artırmaktadır.
- Sulfarofan Bcl-2 ailesi üyelerinin ekspresyonunu ve kaspazların aktivasyonunu düzenleyici etki göstermekte Bcl-2 düzeylerini azaltarak apopitozu aktive etmektedir. Bu da TRIAl ın proapopitotik etkisine katkıda bulunmaktadır. Ayrıca Kaspaz- 3 aktivitesini artırarak da proapopitotik etki göstermektedir.
- TRAIL ve SFN prostat tümörü olan farelerde interaktif etkileşimle sinerjist olarak büyümeyi inhibe edici etki göstermektedirler.
- TRAIL ve/veyaprostat kanserli farelerde hücre proliferasyonunu inhibe ederek apopitozisi aktiflemektedirler.
- TRAIL ve/veya SFN prostat kanserli farelerde invivo olarak yapılan deneyde de Bcl-2 ailesinin ekspresyonunu azaltarak apopitozisi indüklemektedirler.
- TRAIL ve/veya SFN prostat kanserli farelerde invivo olarak yapılan deneylerde kaspaz-3 ve kaspaz-8’in aktivasyonuna yol açmakta bu etkiler birlikte kullanıldıklarında sinerjistik olarak ortaya çıkmaktadır.
- TRAIL ve /veya SFN prostat kanserli farelerde invivo olarak yapılan deneylerde anjiogenezi inhibe etmekte, bu etkileri birlikte kullanıldıklarında sinerjistik özellik göstermektedir.
- TRAIL ve/veya SFN prostat kanserli farelerde invivo olarak yapılan deneylerde küçük damar dansitesini kontrol farelerle kıyaslandığında azaltmaktadır. Bu etkileri, birlikte kullanıldıklarında sinerjistik özellik göstermektedir.
- Matrix Metalo Proteinazların normalde artmış ekspresyonu tümörün artmış metastatik potansiyali ile ilşkilidir.Prostat kanserli farelerde TRAIL veya SFN uygulanmasının MMP seviyesini düşürdüğü bu etkinin kombine kullanımda sinerjistik özellik gösterdiği sonucuna ulaşılmıştır.
- SFN ve TRIAL’ın prostat kanserli farelerde invivo olarak uygulanmasının tümör oluşumunda, büyümesinde, metastazında ve anjiogenzinde etkin rol oynayan NF-KappaB’yi inhibe ettikleri gösterilmiştir.
- TGF-Beta1 ve uPAR prostat kanseri progresyonunda önemli rol oynamaktadırlar. Farelerde yapılan invivo deneyde SFN’nin TGF-Beta1 ve uPAR düzeylerini azalttığı, TRIAL’ın ise anlamlı değişikliğe yol açmadığı görülmüştür. Birlikte uygulandıklarında ise bu etki sinerjistik özellik göstermiştir.
- NF-Kappa B ve Proinflamatuar sitokinler prostat kanseri progresyonunda önemli rol oynamaktadırlar. TRIAL ve SFN prostat kanserli farelerde yapılan invivo deneylerde proinflamatuar sitokinler olan IL-6 ve IL-8 düzeylerini azaltmışlardır. Bu etki birlikte uygulandıklarında sinerjistik özellik göstermiştir.
- HIF-1 alfa neoanjiogenezise yol açan birtakım genleri aktive eden transkripsiyonel faktördür. TRIAL ve SFN prostat kanserli farelerde yapılan invivo deneylerde HIF-1 alfa ekspresyonunu inhibe etmişlerdir ve bu etki kombine uygulandıklarında sinerjistik özellik göstermiştir.
- TRIAL ve SFN’nin prostat kanserinde aşırı eksprese olan COX-2’nin ekspresyonunu inhibe etmişlerdir. Bu etki kombine kullanıldıklarında sinerjistik özellik göstermiştir.
Bu çalışmada özetle; SFN’nin TRAIL’in apopitozise yol açan özelliğini arttırdığı ve TRIAL dirençli olgularda duyarlılığa yol açtığı sonucuna ulaşılmıştır. Bu çalışmaya göre SFN ve /veya TRIAL tek başlarına veya kombine olarak prostat kanserinin önlenmesi ve/veya tedavisinde kullanılabilir denilmektedir.
Shvendra V. Ve ark. tarafından insan prostat kanseri modeli olan hücre serilerinde yapılan ve 2005 yılında yayınlanan invitro çalışmada SFN’nin Reaktif Oksijen Radikallerinin (ROS) oluşumuna yol açarak intrensek ve ekstrensek kaspazların aktivasyonuna yol açtığı görülmüştür. Bu mekanizmalar da prostat kanseri hücrelerinin apopitozisine yol açmaktadır. Çalışmada elde edilen sonuçlar ışığında SFN’nin prostat kanserinde kemopreventif ajan olarak kullanılabileceği ileri sürülmüştür.
Meme Kanseri

Yapılmış olan çalışmalar göstermiştir ki meme kanseri de dahil pekçok kanser tipi küçük bir kanser öncül hücre topluluğundan köken almaktadır. Bu hücre topluluğu hem tümörün kökeninden hem de tedavi rezistansı ve relapsından sorumlu tutulmaktadır.
Yanyan Li ve ark. tarafından yapılmış ve 2010 yılında yayınlanmış çalışmada hücre serilerinde in vitro olarak ve farelerde de invivo olarak sulfarofanın meme kanseri öncül hücrelerindeki etkinliği araştırılmıştır. Sulfarofanın meme kanseri öncül hücreleri ile meme kanser hücrelerinin proliferasyonunu engellediği ve apopitozislerini indüklediği sonucuna ulaşılmıştır. Bu nedenle meme kanserini önlemede ileri klinik araştırmalar açısından sulfarofanın değerlendilmesi gereken bir aday olduğu vurgulanmıştır.
Olga Azarenko ve ark. tarafından yapılan ve 2008 yılında yayınlanan çalışmada da SFN(sulfarofan)’ ın proliferasyon ve mitozu mikrotübülleri stabilize ederek engellediği sonucuna ulaşılmıştır.Çalışma insan ve kobay hücre kültür serilerinde yani in-vitro olarak yapılmıştır. Elde edilen antimitotik etkinin antimitotik antikanser ilaçlara kıyasla daha zayıf da olsa benzer olduğu, bu nedenle de SFN’nin meme kanserindeki kemopreventif etkisinde önemli olduğu belirtilmiştir.Bu etkilerin sulfarofanın diyet ile alınabilen miktarlarıyla ortaya çıktığı, buna bağlı olarak da kemopreventif ajan olarak kullanılabilecek bir aday ajan olabileceği ve /veya kemoterapötiklerle birlikte kullanılıp onların etkinliğini artırmaya ve toksisitelerini azaltmaya yarayabileceği öne sürülmüştür.
Kanematsu S. Ve ark tarafından 2010 yılında yayınlanan ve hücre serilerinde yapılan invitro çalışmada ise SFN’nin büyüme engelleyici ve/veya hücre ölümünü tetikleyici etkiler göstererek meme kanseri kontrolünde önemli bir rol oynayabileceği belirtilmiştir.
Brian S. Ve ark tarafından yapılan ve 2007 yılında yayınlanan çalışmada invivo ve invitro olarak hayvan dokularında SFN nin dağılımı ve etki mekanizması ile insanlarda meme dokusunda dağılımı (invivo olarak) incelenmiştir.Elde edilen sonuçlar ışığında antiproliferatif etkilerinden ötürü SFN’nin meme kanserinde protektif bir ajan olarak klinik değerlendirmelere tabii tutulması gerektiği belirtilmiştir.
 Pankreas Kanseri
Pankreas Kanseri
Georgios K. Ve ark. tarafından farelerde invivo olarak ve hücre serilerinde de in vitro olarak yapılan, 2011 yılında yayınlanan çalışmada SFN’nin pankreatik kanser hücre öncüllerinde farklı sitotoksik ilaçların etkilerini toksisiteyi arttırmadan arttırabileceği sonucuna ulaşılmıştır.
Vanessa Rausch ve ark tarafından hücre serilerinde yapılan ve 2012 yılında yayınlanan çalışmada Sorefenib ( yeni jenerasyon multikinaz inhibitörü)’nün pankreatik kanser öncül hücrelerindeki etkinliğinin SFN’nin sinerjistik etki göstermesi ile arttırılabileceği sonucuna ulaşılmıştır.
Mariana Rodova ve ark. tarafından hücre serilerinde yapılan ve 2012 yılında yayınlan çalışmada SFN’nin pankreatik kanser hücre öncüllerindeki yolakları etkileyerek etkili olabileceği sonucuna ulaşılmıştır. Bu nedenle de SFN’nin pankreatik kanser yönetiminde ucuz, güvenli ve etkin bir seçenek olarak yeni bir tedavi ve /veya önleme stratejisi olabileceği öne sürülmüştür.
Kolerektal Kanseri
Kaminski BM ve ark. tarafından yapılan ve 2011 yılında yayınlanan çalışmada hücre kültürlerinde SFN’nin kemoterapötik ajan olan Oxaliplatinin etkinliğini apopitozis yoluyla arttırdığı ve birlikte sinerjistik etki gösterdikleri sonucuna ulaşılmıştır.
Osteosarkom
Sawai Y ve ark. tarafından hücre serilerinde yapılan ve 2012 yılında yayınlanan çalışmada SFN ve radyoterapinin osteosarkom tedavisinde sinerjistik etki gösterdikleri ayrıca SFN’nin radyosensitiviteyi arttırdığı sonuçlarına ulaşılmıştır.
Lösemi
Lin LC ve ark. tarafından hücre serilerinde yapılan ve 2012 yılında yayınlanan çalışmada İmatinib dirençli lösemi öncül hücrelerinde SFN uygulanmasının İmatinib duyarlılığına yol açarak hücre içlerinde reaktif oksijen radikallerinin oluşumuna neden olduğu gösterilmiştir. Bu çalışmada SFN nin bu özelliğiyle ayrıca hem hayvanlarda hem de insanlarda iyi tolere edilebilir, dolayısıyla uygulanabilir olması nedeniyle klinik çalışmalarla değerlendirilmesi gerekliliğine değinilmiştir.
Koramit S ve ark tarafından ALL hücre serilerinde ve pediatrik T-ALL ve pre-B ALL hastalarından elde edilen primer lenfoblastlarda SFN’nin etkisi incelenmiştir. Çalışmada ALL lösemi hücrelerinde SFN’nin dozuna bağımlı olarak apopitozis ve G2/M siklüs arrestinin gerçekleştiği, ayrıca AKT/mTOR yaşam yolağının inhibe olduğu gözlenmiştir. Sonuç olarak yüksek riskli ALL hastalarında tümör yükünü azaltmak ve tedaviye yanıtı arttırmak amacıyla SFN tedaviye eklenebilir denilmiştir.
Multiple Miyelom
Doudican NA ve ark. tarafından yapılan ve 2012 yılında yayınlanan çalışmada Multiple Miyelom tedavisinde Arsenik Trioksidin sitotoksik etkisinin SFN ile arttığı sonucuna ulaşılmıştır. Bu çalışmada elde edilen veriler ışığında SFN ve ATO kombinasyonunun MM tedavisindeki yerinin ileri klinik araştırmayı hakettiği belirtilmiştir.
Sonuç
Brokoli, zencefil gibi pek çok doğal maddenin kanser tedavisi ve/veya kanser önlemede konusundaki yerleri yıllardır bilimsel literatüre konu olmuştur. Bu konuda yapılan çok sayıda çalışma mevcut olsa da henüz net bir sonuca ulaşılamamış olup yeterli ve doğru veri elde edilememiştir.
Brokoli ve etken maddesi olan sulpharophan ile ilgili bilimsel verilere bakıldığında olumlu ve umut vadedici nitelikte olabilecek araştırmalar mevcuttur. Ne yazık ki bu çalışmaların çoğu invitro ve hayvan araştırmalarıdır.
Sulforafanın biyoeşdeğerliği ve brokolinin bütünü yapılan çalışmalarda tam olarak değerlendirilememiştir. Bütün brokolinin saf sulforafana göre benzer bir etki sağlayıp sağlamadığı ya da brokolideki glucobrassicinden I3C gibi diğer bileşenlerin mi varlığının fayda gösterdiği tam olarak net değildir.Bu nedenle turpgiller ve brokoli ile kanser riski arasındaki verilerde netlik kazanana kadar çalışmalar yapılmaya devam etmesi gerekmektedir.
Ayrıca bu konuda çok az sayıda ve küçük çaplı insan çalışmaları mevcut olup doğru ve güvenilir sonuçlara ulaşabilmek için geniş çaplı, prospektif, randomize ve kontrollü insan araştırmalarına ihtiyaç duyulmaktadır.
Son olarak unutulmamalıdır ki benzer şekilde her gün yüzlerce yeni molekül gerek kanserden koruma gerekse kanser tedavisi açısından gündeme gelmekte ve araştırmalara konu olmaktadır. Bu moleküller için yeterli veri olmaması, araştırmaların preklinik ve hayvan deneyleri aşamasında kısıtlı kalması veya insanlarda beklenen olumlu etkilerin gözlenmemesi dolayısıyla ancak bir veya ikisi tedavide yerini alabilmektedir. Bu nedenle bilimsel verilerde güvenilirlik ve doğruluk sağlanana kadar araştırmalar devam etmektedir. Sağlık Bakanlığı Kanser Dairesi de bilimsel gelişmelerin yakın takipçisi olmaya devam etmekte ve kamuoyunu bu konuda güncel verilerle bilgilendirmektedir.
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
İnce Bağırsak Kanserlerinde bilinen risk faktörleri şunlardır;
- İleri yaş ve erkek cinsiyet
- Çölyak Hastalığı
- Kolon(kalın bağırsak) kanseri öyküsü,
- Chrohn hastalığı
- Bazı kalıtsal hastalıklar( Kistik fibrozis, Peutz Jeghers Sendromu, Familyal Adenomatöz Polipozis gibi)
Belirtiler
İnce bağırsak kanserlerinde en sık görülen belirtiler şunlardır;
- Karın ağrısı (sıklıkla ilk belirti mide bölgesinde yani göbek çevresinde ortaya çıkan karın ağrısıdır)
- Halsizlik, yorgunluk
- Kansızlık(anemi)
- Bulantı, kusma
- Açıklanamayan kilo kaybı
Tanı
- Kan testleri; Kansızlık bulguları saptanabilir
- Bağırsakları değerlendirmek için farklı görüntüleme yöntemleri (Baryumlu grafi, bilgisayarlı tomografi, endoskopi gibi )
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
Kanser günümüzün önemli bir halk sağlığı sorunu olup gündemdeki yerini korumaktadır. Sebebi bilinen ölümler sıralamasında kalp ve damar hastalıklarından sonra ikinci sıradaki kanser, öldürücülüğü yanında bıraktığı sakatlıklar ve tedavisindeki yüksek maliyetler nedeniyle iş gücünde ve ülke ekonomisinde çok ağır kayıplara neden olmaktadır.
Kanser konusunda toplumda farkındalık sağlanması, toplum bilincinin geliştirilmesi ve kanser taramaları, kanserle mücadelede en etkili yöntemlerin başında gelmektedir. Ülkemizde de Dünya Sağlık Örgütünün önerdiği üç kanser türünde tarama yapılmaktadır.
Taraması yapılan kanserler:
Kadınlarda meme kanseri tarama programı kapsamında;
- Ayda bir kendi kendine meme muayenesi (KKMM) yapması için danışmanlığın verilmesi
- Yılda bir klinik meme muayenesi
- 40-69 yaş arası kadınlara 2 yılda bir mammografi çekimi,
Kadınlarda serviks kanseri tarama programı kapsamında;
- 30-65 yaş aralığındaki kadınlardan 5 yılda bir smear ve HPV -DNA testi yapılması
Kolorektal kanser taramaları;
- 50-70 yaş aralığındaki erkek ve kadınlarda 2 yılda bir gaitada gizli kan testi yapılması,
- 50-70 yaş arasında 10 yılda bir Kolonoskopi yapılmaktadır.
Lösemi, kan hücrelerinin özellikle de akyuvarların normalin üzerinde çoğalması ile kendini gösteren bir kanser türüdür.
Lösemiler, vücuttaki kan üretim sistemini (lenfatik sistem ve kemik iliği) etkileyen kanserlerdir. Lösemiler akut veya kronik olarak (mikroskoptaki görünüşlerine göre alt gruplara ayrılırlar) ve tümörün yayılım ve gelişim özelliklerine göre sınıflandırılırlar. Genel olarak, akut lösemiler çocuklarda ortaya çıkarken, kronik lösemiler daha çok yetişkinlerde görülme eğilimindedirler. Kan kanserinin hücre tipine göre (myeloid, lenfoid gibi) ve hastalığın süresine göre (akut, kronik) çeşitleri vardır.

Belirtiler
Farklı lösemi tipleri bulunmakla beraber en sık görülen belirtileri hepsi için şunlardır;
- Ele gelen büyük lenf nodu (Özellikle koltuk altı veya boyunda)
- Nedeni bilinmeyen Ateş
- Gece Terlemesi
- Sık tekrarlayan Enfeksiyonlar
- Devam eden halsizlik, yorgunluk
- Ciltte kendiliğinden veya kolaylıkla meydana gelen kanama ve çürükler
- Açıklanamayan ateş
- Vücutta özellikle kemiklerde ve eklem yerlerinde ağrı
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Löseminin gelişme nedeni bilinmemekle birlikte, bilinen risk faktörleri şunlardır;
- Atom bombası gibi çok yüksek düzeyde radyasyon maruziyeti,
- Bazı kimyasallar (Benzen gibi)
- Kemoterapi veya radyoterapi öyküsünün bulunması
- Bazı genetik rahatsızlıklar (Down Sendromu gibi)
- Miyelodisplastik sendrom gibi bir takım kan hastalıklarına sahip olma
- Sigara
- Aile öyküsü
Tanı
Lösemi tanısında en sık kullanılan tanı yöntemleri şunlardır;
- Kan testleri
- Kemik iliği biyopsisi,
Tedavi
Tedavi şemaları hastalığın tiplerine ve safhalarına göre değişiklik gösterir. Radyoterapi, kemoterapi, immunoterapi ve kemik iliği nakli başlıca tedavi şekilleridir.
Referanslar
- https://canceraustralia.gov.au/system/tdf/publications/leuk_leukemia_cancer_factsheet_51e648025a242.pdf?file=1&type=node&id=3603
- National Cancer Institute. What you need to know about leukaemia – patient booklet. Available from http://www.cancer.gov/cancertopics/wyntk/leukemia/ page6
- 2. National Cancer Institute. Chronic lymphocytic leukaemia (PDQ) – patient version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/CLL/Patient
Kanserde
yaygın olarak kullanılan
tedavi yöntemleri cerrahi,
radyoterapi ve
kemoterapidir. Daha az
sıklıkla hormon tedavileri,
biyolojik tedavi yöntemleri ve
hedefe yönelik tedaviler
kullanılır. Bu tedavi
yöntemleri tek başına veya
birlikte uygulanmaktadır. İlk
uygulanan tedavi genellikle
birinci basamak tedavi olarak
bilinmektedir. Birinci
basamak tedavinin
arkasından verilen tedavi
adjuvan tedavi olarak
adlandırılır. Cerrahi
tedaviden sonra uygulanan
kemoterapi adjuvan
tedavidir. İlk basamak
tedaviden önce uygulanan
tedavide neoadjuvan
tedavidir.
Örneğin; cerrahi tedavi
öncesi uygulanan
hormonoterapi neoadjuvan
tedavidir.Pek çok deneysel
tedavi yöntemi klinik
çalışmalarla test
edilmektedir. Kanser tedavisi
giderek daha çok özel
uzmanlık gerektirir hale
gelmektedir, tedavi
genellikle medikal onkoloji
uzmanı tarafından
yönlendirilen bir ekiple
yürütülmektedir. Tedaviye
başlamadan önce tedavinin
hedeflerini, ne kadar
süreceğini ve potansiyel yan
etkilerini bilmek
isteyeceksiniz. Kanser
tedavisinde önemli bir
noktada hastalar ve hasta
yakınlarının, doktorları ve
onların önerdikleri tedavi
konusunda kendilerini rahat
hissetmeleridir. Bazen
tedaviniz konusunda ikinci
bir görüş almak
isteyebilirsiniz.

Evreleme kanserin nerede yerleştiğinin, nerelere yayıldığının ya da vücutta diğer...
Read more
Biyolojik tedavi immünoterapi olarak da bilinmektedir, kansere karşı vücut savunma...
Read more
Bu ajanlar direkt olarak kanser hücrelerindeki proteinlerle bağlanırlar, böylelikle kemoterapi...
Read more
Kanser tedavi edilebilir olmakla birlikte her zaman mümkün olmamaktadır. Palyatif...
Read more
Tamamlayıcı veya alternatif tıp terimi alışılagelmiş geleneksel tedavi yöntemleri dışındaki...
Read more
Cerrahi, kanserli dokunun vücuttan çıkartılmasıdır. Pek çok kanserde cerrahi tedavi...
Read more
Prostat kanseri ve meme kanseri gibi bazı kanserler vücutta hormon...
Read more
Kemoterapi, kanser hücrelerini yok etmek veya bu hücrelerin büyümesini kontrol...
Read more
Bugün için kanser tedavisinde etkili olan ana yöntemler; cerrahi, kemoterapi,...
Read more
Belirtileri
En sık görülen belirtiler şunlardır;
- Üst karın bölgesinde rahatsızlık hissi
- Karında şişkinlik hissi
- Karnın sağ üst kısmında sırta vuran ağrı
- Açıklanamayan kilo kaybı,iştahsızlık, yorgunluk
- Ciltte ve gözlerde sararma
- Bulantı
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır
Karaciğer kanserinin gelişme nedeni tam olarak bilinmemekle birlikte risk faktörleri şunlardır;
- Kronik Hepatit B Enfeksiyonu
- Kronik Hepatit C Enfeksiyonu
- Ailede Hepatit B ve karaciğer kanseri öyküsünün bulunması
- Siroz
- Obezite
Tanı
Karaciğer Kanserinde farklı tanı yöntemleri kullanılabilmektedir (Ultrasonografi, Mr, Bilgisayarlı Tomografi, laparoskopi gibi)
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
- https://canceraustralia.gov.au/affected-cancer/cancer-types/liver-cancer
- National Cancer Institute.Liver cancer treatment (PDQ) – patient version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/adult-primary-liver/Patient/page1
- National Cancer Institute.Liver cancer treatment (PDQ) – health professional version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/adult-primary-liver/HealthProfessional/page2
Kanser tedavi sürecinde kullanılan ilaçlara bağlı bazı yan etkiler ortaya çıkmaktadır. Bu etkileri en aza indirmek ve tedavi sürecini başarılı bir şekilde sürdürmek mümkündür. Bunun için kişilerin her aşamada sağlık okuryazarlık düzeyini artırmak gerekmektedir.

Bulantı, boğazın arka tarafında ve midede hissedilen rahatsız edici bir...
Read more
Kanser hastalarında pek çok neden ishale sebep olabilir. Özet olarak...
Read more
Dışkılama sayınızın her zamankinden daha az olmasına, dışkının sertleşmesi, ağrılı...
Read more
Kemoterapi kanser hücreleri ile beraber saç hücrelerini de etkiler. Bunun...
Read more
Vücudumuzda kemik iliği adını verdiğimiz, bazı kemiklerin içerisinde bulunan bölümler...
Read more
Tıp alanında zencefil kullanımının 2500 yıl öncesine dayanan uzun bir...
Read more
Turpgiller ; Brassica cinsi bitkilerin bir parçasıdır. Brokoli, roka, çin...
Read more Cilde rengini veren melanositlerden kaynaklanan bir cilt tümörüdür. Melanositler, cilde rengini veren melanin pigmentini yaparlar. Güneş ışığına daha fazla maruz kaldıkça daha fazla melanin pigmenti üretilir ve cilt rengi koyulaşır.
Cilde rengini veren melanositlerden kaynaklanan bir cilt tümörüdür. Melanositler, cilde rengini veren melanin pigmentini yaparlar. Güneş ışığına daha fazla maruz kaldıkça daha fazla melanin pigmenti üretilir ve cilt rengi koyulaşır.
Melanoma erkeklerde omuz ve kalçalarda veya baş ve boyunda görülürken, kadınlarda kol ve bacaklarda daha sık görülür.
Belirtiler
En sık görülen belirtiler şunlardır;
- Vücuttaki benlerin renginde, boyutunda ya da biçiminde değişiklik olması,
- Benlerde sınır düzensizliğinin ortaya çıkması
- Benlerde renk değişikliği olması
- Benlerde kaşınma, kanama meydana gelmesi
- Daha önce var olan bir ben’in yanında/etrafında yeni bir “ben” ortaya çıkması.
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.

Melanom için en bilinen risk faktörleri şunlardır;
Melanom veya başka bir cilt kanseri öyküsünün bulunması
- Aile öyküsü
- Güneş ışığına maruziyet
- Ultraviyole radyasyon maruziyeti(solaryumlar)
Tanı
Melanomdaki tanı yöntemleri şunlardır;
- Ciltteki benlerin muayenesi
- Şüpheli yerden biyopsi alınması
Tanı ve evrelemede farklı tetkikler de yapılabilir( Ultrasonografi, Bilgisayarlı Tomografi, MR gibi)
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi cerrahi gibi farklı seçenekleri içermektedir.
Referanslar
- https://canceraustralia.gov.au/system/tdf/publications/mlna_melanoma_cancer_fact_sheet_51e6480541052.pdf?file=1&type=node&id=3611
- National Cancer Institute. Melanoma treatment (PDQ) – patient version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/melanoma/Patient/page4
Kanser beraberinde taşıdığı fiziksel rahatsızlıkların yanı sıra sosyal, maddi ve manevi yönleri ile mücadelesi zor bir hastalıktır. Dünya genelinde de kanser hastalığının yükü her geçen gün artış göstermektedir. Yirmi birinci yüzyılda kanser konusunda en önemli kontrol stratejisinin korunma ve erken teşhis olduğu bilinen bir gerçektir. Bu nedenle, kanserojen maddelerin tespiti ve gerekli önlemlerin zamanında alınması oldukça önemlidir.

Hepatit B virüsü; kan ve diğer vücut sıvıları ile bunların...
Read more
Alkollü içeceklerin enerji içeriği yüksek olup vücut ağırlığının artışına (kiloluk,...
Read more
Son yıllarda yetersiz D vitamini alımı ile bazı kanser türleri...
Read more
Yeterli düzeyde fiziksel aktivite yapmak Fiziksel aktivite egzersiz ve sporu...
Read more
Sağlıklı kiloda olup olmadığımızı nasıl bilebiliriz? On dokuz yaş ve...
Read more
Kanser; vücuttaki normal hücrelerin çok aşamalı bir süreçte tümör hücrelerine...
Read more
Sigara Başta Olmak Üzere Tütün Ürünlerinin Hiçbirini Kullanmamak Sigara kullanımı...
Read more
Asbest Nedir? Asbest, tabiatta doğal olarak bulunan ve lifsi (iğsi)...
Read more
Tütün, yapraklı bir bitki olup farklı toprak ve iklim tiplerine...
Read more
Dünyada Mevcut Durum Kanser beraberinde taşıdığı fiziksel rahatsızlıkların yanı sıra...
Read more
Emzirmenin anne ve bebek sağlığı üzerindeki birçok yararlı etkisinin yanında...
Read more
Protein ve Kanser: Yüksek miktarda hayvansal protein alımı kanser ile...
Read more
Kanserlere erken tanı konması halinde, kansere bağlı ölümlerin azaltılması mümkündür....
Read more
Hava kirliliği, iç veya dış ortamın, atmosferin doğal özelliklerini değiştiren...
Read more
Yeterli ve dengeli diğer bir deyişle sağlıklı beslenme; süt ve...
Read more
Kömür veya biyokütlenin (gübre, odun kömürü, odun veya ürün kalıntıları)...
Read more
İnsanlardaki kanserlerin 4-5’i kadarı çalışma sırasında karşılaşılan faktörlerin etkisiyle meydana...
Read more
Radon kaya ve toprakta bulunan uranyumun bozulmasıyla oluşan kokusuz, renksiz...
Read more Mesane içerisinde yer alan hücreler kontrolsüz bir şekilde çoğaldıkları zaman ortaya çıkmaktadır
Mesane içerisinde yer alan hücreler kontrolsüz bir şekilde çoğaldıkları zaman ortaya çıkmaktadır
Risk Faktörleri
Esas olarak nedeni bilinmemekte olup bilinen olası risk faktörleri şunlardır;
- Sigara içme
- Kronik(uzun süreli) mesane enfeksiyonu
- Bazı kimyasallara(Benzen ve arilamin gibi) maruziyet
- Daha öncesinde tedavi amacıyla alt karın bölgesine radyoterapi uygulanması
Belirtileri
En sık görülen belirti idrarda kan görülmesidir.
Diğer belirtiler şunlardır;
Sık idrara çıkma veya acil idrara çıkma ihtiyacı hissetme
İdrar yaparken sırtta veya alt karın bölgesinde ağrı hissetme
Tanı
Mesane kanserinde temel tanı aracı sistoskopidir.
Sistoskopi esnasında, ince bir tüple idrar yollarından girilerek mesane incelenmekte, gerekli görüldüğü takdirde biyopsi alınmaktadır.
Tanıda ve evrelemede farklı tetkikler de gerekli olabilir(Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler; radyoterapi, kemoterapi gibi, cerrahi farklı seçenekleri içermektedir.
Referanslar
- National Cancer Institute https://www.cancer.gov/types/bladder
- Cancer Australia https://canceraustralia.gov.au/affected-cancer/cancer-types/bladder-cancer
Kanser, anormal hücrelerin hızla bölünmesi ve diğer doku ve organlara yayılması sonucu ortaya çıkan çok sayıda hastalık için kullanılan ortak terimdir. Yüzden fazla türde kanser çeşidi bulunmakta olup kanser türleri isimlerini genelde kanserlerin oluştuğu organ veya dokudan alırlar.

Larinkste yani gırtlakta başlayan kanserler, laringeal kanserler olarak adlandırılır. Hipofarinkste...
Read more
Oral kavite olarak isimlendirilen bölge; dudakların ve yanakların iç kısmını,...
Read more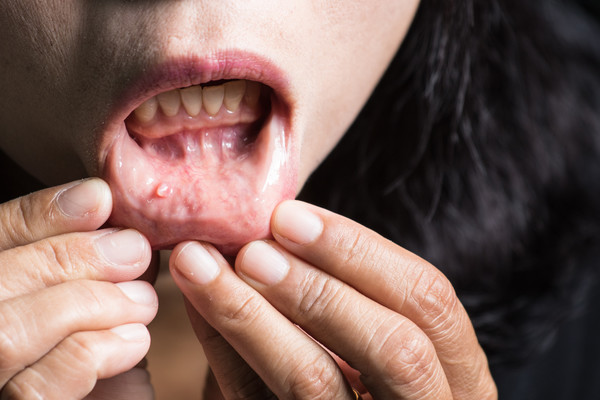
Dudak kanserleri en sık alt dudakta, daha az sıklıkla ağız...
Read more
Tükrük, yiyecekleri sindirme sürecine başlayan enzimleri içerir. Ayrıca ağız ve...
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme...
Read more
Baş ve boyun kanserleri, erken teşhis edildiğinde tedavi edilebilen kanser...
Read more
Safra kesesi kastan yapılmış armut biçimimde bir torbadır ve karaciğerin...
Read more
Meme kanseri kadınlarda görülen kanser tipleri arasında birinci sırada yer...
Read more
Endometrium kanseri endometrium olarak isimlendirilen rahim iç zarının kanseridir. Rahim;...
Read more
Prostat, erkek üreme sisteminin parçası olan bir salgı bezidir. Mesanenin...
Read more
Belirtileri İdrarda ve ciltte sararma Üst/orta karın veya sırt bölgesinde...
Read more
Rahim ağzı kanseri; dünyada kadınlarda meme kanseri ve kalın bağırsak...
Read more
Belirtileri İnatçı kasık ve karın ağrısıYumurtalık kanserinin en sık görülen...
Read more
Kalın Bağırsak Kanseri (Kolorektal Kanser) Kanser hücrelerin kontrolsüz çoğalmasıyla ortaya...
Read more
Mide kaburgaların altında karnın üst bölgesinde yer alan içi boş...
Read more
Mesane içerisinde yer alan hücreler kontrolsüz bir şekilde çoğaldıkları zaman...
Read more
Cilde rengini veren melanositlerden kaynaklanan bir cilt tümörüdür. Melanositler, cilde...
Read more
Belirtileri En sık görülen belirtiler şunlardır; Üst karın bölgesinde rahatsızlık...
Read more
Lösemi, kan hücrelerinin özellikle de akyuvarların normalin üzerinde çoğalması ile...
Read more
Risk Faktörleri Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme...
Read more
Cilt dokularından kaynaklanan kanserlerdir. Birden fazla türü vardır. Cilde rengini...
Read more
Böbrekler kırmızı-kahverengi renkte ince bir kapsülle örtülü fasulye biçiminde iki...
Read more
Anüs bağırsakların dışa açıldığı dışkılamanın yapıldığı organdır. Halk arasında makat...
Read more
Akciğer vücudumuzun oksijen gereksinimini sağlayan organımızdır. Her organ gibi akciğerimiz...
Read more
Özefagus ağız boşluğunun sonundan başlayarak göğüs kafesi içinde soluk borusunun...
Read more Mide kaburgaların altında karnın üst bölgesinde yer alan içi boş büyük bir organdır. Yiyecekler ağızdan özefagus (yemek borusu) aracılığıyla mideye ulaşırlar. Midede yiyecekler sıvı hale dönerler. Sıvı hale gelmiş yiyecekler ince bağırsaklara hareket ederler ve oradan da diğer sindirim aşamalarına devam edilir.
Mide kaburgaların altında karnın üst bölgesinde yer alan içi boş büyük bir organdır. Yiyecekler ağızdan özefagus (yemek borusu) aracılığıyla mideye ulaşırlar. Midede yiyecekler sıvı hale dönerler. Sıvı hale gelmiş yiyecekler ince bağırsaklara hareket ederler ve oradan da diğer sindirim aşamalarına devam edilir.
H.Pylori virüsüne bağlı gelişen enfeksiyon, mide kanserinin en sık bilinen sebebidir.
Belirtileri;
Mide kanserinin erken evredeki belirtileri sinirim sistemine bağlı diğer rahatsızlıkların belirtileri ile benzerlik göstermekte olup, bunlarla karışabilir.
En sık görülen belirtiler şunlardır;
- Hazımsızlık veya midede yanma hissi
- Bulantı
- Az miktarda yemekle bile ortaya çıkan şişkinlik hissi
- Karın veya mide bölgesinde ağrı
- Açıklanamayan kilo kaybı
- Yutma Güçlüğü
- Kansızlık (Anemi)
Risk Faktörleri :
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gerekn nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Mide kanserinin sebebi tam olarak bilinmemekle beraber bu güne kadar yapılan çalışmalarda bulunan risk etkenleri şunlardır:
- Midede kronik H.Pylori enfeksiyonu, kronik mide iltihabı gibi uzun süreli bir hastalığın bulunması.
- Tütsülenmiş, tuzlanmış, turşuya basılmış veya aşırı tuzlu yiyeceklerden zengin gıdalarla beslenme
- İleri Yaş
- Sigara içme

- Ailede Mide Kanseri öyküsünün bulunması.
Tanı
Mide kanserinde temel tanı aracı üst gastrointestinal endoskopidir. Bu yöntemle mide iç yüzeyi tamamen görülür ve şüpheli alanlardan biyopsi alınarak tanı konulur. Endoskopi ve biyopsi ile mide karsinomlarının %95’den fazlası tanımlanabilir.
Tanı konulduktan sonra hastalığın evresini belirlemek amacıyla farklı tetiklerin yapılması gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
- National Cancer Institute. Gastric cancer treatment (PDQ) – patient version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/gastric/Patient.
- Ryan J and Murkies A. Diagnosis of upper gastrointestinal malignancy. Australian Family Physician 2006; 35(4): 200–201.
- Mackay S, Hayes T, Yeo A. Management of gastric cancer. Australian Family Physician 2006; 35(4): 208–211.
 Belli bir tür kansere yakalanma olasılığını artıran her şey risk faktörüdür. Sigara, alkol vb. gibi risk faktörleri kontrol edilebilirken, yaş, genetik özellikler gibi bazı risk faktörleri de kontrol edilememektedir. Pek çok risk faktörünün direkt olarak hastalığa neden olup olmadığı bilinmemektedir. Risk faktörleri, doktorların kansere yakalanma olasılığı yüksek kişileri teşhis etmesinde yardımcıdır.
Belli bir tür kansere yakalanma olasılığını artıran her şey risk faktörüdür. Sigara, alkol vb. gibi risk faktörleri kontrol edilebilirken, yaş, genetik özellikler gibi bazı risk faktörleri de kontrol edilememektedir. Pek çok risk faktörünün direkt olarak hastalığa neden olup olmadığı bilinmemektedir. Risk faktörleri, doktorların kansere yakalanma olasılığı yüksek kişileri teşhis etmesinde yardımcıdır.
Risk faktörlerinin bilinmesi önemlidir.
Akrabalarında kanser öyküsü olan genç insanlar daha yüksek riske sahiptir. Örneğin anne veya kızkardeşinde meme kanseri öyküsü olan bir kadında, aile öyküsü olmayan kadına göre meme kanseri gelişme riski iki kat fazladır.
Kanser öyküsü olanların, daha erken dönemde ve daha sık aralıklarla tarama testlerinden geçmesi faydalı olacaktır. Bu kişilerde genetik testlerin yapılmasında önerilmektedir.
Risk faktörleri dört grupta toplanabilir.
- Davranışsal Risk Faktörleri: Sigara içmek, diyet, egzersiz ve alkol tüketimi gibi değiştirebileceğiniz risk faktörleridir. Sigarayı bırakmak veya düzenli egzersizlerle kansere yakalanma riskinizi azaltabilirsiniz.
- Biyolojik Risk Faktörleri: Biyolojik Risk Faktörleri; yaş, cinsiyet ve ırk gibi fiziksel özelliklerdir. Fiziksel ve biyolojik özelliklerin, kanser için risk faktörü olup olmayacağı, kanserin tipine bağlıdır. Belli tip kanserler için risk oluşturabilecek biyolojik ve fiziksel özellikler şunlar olabilir.
Cinsiyet: Bazı kanser türleri cinsiyetle ilişkilidir. Örneğin prostat bezi sadece erkeklerde olduğu için, prostat kanseri erkeklerde görülür. Meme kanseri hem kadın hem de erkeklerde görülebilir, ancak kadınların meme kanserine yakalanma riski daha yüksektir.
Yaş: Pek çok kanser türü yaşlılarda ortaya çıkar. 50 yaşın üstündeki kişilerde kanser görülme riski daha yüksektir.
Irk: Bazı ırklarda belli tip kanserler saha sık görülmektedir. Örneğin Amerikalı zencilerde prostat kanseri daha sık görülür.
Cilt: Sarışınlarda cilt kanseri daha sık görülmektedir.
- Çevresel Risk Faktörleri: Yaşadığınız ya da çalıştığınız çevre koşulları kanser gelişimi için risk faktörü olabilir. Ev ya da iş yerinde bulunan bazı maddeler, kanser riskini artırır. Asbest, radon, hava kirliliği, UV radyasyon, sigaraya maruz kalma çevresel risk faktörlerindendir.
Yine diyetle alınan bazı besinler kanser gelişim riskini artırırken, bazıları da koruyucu olabilmektedir.
- Genetik Risk Faktörleri: Genetik Risk Faktörleri, aileden kalıtımsal olarak geçen genlerle ilişkilidir.
Aile üyelerinden birinde genç yaşta kanser teşhis edilen bireylerde, üç veya daha fazla kuşakta aynı tip kanser öyküsü bulunanlarda, anne veya baba tarafından üçten fazla kanser olgusu bulunan kişilerde ve aile bireylerinden birinde iki veya daha fazla farklı tip kanser bulunan bireylerde kanser gelişme riski yüksektir.
Aile bireyleri arasından birden fazla kişide aynı tip kanser olsa bile bu kalıtımsal olmayabilir. Kanserin kalıtımsal olduğundan şüphe ediliyorsa genetik tarama testleri yapılmalıdır.
Sonuç :
Modern tıptaki gelişmelere rağmen, dünyada ve ülkemizde ölüm nedenleri arasında halen ilk sıralarda yer almasından dolayı kanser önemli bir sağlık sorunudur. Tanısı ve tedavisi farklı uzmanlık dallarının işbirliğini gerektirmektedir. Kanserde erken tanı önemlidir. Türkiye'de özellikle meme, rahim ağzı (serviks) ve bağırsak kanserinin erken tanısı konusunda ulusal tarama programları mevcuttur.
Kanserden korunma kanserin tedavisinden daha önemli bir husustur. Korunmada, yukarıda anlatılan başta sigara ve alkol olmak üzere, kanser yapıcı çevresel etkenlerden uzak durmak önemlidir. Bunun dışında düzenli spor yapmak, aşırı güneşten ışığından sakınmak, özellikle meyve ve sebze ağırlıklı uygun bir diyet uygulamak ve doğal gıdalarla beslenmek kanser sıklığını azaltabilir.

Belirtileri
İnatçı kasık ve karın ağrısıYumurtalık kanserinin en sık görülen belirtileri şunlardır;
- Artmış karın çevresi / inatçı şişkinlik - gelip geçici şişkinlik değil
- Hazımsızlık ve bağırsak şikayetleri
- Artmış idrara çıkma ihtiyacı ve/veya aciliyet hissi
Risk Faktörleri
Over kanseri riski yaş, yaşam stili, doğurganlık ve aile öyküsü gibi bazı faktörlerden etkilenmektedir.
BRCA1 or BRCA2 genlerinde mutasyon gibi spesifik kalıtımsal anomalileri olan kadınlarda
over kanseri riski belirgin olarak artmıştır.
Tanı
Over kanserinin tespiti için geçerli bir tarama yöntemi bulunmamaktadır ve semptomlar genellikle
dikkat çekici değildir. Over kanseri tanısı için bazı over kanserlerinde üretilen bir protein olan
CA 125’in bakıldığı kan testleri ve ultrason veya tomografi gibi görüntüleme yöntemlerini içeren
bir seri tanısal test yapılabilir
Tedavi
Over kanserinin tedavisinde cerrahi ve kemoterapi ilk etapta tercih edilmektedir. Özellikle de yüksek dereceli seröz kanser olarak bilinen tip için bevacizumab gibi antikorlar ve BRCA mutasyonu bulunan over kanserleri için
hedefe yönelik tedaviler gibi yeni tedavi yöntemleri araştırılmaktadır.
Referanslar
- Cancer Research UK. Ovarian cancer survival statistics. http://www.cancerresearchuk.org/cancer-info/cancerstats/types/ovary/survival/ovarian-cancer-survival-statistics. Last Accessed 21 August 2014
- Weil MK, Chen A. PARP Inhibitor Treatment in Ovarian and Breast Cancer. Curr Probl Cancer 2011; 35(1): 7–50.
- Cancer Research UK. Ovarian cancer tests. http://www.cancerresearchuk.org/cancer-help/type/ovarian-cancer/diagnosis/ovarian-cancer-tests. Last Accessed 20 August 2014.
 Kanserin sebebi kesin olarak bilinmemektedir. Kanser hastalığı için iki grup risk faktörü vardır. Bunlar değiştirilebilir faktörler ve değiştirilemeyen faktörlerdir. Değiştirilemeyen faktörler yaş, cinsiyet ve aile öyküsüdür. Değiştirilebilir faktörler ise çevresel etkenlerdir. Bunlar:
Kanserin sebebi kesin olarak bilinmemektedir. Kanser hastalığı için iki grup risk faktörü vardır. Bunlar değiştirilebilir faktörler ve değiştirilemeyen faktörlerdir. Değiştirilemeyen faktörler yaş, cinsiyet ve aile öyküsüdür. Değiştirilebilir faktörler ise çevresel etkenlerdir. Bunlar:
- Sigara ve alkol kullanımı,
- Radyasyona maruz kalma,
- Bazı virüsler,
- Kötü beslenme alışkanlığı,
- Gıdalardaki katkı maddeleri,
- Uzun süre güneş ışığına maruz kalma,
- Aşırı dozda röntgen ışınına maruz kalma,
- Bazı kimyasal maddeler (katran, benzin, boya maddeleri, asbest v.b.),
- Hava kirliliği,
Bu risk faktörlerinden biri veya daha fazlasına maruz kalmak bu kişide kesin kanser gelişeceğini göstermez, ama kansere yakalanma ihtimalini arttırır. Bazı insanlar birçok risk faktörü bulundurmasına rağmen yaşamı boyunca hiç kansere yakalanmazken, kanser tanısı konulan bazı hastalarda ise hiçbir risk faktörüne rastlanmayabilir.
Sık Görülen Kanser Tipleri
- Cilt kanseri
- Meme kanseri
- Akciğer kanseri
- Prostat kanseri
- Mide kanseri
- Kalın bağırsak (kolon) kanseri
- Rahim ağzı (serviks) kanseri
- Lenf bezi tümörleri
Kanser tiplerinin görülme sıklığı açısından kadın ve erkekler farklılık göstermektedir. Coğrafi bölgelere ve ırka göre de kanser sıklığı farklılıklar gösterir. Hem erkeklerde, hem kadınlarda en çok görülen kanser çeşidi, deri kanseridir. Türkiye'de bunu erkeklerde akciğer, prostat, kalın barsak, rektum, mide ve pankreas; kadınlarda meme, akciğer, kalın barsak, rektum, serviks, over, mide ve pankreas kanserleri takip etmektedir.
Son yirmi-otuz yıl içinde, ortalama ömrün uzamasıyla nüfusun içindeki yaşlı sayısının artmasına, aynı zamanda da sigara içenlerin çok sayısında artış olmasına bağlı olarak, kanser hastalıklarının sayısında gözle görülür bir artma olmuştur. Kadınlarda sigara kullanımının yaygınlaşması ile paralel olarak akciğer kanseri sıklığı meme kanserine yaklaşmaktadır.
 Belirtileri
Belirtileri
- İdrarda ve ciltte sararma
- Üst/orta karın veya sırt bölgesinde ağrı
- Açıklanamayan kilo kaybı/iştah kaybı/yorgunluk
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Hastalığın sebebi bilinmemekle birlikte bilinen risk faktörleri şunlardır;
- Sigara içme
- Kronik (Uzun süreli) pankreas iltihabı
- Uzun süreli Tip2 Diyabet Tanısı bulunması
- Bazı genetik hastalıklar; Lynch Sendromu, Peutz Jeghers Sendromu, Herediter BRCA-2 mutasyonu ilişkili meme/over kanseri
Tanı
Pankreas Kanseri tanısında en fazla kullanılan yöntemler görüntüleme yöntemleridir (Röntgen, Bilgisayarlı tomografi, MR, Ultrasonografi)
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi ve cerrahi gibi farklı seçenekleri içermektedir.
Referanslar
- National Cancer Institute. Pancreatic cancer treatment (PDQ) – patient version. Available from http://www.cancer.gov/cancertopics/pdq/treatment/pancreatic/Patient.
- https://canceraustralia.gov.au/system/tdf/publications/panc_pancreatic_cancer_fact_sheet_51ecc3684193a.pdf?file=1&type=node&id=3622
 Kanserin belirtilerini bilmek hastalığın erken teşhisi açısından önemlidir, ancak bu belirtilerin birine veya daha fazlasına sahip olmak kişinin kanser olduğu anlamına da gelmez.
Kanserin belirtilerini bilmek hastalığın erken teşhisi açısından önemlidir, ancak bu belirtilerin birine veya daha fazlasına sahip olmak kişinin kanser olduğu anlamına da gelmez.
Açıklanamayan kilo kaybı: Birçok kanserin; özellikle mide, pankreas, yemek borusu (ösefagus) kanseri ve akciğer kanseri gibi; ilk belirtisi açıklanamayan kilo kaybıdır.
Biyolojik Risk Faktörleri: Biyolojik Risk Faktörleri; yaş, cinsiyet ve ırk gibi fiziksel özelliklerdir. Fiziksel ve biyolojik özelliklerin, kanser için risk faktörü olup olmayacağı, kanserin tipine bağlıdır. Belli tip kanserler için risk oluşturabilecek biyolojik ve fiziksel özellikler şunlar olabilir.
Cinsiyet: Bazı kanser türleri cinsiyetle ilişkilidir. Örneğin prostat bezi sadece erkeklerde olduğu için, prostat kanseri erkeklerde görülür. Meme kanseri hem kadın hem de erkeklerde görülebilir, ancak kadınların meme kanserine yakalanma riski daha yüksektir.
Yaş: Pek çok kanser türü yaşlılarda ortaya çıkar. 50 yaşın üstündeki kişilerde kanser görülme riski daha yüksektir.
Irk: Bazı ırklarda belli tip kanserler saha sık görülmektedir. Örneğin Amerikalı zencilerde prostat kanseri daha sık görülür.
Cilt: Sarışınlarda cilt kanseri daha sık görülmektedir.
Çevresel Risk Faktörleri: Yaşadığınız ya da çalıştığınız çevre koşulları kanser gelişimi için risk faktörü olabilir. Ev ya da iş yerinde bulunan bazı maddeler, kanser riskini artırır. Asbest, radon, hava kirliliği, UV radyasyon, sigaraya maruz kalma çevresel risk faktörlerindendir.
Yine diyetle alınan bazı besinler kanser gelişim riskini artırırken, bazıları da koruyucu olabilmektedir.
Genetik Risk Faktörleri: Genetik Risk Faktörleri, aileden kalıtımsal olarak geçen genlerle ilişkilidir.
Aile üyelerinden birinde genç yaşta kanser teşhis edilen bireylerde, üç veya daha fazla kuşakta aynı tip kanser öyküsü bulunanlarda, anne veya baba tarafından üçten fazla kanser olgusu bulunan kişilerde ve aile bireylerinden birinde iki veya daha fazla farklı tip kanser bulunan bireylerde kanser gelişme riski yüksektir.
Aile bireyleri arasından birden fazla kişide aynı tip kanser olsa bile bu kalıtımsal olmayabilir. Kanserin kalıtımsal olduğundan şüphe ediliyorsa genetik tarama testleri yapılmalıdır.
- Ateş: Kanserde sıklıkla görülür fakat genelde ileri evre kanserler ile birliktedir. Kan kanseri ve lenf bezi tümörlerinde ise başlangıç belirtisi olarak ortaya çıkabilir.
- Halsizlik: Kan kanseri veya kansızlığa neden olabilen mide veya kalın bağırsak kanseri gibi kanserlerde erken ortaya çıkabilir. Halsizlik kanserin seyrini tahmin etme konusunda önemli bir bulgudur.
- Ağrı: Kemik veya testis tümörlerinde ilk belirti olabilir ama genelde ileri evre kanse
- Memede veya vücutta hissedilen kitleler: Özellikle meme, testis, lenf bezi veya yumuşak doku tümörleri cilt altında bir yumru veya şişlik ile hissedilebilir.
- Cilt değişiklikleri: Cilt tümörleri haricinde iç organ tümörlerinde de görülebilir. Bazı kanserlerde sarılık, ciltte koyulaşma veya ciltte kızarıklık görülebilir.
- Kanama: Olağan dışı kanama birçok kanserde erken veya geç dönemde ortaya çıkabilir. Balgamda kan görülmesi akciğer, dışkıda kan görülmesi kalın bağırsak, idrarda kan görülmesi idrar torbası (mesane), zamansız vajinal kanama ise rahim veya rahim ağzı (serviks) kanserinin belirtisi olabilir.
- Dışkılama veya idrar yapma alışkanlığında değişiklik: Uzun süreli kabızlık, ishal veya dışkı boyutunda değişiklik kalın bağırsak kanserinin ilk belirtisi olabilir. İdrar yaparken sancı, idrarda kan görülmesi veya idrar yapma sıklığının değişmesi prostat veya idrar torbası (mesane) kanserinin ilk belirtileri olabilir.
- Öksürük ve horlama: İnatçı ve geçmeyen öksürük akciğer kanserinin horlama ise gırtlak (larinks) kanserinin ilk belirtileri olabilir.
- Ben ve siğillerdeki değişiklikler: Vücudumuzda yıllardır mevcut olan bir ben veya siğilde şekil, boyut veya renkte yeni ortaya çıkan bir değişiklik durumunda hemen bir doktora müracaat edilmelidir. Zira melanom denilen cilt tümörlerinde erken teşhis ile tedavi şansı artmaktadır.
 Prostat, erkek üreme sisteminin parçası olan bir salgı bezidir. Mesanenin (idrar kesesi) altında yer alır. Prostatı oluşturan hücrelerin kontrolsüz çoğalması sonucu prostat kanseri gelişebilir. Ülkemizde ve dünyada, erkeklerde akciğer kanserinden sonra ikinci sıklıkla en sık görülen kanser prostat kanseridir.
Prostat, erkek üreme sisteminin parçası olan bir salgı bezidir. Mesanenin (idrar kesesi) altında yer alır. Prostatı oluşturan hücrelerin kontrolsüz çoğalması sonucu prostat kanseri gelişebilir. Ülkemizde ve dünyada, erkeklerde akciğer kanserinden sonra ikinci sıklıkla en sık görülen kanser prostat kanseridir.
Belirtileri
- Sık idrara çıkma
- Gece idrara kalkma
- Kesik kesik idrar yapma
- Zor idrar yapma
- Ağrılı idrar yapma
- Kanlı idrar
- Kanlı meni
Bu şikayetlerin olması prostat kanseri olduğunu göstermez ama bir ipucu olabilir. Bu yakınmalardan en az biri olduğunda, üroloji (bevliye) uzmanına başvurulmalıdır.
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir. Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Prostat kanseri için belirgin bir risk faktörü bulunmamakla beraber günümüze dek belirlenmiş en önemli risk faktörleri şunlardır;
- Yaş ilerledikçe risk artmaktadır.
- Birinci derece akrabasında (baba, erkek kardeş, abi) prostat kanseri görülenlerin bu kansere yakalanma riski diğer insanlara göre iki kat daha yüksektir.
- Doymuş yağlardan (hayvansal gıdalarda bulunan yağlar, tereyağı, margarin, iç yağı, kuyruk yağı) ve kırmızı etten zengin, sebze-meyveden fakir beslenme alışkanlığı prostat kanseri riskini arttırabilmektedir.
Tanı
Prostat kanserinin tanısında en fazla kullanılan yöntemler şunlardır;
- Prostatın parmakla muayenesi:Doktor vazelinle kayganlaştırarak eldivenli parmağı ile makattan prostatı muayene eder.
- Kanda prostat spesifik antijen (PSA) testi: Hastanın kan örneğinde laboratuvarda PSA bakılır. PSA prostat kanseri dışında bazı hastalıklarda da yükselebilir (prostatın iltihabı ya da iyi huylu büyümesi gibi).
- Transrektal ultrason:Hastanın rektumuna bir ultrason probu konularak prostat bezindeki anormal bölgeler görüntülenir.
- Transrektal biyopsi:Rektum yoluyla prostata bir iğne yerleştirilerek doku örneği alınır. Patolog mikroskop altında dokuda kanser hücrelerinin varlığını araştırır. Prostat kanserinin kesin tanısı biyopsiyle konulur.
Bunların dışında farklı tetkiklerin de yapılması gerekebilir (Ultrasonografi, Bilgisayarlı Tomografi veya MR gibi).
Tedavi
- Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar

Kelime anlamı olarak kanser, bir organ veya dokudaki hücrelerin düzensiz olarak bölünüp çoğalmasıyla beliren kötü urlara denir. Genel anlamda ise kanser vücudumuzun çeşitli bölgelerindeki hücrelerin kontrolsüz çoğalması ile oluşan 100'den fazla hastalık grubudur. Çok çeşitli kanser tipleri olmasına rağmen, hepsi anormal hücrelerin kontrol dışı çoğalması ile başlar. Tedavi edilmez ise ciddi rahatsızlıklara, hatta ölüme dahi neden olabilir.
Kanser (cancer) terimi, tıbbın babası olarak bilinen Yunan fizikçi Hippocrates (MÖ 460-370) tarafından oluşturulmuştur. Hippocrates carcinos ve carcinoma terimlerini ülser oluşturan ve ülser oluşturmayan tümörler için kullanmıştır.
Normal Bir Hücre Nasıl Kansere Dönüşür?
Bütün kanser tipleri vücudun temel yaşam ünitesi olan hücrelerimizden gelişirler. Kanseri anlamak için normal hücrelerin nasıl kansere dönüştüğünü bilmek faydalı olacaktır.
Vücudumuzdaki sağlıklı hücreler bölünebilme yeteneğine sahiptirler. Ancak, kas ve sinir hücrelerinde bu özellik bulunmaz. Ölen hücrelerin yenilenmesi ve yaralanan dokuların onarılması amacıyla bu yeteneklerini kullanırlar. Yaşamın ilk yıllarında hücreler daha hızlı bölünürken, erişkin yaşlarda bu hız yavaşlar. Fakat hücrelerin bu yetenekleri sınırlıdır, sonsuz bölünemezler. Her hücrenin hayatı boyunca belli bir bölünebilme sayısı vardır. Sağlıklı bir ne kadar bölüneceğini bilir ve gerektiğinde ölmesini de bilir. Buna apoptosis yani hücrenin programlı ölümü denir. Normalde vücudun sağlıklı ve düzgün çalışması için hücrelerin büyümesi, bölünmesi ve daha çok hücre üretmesine gereksinim vardır. Bazen buna rağmen süreç doğru yoldan sapar, yeni hücrelere gerek olmadan hücreler bölünmeye devam eder. Bilincini kaybetmiş kanser hücreleri, kontrolsüz bölünmeye başlar ve çoğalırlar. Fazla hücrelerin kütleleri bir büyüklük veya tümör oluştururlar.
Hücrelerin merkezinde çekirdek içinde hücrenin ve organizmanın genetik bilgisinin saklandığı elektron mikroskopu ile de görüntülenebilen DNA olarak adlandırılan mikroskopik iplikçikler mevcuttur. DNA hücrenin normal fonksiyonlarını görmesi için gereklidir. Kanserli hücreler bu DNA iplikçiğindeki hasardan dolayı oluşur. Hücrenin normal yaşam siklusunda DNA hasarı olsa da hücre ya bunu onarır ya da ölür. Kanserli hücrelerde hasarlanmış DNA onarılamaz ve kontrolsüz çoğalma başlar. DNA çevresel etkenler (kimyasallar, virüsler, tütün ürünleri veya aşırı güneş ışını vs gibi) nedeniyle hasar görebilir.
Kanser hücreleri birikerek tümörleri oluştururlar. Tümörler iyi huylu veya kötü huylu olabilirler. İyi huylu tümörler kanser değildir. Bunlar sıklıkla alınırlar ve çoğu zaman tekrarlamazlar. İyi huylu tümörlerdeki hücreler vücudun diğer taraflarına yayılmazlar. En önemlisi iyi huylu tümörler nadiren hayatı tehdit ederler. Kötü huylu tümörler kanserdir. Kötü huylu tümörlerdeki hücreler anormaldirler ve kontrolsüz ve düzensiz bölünürler. Bu tümörler normal dokuları sıkıştırabilirler, içine sızabilirler ya da tahrip edebilirler. Eğer kanser hücreleri oluştukları tümörden ayrılırsa, kan ya da lenf dolaşımı aracılığı ile vücudun diğer bölgelerine gidebilirler. Gittikleri yerlerde tümör kolonileri oluşturur ve büyümeye devam ederler. Kanserin bu şekilde vücudun diğer bölgelerine yayılması olayına metastaz adı verilir.
 Endometrium kanseri endometrium olarak isimlendirilen rahim iç zarının kanseridir. Rahim; alt kısımda vajinaya uzanan serviks (rahim ağzı) ve üst kısımda gövde olarak adlandırılan iki kısımdan oluşur. Gövdenin de iki kısmı vardır; iç kısmına endometrium denir.
Endometrium kanseri endometrium olarak isimlendirilen rahim iç zarının kanseridir. Rahim; alt kısımda vajinaya uzanan serviks (rahim ağzı) ve üst kısımda gövde olarak adlandırılan iki kısımdan oluşur. Gövdenin de iki kısmı vardır; iç kısmına endometrium denir.
Belirtileri
Rahim kanserinin en sık görülen belirtileri şunlardır;
- Anormal veya devam eden kanama, lekelenme:Özellikle menapoz dönemindeki kanamalara dikkatle yaklaşılmalıdır.
- Alt karın bölgesinde(pelvik bölgede) ağrı, rahatsızlık veya baskı hissi
- Karında şişkinlik
- Açıklanamayan kilo kaybı
- Genital bölgede kitle
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Endometrium kanserine neyin sebep olduğunu tam olarak bilinmemekte olup, bilinen risk faktörleri şunlardır;
- İleri yaş
- Aile öyküsü
- Erken başlayan ve geç yaşa kadar devam eden adet görmek,
- İnfertilite(kısırlık) öyküsü veya doğum yapmamış olmak
- Obezite
Tanı
Rahim Kanserinde en sık başvurulan tanı yöntemleri şunlardır;
- Endometrial biyopsi: İnce ve esnek bir tüp yardımıyla rahim içerisine girilerek doku örneklemesi yapılır.
- Histeroskopi:Bu yöntem doktora rahim içerisine bakma olanağı verir. Doktor ince bir kamerayla rahim içerisine girerek anormal kanamaya neyin sebep olduğunu anlamaya calışır. Eğer gerekirse biyopsi de alınabilir.
- Dilatasyon ve küretaj (D&C): Biyopsi doktora kanser olup olmadığını net olarak gösteremeyecek kadar az ise D&C yapılmalıdır. Bu yöntemde rahim ağzı genişletilir ve özel aletlerle rahim içi doku kazınarak örnek alınır.
Bunun dışında farklı yöntemler de tanıda kullanılabilir ( Ultrasonografi, MR, Bilgisayarlı Tomografi gibi)
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, hormonal tedaviler, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
Referanslar
- https://canceraustralia.gov.au/system/tdf/publications/gynaecological-cancers-fact-sheet/pdf/gync_gynae_cancer_factsheet_3.pdf?file=1&type=node&id=3599
- Abnormal vaginal bleeding in pre-, peri and post-menopausal women. A diagnostic guide for general practitioners and gynaecologists. Cancer Australia, NSW, 2011
- https://www.cancer.org/cancer/endometrial-cancer.html
 Günümüzde kronik solunum hastalıklarının tıbbi tedavisinin standart bir bileşeni olarak kabul edilen Pulmoner Rehabilitasyon, kronik solunum hastalarının fiziksel ve psikolojik durumlarını düzeltmeyi ve sağlığı iyileştirmeyi hedefleyen, hasta değerlendirmesini takiben bireysel olarak belirlenen egzersiz eğitimi, davranış değişikliği ve hasta eğitimi gibi yaklaşımları içeren kapsamlı uygulamalar bütünüdür.
Günümüzde kronik solunum hastalıklarının tıbbi tedavisinin standart bir bileşeni olarak kabul edilen Pulmoner Rehabilitasyon, kronik solunum hastalarının fiziksel ve psikolojik durumlarını düzeltmeyi ve sağlığı iyileştirmeyi hedefleyen, hasta değerlendirmesini takiben bireysel olarak belirlenen egzersiz eğitimi, davranış değişikliği ve hasta eğitimi gibi yaklaşımları içeren kapsamlı uygulamalar bütünüdür.
Pulmoner Rehabilitasyon kimlere uygulanır?
Nefes darlığı, günlük yaşam aktivitelerinde kısıtlanma, yaşam kalitesinde azalma ve/veya egzersiz kapasitesinde kısıtlılığı olan tüm solunum hastalarına pulmoner rehabilitasyon uygulanabilmektedir. Pulmoner rehabilitasyon, her yaştaki solunum hastalarına rehabilitasyon ünitelerinin özelliklerine bağlı olarak hastanede, ayaktan ya da evde uygulanabilmektedir. KOAH (Kronik obstrüktif akciğer hastalığı) başta olmak üzere astım, bronşektazi, interstisyel akciğer hastalıkları, kistik fibrozis, göğüs duvarı hastalıkları, nöromusküler hastalıklar, akciğer nakli öncesi ve sonrası, akciğer kanseri, obezite ilişkili tüm akciğer hastalıklarında pulmoner rehabilitasyon programı başarı ile uygulanabilmektedir.
Pulmoner Rehabilitasyonun amaçları nelerdir?
- Hastalığa bağlı gelişen nefes darlığı ve fonksiyonel yetersizliği ortadan kaldırması,
- Hastalığın ilerlemesini önlenme,
- Egzersiz toleransının artırılması,
- Sağlık durumunun iyileştirilmesi,
- Komplikasyonların önlenmesi ve tedavisi,
- Hastalık atak sayısının azaltılması ve atak şiddetinin hafifletilmesi,
- Yaşam kalitesinin iyileştirilmesi,
- Hastaneye başvuru sıklığı ve yatış süresinin azaltılması sonucunda sağlıkla ilişkili harcamaların azaltılması,
- Sağ kalımda artış sağlamasıdır.
Pulmoner rehabilitasyonun içeriği nelerdir?
Pulmoner rehabilitasyonun en önemli ve temel bileşen egzersiz eğitimidir. Bireyin gereksinimleri doğrultusunda diğer bileşenler de (hasta ve ailesinin eğitimi, vücut kompozisyonunun değerlendirilmesi gerekli olgularda beslenme desteği, psikososyal destek, nefes darlığı ile baş edebilme yöntemleri, iş-uğraşı tedavisi, enerji koruma yöntemleri vb.) pulmoner rehabilitasyon programlarında yer almaktadır.
Solunum hastalıklarında egzersiz neden gereklidir?
Nefes darlığı olan kronik solunum sorunlu hastalar pulmoner rehabilitasyon programları ile güvenli bir şekilde egzersiz yapabilirler. Kronik akciğer hastalarında nefes darlığı ve/veya yorgunluğun neden olduğu günlük yaşamdaki hareketsizlik; kemik ve kas içeriğinin, kalp ve akciğer fonksiyonlarının, hareket yeteneğinin gittikçe azalmasına neden olur. Egzersiz ile kas kuvveti artar, kas dayanıklılığı artarak daha uzun mesafeler yürünebilir, kas ve eklemler daha iyi hareket eder, gevşemeyi sağlar, daha güçlü ve enerjik hissedilir, kalbin çalışması iyileşir, nefes darlığı azalır.
Pulmoner rehabilitasyon programının süresi ne olmalıdır?
Pulmoner Rehabilitasyon programı en az 8 hafta (toplam 24 seans) süre ile uygulanmalıdır. Egzersiz eğitimi bırakıldığında kazanımlar kaybedildiği için egzersiz alışkanlığının devam ettirilmesi gerekmektedir.
 Safra kesesi kastan yapılmış armut biçimimde bir torbadır ve karaciğerin altında bulunur. Karaciğerin yaptığı safra küçük kanalcıklarda toplanır ve ana safra kanalına dökülür. Safra kanalı aşağıya onikiparmak bağırsağına varmadan yan tarafa bir kol verir ve bu kol safra kesesine gider. Böylece az ve devamlı olarak karaciğer tarafından yapılan safra bu kese veya torba içinde birikir. Safra kesesinin görevi karaciğerin çıkardığı safrayı geçici olarak depolamaktır.
Safra kesesi kastan yapılmış armut biçimimde bir torbadır ve karaciğerin altında bulunur. Karaciğerin yaptığı safra küçük kanalcıklarda toplanır ve ana safra kanalına dökülür. Safra kanalı aşağıya onikiparmak bağırsağına varmadan yan tarafa bir kol verir ve bu kol safra kesesine gider. Böylece az ve devamlı olarak karaciğer tarafından yapılan safra bu kese veya torba içinde birikir. Safra kesesinin görevi karaciğerin çıkardığı safrayı geçici olarak depolamaktır.
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Safra kesesi kanserinin esas olarak nedeni bilinmemektedir. Bilinen risk faktörleri ise şunlardır;
- Uzun süre safra kesesinde taş bulunması uzun süreli tahriş nedeniyle kese iç zarında kanser öncüsü lezyona neden olabilmektedir.
- İleri yaş ve kadın cinsiyet
- Obezite
Belirtiler
Safra kesesi kanserlerinin ensık görülen belirtileri şunlardır;
- Karın ve göbek ağrısı
- Bulantı, kusma
- Cilt ve gözlerde sararma
- Göbek bölgesinde ele gelen kitle
Tanı
Safra kesesi kanseri tanısında kullanılan yöntemler ve tetkikler şunlardır;
- Laboratuvar tetkiklerde bilirubin seviyesi ve alkali fosfataz yükselmiştir. Fakat bu bulgular iyi huylu hastalıktan ayırt edilmesi için yeterli değildir.
- MR, Ultrasonografi ve/veya bilgisayarlı tomografi gibi görüntüleme tetkikleri
- Safra yollarını görüntülemek için kullanılan “kolanjiografi”
- Anjiografi, ERCP( Endoskopik retrograd kolanjiopankreatikografi ) gibi özelleşmiş teknikler ile damarları ve safra yollarını görüntüleme.
Tedavi
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ; cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
 KOAH [Kronik (Müzmin) Obstrüktif (Tıkayıcı) Akciğer Hastalığı] nefes yollarında mikroplarla oluşmayan bir iltihaplanmaya bağlı oluşan ilerleyici bir akciğer hastalığıdır.
KOAH [Kronik (Müzmin) Obstrüktif (Tıkayıcı) Akciğer Hastalığı] nefes yollarında mikroplarla oluşmayan bir iltihaplanmaya bağlı oluşan ilerleyici bir akciğer hastalığıdır.
Bu hastalık ne sıklıkta görülür ?
KOAH, tüm dünyada önemli bir halk sağlığı sorunu olmasına karşın, kamuoyu tarafından yeterince bilinmeyen bir hastalıktır. KOAH’ın görülme sıklığı 40 yaş üstü yetişkinlerde %15-20’dir. Bir diğer deyişle toplumumuzda 40 yaş üstü her 5 kişiden birinde KOAH vardır. Oysa 10 KOAH hastasının sadece biri doktora başvurmuş ve doğru tanı alabilmiştir. Bu durumda, ülkemizde bulunan 3-5 milyona yakın KOAH'lı hastanın sadece 300-500 bini kendisinde hastalık olduğunu bilmektedir.
KOAH tehlikeli bir hastalık mıdır ?
Küresel Hastalık Yükü Çalışması verilerine göre, KOAH yılda 2.9 milyon ölüme neden olmaktadır. Günümüzde tüm dünyada 3. ölüm nedeni haline gelen KOAH, tüm ölümlerin de %5.5’inden sorumludur. Türkiye’de solunum sistemi hastalıkları en sık görülen 3. ölüm nedenidir ve bu ölümlerin %61.5’i KOAH nedeniyledir. Toplumun KOAH konusunda yeterli bilgiye sahip olmaması, hastalığın erken tanısını ve etkin tedavisini güçleştirmektedir.
KOAH neden olur ? Kimlerde Görülür ?
KOAH gelişimi için tüm dünyada en yaygın görülen risk faktörü sigara dumanıdır. Sigara içenler, içmeyenlere göre, daha fazla solunumsal şikayetlere, daha fazla solunum fonksiyon kaybına ve daha yüksek KOAH ölüm oranlarına sahiptirler. Diğer tip tütün kullanımı (pipo, puro, nargile vb.) ve çevresel tütün dumanı da KOAH gelişimine katkıda bulunmaktadır. KOAH gelişiminde genetik risk faktörlerinin rolü henüz çok iyi aydınlatılamamış olmasına rağmen, sağlıkta eşitsizlik, özellikle biyomas (odun, tezek, kök benzeri yakıt) kullanımına ikincil iç ortam hava kirliliği ve tozlu-dumanlı işyerlerinde çalışmanın en önemli çevresel risk faktörleri olduğu bilinmektedir. Son yıllarda önemi giderek vurgulanmaya başlayan ‘fiziksel aktivitede azalma, hareketsizlik’ de artık bir risk faktörü olarak kabul edilmektedir.
KOAH’lı bir hastanın şikayetleri nelerdir ?
KOAH’da en sık görülen yakınmalar nefes darlığı, öksürük ve balgam çıkarmadır. Sigara içen kişiler öksürük ve balgamı kanıksarlar ve bu nedenle doktora başvurmazlar. Nefes darlığı nedeniyle fizik aktivitede azalma ortaya çıkar. Eforda nefes darlığı çeken kişi, yol yürümek istemez, günlük işlerini azaltır, markete gitmeye çekinir ve zamanla evden çıkmamayı tercih eder hale gelir. Bu şekilde giderek artan fiziksel aktivite azalması, hastanın yaşam kalitesini bozarak hastalığın ilerlemesine neden olur, sakatlık ve ölüme yol açar.
Yirmi yıl boyunca izlenen KOAH’lı olgularda haftada iki saat ve daha fazla yürüyüş yapan hastalarda hem KOAH nedeniyle hastaneye başvurularda hem de bu hastalık nedeniyle ortaya çıkan ölüm oranlarında %30-40 azalma saptanmıştır. Bu nedenle, hem bu hastalığın önlenmesi hem de ilerlemesinin engellenmesinde ‘fiziksel aktivitenin arttırılması gerekmektedir.
KOAH tanısı nasıl konur ?
KOAH'ın tanısı, basit ve ağrısız bir test olan “nefes ölçüm testi” ile kolayca konabilmektedir. KOAH’ın erken tanısı, hastalığa bağlı sakatlık ve ölüm oranlarını azaltacaktır. Bu nedenle, 40 yaş üstü, sigara içmiş ya da içmekte olan ve/veya meslek icabı ya da çevresel ortam gereği tozlu ortamlarda bulunan kişilerde müzmin seyirli öksürük, balgam ve nefes darlığı yakınmalarından en az birinin bulunması halinde kişinin bir göğüs hastalıkları hekimi tarafından görülüp ”nefes ölçüm testini” yaptırması gerekir.
KOAH’ın tedavisi mümkün müdür ?
KOAH ilerleyici bir hastalık olmasına karşı önlenebilir ve tedavi edilebilir bir hastalıktır. KOAH’lı bir hastanın yapması gereken ilk iş sigarayı bırakmak amacıyla hekime başvurmasıdır. Sigara bağımlılığı tedavi edilebilen bir hastalıktır. Bunun dışında, diğer zararlı toz ve dumandan uzak durulması, grip ve zatürre aşılarının yapılması ve nefes yoluyla alınan ilaç tedavisinin yanı sıra fiziksel aktivitenin önerilmesi ve uygulanmasının sağlanması; hem hastalık gelişimi, hem hastalığın ilerlemesi ve kötü sonuçlarının önlenmesinde önemli bir adımdır. Yeterli bir fiziksel aktivite için ağır egzersizlere gerek yoktur, haftanın çoğu günleri yapılan orta yoğunluktaki fiziksel aktivite yeterlidir. Herkesin yapabileceği bir aktivite olan yürüyüş, düzenli fiziksel aktivitenin sağladığı hemen tüm yararları sağlayabilmektedir.
 Risk Faktörleri
Risk Faktörleri
Risk faktörü olarak tanımlanan etmenler, bir hastalığın gelişme olasılığını arttıran etkenlerdir.Ancak burada belirtilmesi gereken nokta şudur ki; bir kişinin bir veya birden fazla risk faktörüne sahip olması o kişide mutlaka o kanserin/veya hastalığın gelişeceği anlamına gelmemektedir. Risk faktörlerine sahip olduğu halde hastalık/kanser gelişmeyen insanlar bulunmaktadır.
Safra yolu kanserlerinin bilinen risk faktörleri şunlardır;
- Karaciğer ve safra yolu hastalıkları (Hepatit B, C, siroz gibi)
- Ülseratif Kolit ve Chrohn Hastalığı gibi inflamatuar bağırsak hastalıkları
- İleri yaş
- Obezite veya aşırı kiloluluk
- Alkol kullanımı
- Diyabet
Belirtiler:
Safra yolu kanserlerinde en sık görülen belirtiler şunlardır;
- Cilt ve gözlerde sararma(sarılık)
- Ciltte kaşıntı
- Yağlı ve açık renkli dışkılama
- İdrar renginde koyulaşma
- Bel ve/veya karın
- İştahsızlık, bulantı, kusma, karın ağrısı
- Açıklanamayan kilo kaybı
Tanı:
Safra yolu kanserlerinde tanıda kullanılan tetkik ve yöntemler şunlardır;
- Kan tetkikleri; Karaciğer fonksiyon testleri, bilirubin, CEA ve CA 19-9 belirteçleri yükselebilir.
- Ultrasonografi, MR, bilgisayarlı tomografi gibi farklı görüntüleme yöntemleri kullanılabilir.
- Kolanjiografi yapılarak safra kanalları görüntülenebilir
- Anjiyografi yapılarak damar yapıları görüntülenebilir
Tedavi:
Her hastanın tedavisi farklılık göstermekte olup, tedavi kararında hastalığın yeri, evresi, hastanın yaşı ve diğer sağlık sorunları gibi birden fazla faktör etkilidir. Multidisipliner bir çalışma gerektiren bu tedaviler ;cerrahi, radyoterapi, kemoterapi gibi farklı seçenekleri içermektedir.
 Astım nasıl bir hastalıktır ve belirtileri nelerdir?
Astım nasıl bir hastalıktır ve belirtileri nelerdir?
Astım akciğer içi hava yollarında daralmaya neden olan ve alevlenmeler (ataklar) ile seyreden müzmin (kronik) bir akciğer hastalığıdır. Hava yollarındaki bu daralmanın nedeni mikrobik olmayan bir tür iltihap nedeniyle hava yolu duvarının şişmesidir. Hastalık tekrarlayan nefes darlığı, nefes alıp verirken ortaya çıkan hırıltı/hışıltı/ıslık sesi, göğüste baskı hissi ve öksürük gibi belirtilerle kendini gösterir.
Astım ne sıklıkta görülmektedir?
Dünyada yaklaşık 300 milyon kadar astımlı hasta olduğu tahmin edilmektedir. Ülkemizde ise yaklaşık her 12-13 erişkinden biri ve 7-8 çocuktan biri astım hastasıdır. Astımın görülme sıklığı yıllar içinde giderek artmaktadır.
Astım için risk faktörleri nelerdir?
Astım hastalığının ortaya çıkmasında etken olan faktörlere risk faktörleri denir. Astımın neden bazı bireylerde görülüp, bazılarında görülmediği işte bu risk faktörleri ile açıklanabilir. Bu faktörler kişiyle ve çevreyle ilgili olmak üzere iki gruptur. Kişisel risk faktörleri içinde kalıtım yani genetik yapı, cinsiyet ve şişmanlık sayılabilir. Çevresel risk faktörleri ise kalıtsal olarak yatkın bireylerde astımın ortaya çıkması ve ağırlığı üzerinde rol oynar. Bunlar alerjenler, tekrarlayan akciğer infeksiyonları, sigara dumanına maruziyet, bazı ilaçlar, iç ve dış ortam hava kirliliği ve beslenme tarzıdır.
Astım Atağı Nedir?
Astım atağı, astımlı bir hastada artan nefes darlığı, öksürük, hışıltı veya göğüste baskı hissi yakınmalarının ortaya çıkması ve solunum fonksiyon testinde ilaç ile düzebilen bozukluklarının eşlik etmesi olarak tanımlanır.
Astım Atağında;
- Hava yolu tıkanıklığını mümkün olan en kısa sürede düzeltip solunum fonksiyonlarını normale döndürmek.
- Oksijen yetersizliğini düzeltmek
- Hasta eğitimi, uygun ve yeterli önleyici tedavi ile daha sonra oluşabilecek atakları önlemek
- Atakta hastanın nasıl davranması, hangi ilaçları kullanması, ne zaman hastaneye başvurması gerektiği konusunda hastayı aydınlatmak önem arz eder.
Astım tanısı nasıl koyulur?
Yakınmaları astımla uyumlu olan hastalarda yapılan muayene ve nefes ölçüm testleri ile koyulur.
Astım tedavi edilebilir mi?
Astım tedavisinin amacı hastalığın kontrol altına alınması ve sağlanan bu durumun idame ettirilmesidir. Dünyada olduğu gibi, ülkemizde de bu hastalığın tedavisi ile ilgili gerekli her türlü ilaç ve malzeme bulunmaktadır. Uygun ilaç tedavisi ile, astımlılar iş ve okul dahil günlük yaşamlarına, hastalık nedeni ile herhangi bir kısıtlanma olmadan devam edebilirler. Astım ilaçlarının büyük bir kısmı soluk alma yolu (inhalasyon) ile kullanılan ilaçlardır ve bu yolla daha az yan etki ile direk hava yollarında istenen tedavi edici etkiyi oluştururlar. Özel cihazlarla verilirler. Tedaviye başlanırken bu özel cihazların kullanım şekli mutlaka hastalara gösterilmelidir.
Astımın tam kontrol altında olması ne demektir?
Astımlı bir hastanın gündüzleri astım yakınmasının bulunmaması, gece astım nedeni ile uykudan uyanmaması, hastalığı tedavi eden ve kontrol altında tutan ilaçları kullanırken ayrıca sık olarak hızlı etkili nefes açıcı ilaçlara gereksiniminin olmaması, nefes ölçüm testlerinin normal olması ve günlük işlerini engellenmeden yapabilmesi hastalığın tam kontrol altında olduğunu gösterir.
Bütün astımlılarda hastalık kontrol altına alınabilmekte midir?
Maalesef astımı tamamen kontrol altında olan hasta sayısı hem dünyada hem ülkemizde halen istenen düzeyde değildir. Halen 4 astımlıdan biri yılda bir kez astım alevlenme (atak) nedeniyle acil servise başvurmaktadır. Astım kontrolünü güçleştiren etkenler arasında ilaçların doğru teknikle ve düzenli kullanılmamasının yanı sıra, sigara dumanı, alerjenler ve kimyasallar gibi tetikleyicilere maruz kalmak ve obezite sayılabilir. Ülkemizde astımlı hastaların %10’undan fazlasının halen sigara içmekte olduğu ve %30-40’nın obez olduğu bildirilmiştir. Yapılan araştırmalarda sigarayı bırakmanın ve obez hastaların kilo vermesinin, astımın kontrolünü kolaylaştırdığı gösterilmiştir.
 Tükrük, yiyecekleri sindirme sürecine başlayan enzimleri içerir. Ayrıca ağız ve boğaz enfeksiyonlarını önlemeye yardımcı olan antikor ve diğer maddeleri de içerir.
Tükrük, yiyecekleri sindirme sürecine başlayan enzimleri içerir. Ayrıca ağız ve boğaz enfeksiyonlarını önlemeye yardımcı olan antikor ve diğer maddeleri de içerir.
En büyük tükürük bezleri olan parotis bezleri kulakların hemen önündedir. Tükürük bezi tümörlerinin yaklaşık % 70’i burada başlar. Bu tümörlerin çoğu iyi huyludur (kanser değildir), ancak kötü huylu tükürük bezi tümörlerinin çoğu parotis bezinden başlar.
Submandibular bezler daha küçüktür ve çene altındadır. Tükürük salgısını dilaltına boşaltırlar. Bu tümörlerin yaklaşık yarısı kanserdir.
En küçük tükürük bezi olan sublingual bezler, ağız tabanının altında ve dilin her iki tarafının altındadır. Bu bezlerde başlayan tümörler nadirdir.
Benign Tükrük Bezi Tümörleri
Tükürük bezi tümörlerinin çoğu iyi huyludur - yani kanser değildirler ve vücudun diğer bölgelerine yayılmayacaklardır. Bu tümörler neredeyse hiçbir zaman yaşamı tehdit etmemektedir.
Adenomlar, onkositomlar, Warthin tümörleri ve benign mikst tümörler (pleomorfik adenomlar olarak da bilinir) gibi isimlerle birlikte pek çok tipte tükürük bezi tümörleri vardır.
Benign tümörler hemen hemen her zaman ameliyatla iyileşir. Çok nadiren, uzun bir süre tedavi edilmezse veya tamamen çıkarılmamış ve geri dönmezlerse kansere dönüşebilirler. Tam olarak benign tümörlerin nasıl kansere dönüştüğü net değildir.
Pleomorfik adenomların kanserleşme olasılığı %1-3’tür.
Maling Tükrük Bezi Tümörleri
Birçok tipte tükürük bezi kanseri vardır. Normal tükürük bezleri birçok farklı hücre türünden oluşur ve tümörler bu hücre tiplerinden herhangi birinde başlayabilir. Tükürük bezi kanserleri, mikroskop altında görüldüklerinde en çok benzeyen bu hücre tiplerine göre adlandırılır.
- Mukoepidermoid karsinom
- Adenoid kistik karsinom
- Adenokarsinomlar
- Malign mixt tümor(pleomorfik adenom ex carcinoma)
Genellikle, kanserlere bir mikroskop altında bakıldığında ki görünüme göre tükürük bezi kanserlerine bir derece (1 ila 3 veya alçaktan yükseğe) verir. Derece, ne kadar hızlı büyüyeceğine ve yayılacağına dair kaba bir fikir verir.
Derece 1 kanserleri (düşük dereceli veya iyi diferansiye olarak da adlandırılır) normal tükürük bezi hücrelerine çok benzemektedir. Yavaş büyürler ve iyi bir sonuca sahiptirler (prognoz).
Derece 2 kanserler (aynı zamanda orta dereceli veya orta derecede diferansiye olarak da adlandırılır), grade 1 ve grade 3 kanserleri arasında bir görünüm ve görünüme sahiptir. Derece 3 kanserler (aynı zamanda yüksek dereceli veya kötü diferansiye olarak da adlandırılırlar) normal hücrelerden çok farklı görünürler ve sıklıkla hızla büyürler ve / veya yayılırlar. Bu kanserler için görünüm genellikle düşük dereceli kanserler kadar iyi değildir.
Risk Faktörleri :
Bir risk faktörü, kanser gibi bir hastalığa yakalanma şansınızı etkileyen herhangi bir şeydir. Farklı kanserlerin farklı risk faktörleri vardır. Sigara içmek gibi bazı risk faktörleri değiştirilebilir. Diğerleri, bir kişinin yaşı veya aile geçmişi gibi, değiştirilemez.
Bir kaç risk faktörünün, bir kişinin tükürük bezi kanserine yakalanma olasılığını arttırdığı bilinmektedir.
- Yaşlılık
- Erkek cinsiyeti
- Radyasyona maruz kalma
- İşyerinde belirli radyoaktif maddelere maruz kalmak, tükürük bezi kanseri riskini de artırabilir.
- Aile öyküsü
- Tütün ve alkol kullanımı
- Diyet
- Cep telefonu kullanımı
Bir çalışma ağır cep telefonu kullanıcıları arasında parotis bezi tümörlerinin artmış riskini ortaya koymuştur. Bu çalışmada, görülen tümörlerin çoğu benign (kanser değil) idi. Bu konuya bakan diğer çalışmalar böyle bir bağlantı bulamamıştır. Bu alandaki araştırmalar halen devam ediyor.
Belirtileri:
- Ağzınızda, yanağınızda, çenenizde veya boynunuzda bir şişlik
- Ağzınızdaki yanak, yanak, çene, kulak veya boyundan uzak olmayan ağrı
- Yüzünüzün veya boynunuzun sol ve sağ taraflarının boyutu ve / veya şekli arasındaki fark
- Yüzünüzün bir kısmında uyuşma
- Yüzünüzün bir tarafında kasların zayıflığı
- Ağzınızı yaygın olarak açmada sorun
- Bir kulaktan sıvı boşaltma
- Yutma problemi
Cerrahisi :
Cerrahi genellikle tükürük bezi kanserleri için ana tedavidir. Doktorunuz tamamen çıkartabileceğine inanırsa, muhtemelen kanseriniz ameliyatla tedavi edilir. (Yani, kanser rezektabl ise.) Kanserin rezektabl olup olmadığı, büyük ölçüde yakın yapılara ne kadar uzandığına bağlıdır, fakat aynı zamanda cerrahın beceri ve deneyimine de bağlıdır.
Çoğu durumda, kanser ve etrafındaki tükürük bezinin bir kısmı veya tamamı çıkarılacaktır. Yakındaki yumuşak doku da alınabilir. Amaç, çıkarılmış tümörün dış kenarlarında (kenarda) hiçbir kanser hücresinin olmamasıdır. Kanser yüksek dereceli (daha hızlı büyüyüp yayılma olasılığı daha yüksekse) veya eğer lenf nodlarına yayılmışsa, boynun aynı tarafındaki t lenf bezleri boyun diseksiyonu (aşağıda açıklanmıştır) adı verilen bir işlemde çıkarılabilir.
 Kalp oksijen ve diğer besleyici maddeleri koroner arterler olarak adlandırılan kan damarları aracılığı ile sağlar Bu damarlarda kan akımı kesildiği zaman oksijen ve besleyici maddeler temin edilemez ve kalpte hasar meydana gelir. Ani gelişirse kalp krizi olarak adlandırılır. Damarlardaki tıkanıklık kısmi ise kan akımı azalır ve anjina denilen göğüs ağrısı oluşur. Bu durum kalp krizi habercisidir.
Kalp oksijen ve diğer besleyici maddeleri koroner arterler olarak adlandırılan kan damarları aracılığı ile sağlar Bu damarlarda kan akımı kesildiği zaman oksijen ve besleyici maddeler temin edilemez ve kalpte hasar meydana gelir. Ani gelişirse kalp krizi olarak adlandırılır. Damarlardaki tıkanıklık kısmi ise kan akımı azalır ve anjina denilen göğüs ağrısı oluşur. Bu durum kalp krizi habercisidir.
Kalp Krizi Belirtileri: Genellikle göğüste ağrı ve huzursuzluk hissi ile başlar birkaç dakikadan daha uzun sürer, tekrarlar. Göğüste huzursuzluk basınç, sıkışma veya doluluk gibi hissedilebilir. Ağrı veya huzursuzluk kol, omuz, dirsek, çene, sırtta da hissedilebilir. Diğer semptomlar bulantı, kusma, bitkinlik, soluk görünme, soğuk terlemedir. Kadınlarda nefes darlığı, bulantı, kusma, sırt ve çene ağrısı daha çok görülür. Uzun süredir diyabeti olan kişilerde diyabetin sinirleri etkilemesi nedeniyle ağrı olmayabilir.
Kalbi besleyen damarlarda tam değil kısmi tıkanıklık olursa az da olsa kan akımı devam ediyorsa göğüs ağrısı veya göğüste rahatsızlık hissi olur, kısa sürer. Kol, sırt, çene, boyun ve mideye yayılabilir. Aktivite, stres, aşırı sıcak veya soğuk başlamasına sebep olabilir. Uzun sürmesi, sık aralıklarla tekrarlaması, kalpte ritim bozukluğu ve nefes darlığı ile birlikte olması, ufak bir aktivitenin başlamasına sebep olması kötüye işarettir. Anjina geliştiği zaman istirahat etmek, doktorumuzun bu durumlarda kullanmamız için verdiği bir ilaç varsa kullanmak ve yine en kısa sürede doktora başvurmak gerekir.
 Dudak kanserleri en sık alt dudakta, daha az sıklıkla ağız köşesi ve üst dudakta görülür. Bu kanserler erkeklerde kadınlara oranla iki kattan daha fazla görülürler. Ortalama 60'lı yaşlardan sonra ortaya çıkarlar. En sık görülen tipi Skuamoz hücreli kanserdir, bazal hücreli kanser, Melanom, Adenokanser, Lipom ve Sarkom diğer görülebilen kanser türleridir.
Dudak kanserleri en sık alt dudakta, daha az sıklıkla ağız köşesi ve üst dudakta görülür. Bu kanserler erkeklerde kadınlara oranla iki kattan daha fazla görülürler. Ortalama 60'lı yaşlardan sonra ortaya çıkarlar. En sık görülen tipi Skuamoz hücreli kanserdir, bazal hücreli kanser, Melanom, Adenokanser, Lipom ve Sarkom diğer görülebilen kanser türleridir.
Risk Faktörleri
Tütün (sigara, nargile, pipo vb temas bölgeleri) ve Ultraviyole ışınlar dudak kanserleri için en güçlü 2 risk faktörüdür. Bunlar dışında Alkol, cinsiyet, sağlıksız beslenme, düşük bağışıklık sistemi, genetik sendromlar ve kötü ağız hijyeni bazı risk faktörleridir.
Nasıl Korunuruz
Risk faktörlerinden kaçınarak büyük ölçüde dudak kanserlerinden korunuruz. Özellikle tütün kullanılmaması dudak kanserinden korunma için ve oluşan kanserin tekrarlamaması için çok önemlidir.
Erken Teşhisi Mümkün müdür
Dudak kanserleri için rutin bir tarama testi veya planı yoktur. Yine de, bu alanlardaki birçok kanser doktor, diş hekimi veya kendi kendine muayene ile erken bulunabilir. Özellikle de bu kanserler için daha yüksek risk altındaysanız, riskli bölgeden biyopsi alınması ile tanı konur.
Belirtileri
- Uzun süredir iyileşmeyen yaralar.
- Dudaklarda yumru veya şişlik.
- Dudaklarda beyaz veya kırmızı yamalar.
- Dudak hareketlerinde bozukluk.
Bu durumlardan herhangi birinin 2 haftadan fazla sürmesi durumunda bir doktora görünmek çok önemlidir.
Tedavi
Cerrahi bu kanserler için yaygın olarak kullanılan ilk tedavidir. Çoğunlukla erken evre kanserler, küçük ve yayılmamış olanlar için uygulanır. Dudak kanserleri için çeşitli rekonstrüksiyon (onarım) yöntemleri mevcuttur. Kullanılacak rekonstrüksiyon yöntemi kanserin bulunduğu bölge ve dudağın ne kadarını tuttuğuna göre belirlenir.
Radyasyon tedavisi, dudak kanserlerinde gerekli olduğunda birçok şekilde kullanılabilir. Bazı hastalar cerrahi ve radyoterapi kombinasyonuna veya kemoterapi radyoterapi kombinasyonuna ihtiyaç duyabilir. Kemoterapi kanseri tedavi etmek için anti-kanser ilaçların kullanılmasıdır. Bu ilaçlar kan dolaşımına girerek vücuda yayılmış kanserler ulaşır.
Takip
Tedaviyi tamamladıktan sonra tüm takip randevularınıza gitmek çok önemlidir. Bu takip muayeneleri sırasında doktorlarınız olması muhtemel sorunlar hakkında sorular soracaktır ve sizi inceleyecektir. Doktorunuz ayrıca laboratuvar testleri veya görüntüleme testleri de isteyebilir.
 Kan kalpten boynumuzun iki yanında yer alan iki büyük damar aracılığı ile beyine taşınır. İnme kalp krizi gibi oluşur. Kan akımı kesildiği zaman oksijen ve besleyici maddeler beyine ulaşamaz. Bu durum beyin dokusunda hasara yol açar ve inme olarak adlandırılır. İnme yerine nedene bağlı olarak serebral kanama(beyin kanaması),serebral tromboz(beyin damarlarında tıkanıklık) kullanılabilmektedir.
Kan kalpten boynumuzun iki yanında yer alan iki büyük damar aracılığı ile beyine taşınır. İnme kalp krizi gibi oluşur. Kan akımı kesildiği zaman oksijen ve besleyici maddeler beyine ulaşamaz. Bu durum beyin dokusunda hasara yol açar ve inme olarak adlandırılır. İnme yerine nedene bağlı olarak serebral kanama(beyin kanaması),serebral tromboz(beyin damarlarında tıkanıklık) kullanılabilmektedir.
İnme Belirtileri: Genellikle ani gelişen yüz, kol, bacak veya sıklıkla vücudun bir yarısında kuvvet kaybı olur. Bunların dışında aynı bölgelerde uyuşma, bayılma, bilinç bulanıklığı, konuşmada veya konuşulanları anlamada güçlük, sebebi bilinmeyen şiddetli baş ağrısı, baş dönmesi, dengeyi sağlayamamak, bir gözde veya her iki gözde görme kaybı, bilincin tamamen kaybı görülebilir. İnme bulguları olayın beynin hangi bölgesini etkilediğine ve şiddetine bağlıdır. Ani ölüme yol açabilir.
Bu bulgular hafif şiddette ve herhangi bir tedavi almadan düzeliyorsa geçici iskemik atak olarak adlandırılır. Geçici iskemik ataklar inmenin habercisi olabilir. Geçici iskemik atak olmadan inme gelişebilir.İnme bulguları olduğu zaman çok şiddetli olmasa dahi en kısa sürede hastaneye gidilmelidir.
Kalp Krizi ve İnmenin Engellenmesi: Kalp krizi geçiren kişilerin üçte ikisi hastaneye ulaşamadan hayatlarını kaybetmektedir. İnme hastaları ise modern ve ileri tedavi olanaklarına ulaşsa bile yüzde altmışı ölmekte veya sakat kalmaktadır. Bu nedenle belirtileri bilmek ve hızlı hareket etmek çok önemlidir. Önlemek her zaman tedavi etmekten daha iyidir. Birçok kalp krizi ve inme önlenebilir.
Kalp Krizi ve İnme Riskini Azaltmak İçin;
- Tütün ve alkol kullanımından vazgeçilmelidir.
- Sigara dumanına maruz kalınmamalıdır.
- Günde en ez 30 dakika fiziksel aktivite yapılmalıdır.(ev, bahçe işi, yürüyüş gibi)
- Diyette yağ, şeker ve tuz azaltılmalıdır.
- Günde 5 öğün sebze ve meyve tüketilmelidir.
 Oral kavite olarak isimlendirilen bölge; dudakların ve yanakların iç kısmını, dişleri, diş etlerini, dilin 2/3 ön kısmını, dilin altındaki ağız tabanını ve ağzın kemik çatısını içerir.
Oral kavite olarak isimlendirilen bölge; dudakların ve yanakların iç kısmını, dişleri, diş etlerini, dilin 2/3 ön kısmını, dilin altındaki ağız tabanını ve ağzın kemik çatısını içerir.
Bu kanserler erkeklerde kadınlara oranla iki kattan daha fazla görülürler. En sık dil, diş eti ve ağız tabanında görülürler. Ortalama 50'li yaşlarda ortaya çıkarlar.
Risk Faktörleri
- Tütün ve alkol kullanımı, ağız kanserleri için en güçlü 2 risk faktörüdür.
- Bunlar dışında HPV enfeksiyonu, cinsiyet,
- Ultraviyole ışınlar, kötü diyet, düşük immün sistem, genetik sendromlar ve kötü ağız hijyeni bazı risk faktörleridir.
- Risk faktörlerinden kaçınarak büyük ölçüde oral kavite kanserlerinden korunuruz.
Erken Teşhisi Mümkün müdür
Dudak kanserleri için rutin bir tarama testi veya planı yoktur. Yine de, bu alanlardaki birçok kanser doktor, diş hekimi veya kendi kendine muayene ile erken bulunabilir. Özellikle de bu kanserler için daha yüksek risk altındaysanız, riskli bölgeden biyopsi alınması ile tanı konur.
Belirti
- Ağızda uzun süredir iyileşmeyen yaralar.
- Ağız içinde yumru veya şişlik.
- Ağız içinde beyaz veya kırmızı yamalar.
- Kilo kaybı.
- Çene ve dil hareketlerinde bozukluk.
- Diş kaybı.
- Kötü ağız kokusu
- Çiğneme veya yutma zorluğu.
Bu durumlardan herhangi birinin 2 haftadan fazla sürmesi durumunda bir doktor veya diş hekimine başvurmak çok önemlidir.
Tedavi
Kanserin nerede olduğuna bağlı olarak, kanseri ortadan kaldırmak için farklı tedavi yöntemleri uygulanabilir. Cerrahi genellikle bu kanserler için kullanılan ilk tedavidir. Sıklıkla erken evre kanserler, küçük ve yayılmamış olanlar için cerrahi uygulanır.
Radyoterapi kanser hücrelerini yok etmek veya büyüme hızını yavaşlatmak için yüksek enerjili x-ışınları veya parçacıkları kullanır. Radyasyon tedavisi, oral kavite kanserlerinde birçok şekilde kullanılabilir. Bazı hastalar cerrahi ve radyoterapi kombinasyonuna veya kemoterapi radyoterapi kombinasyonuna ihtiyaç duyabilir. Kemoterapi kanseri tedavi etmek için anti-kanser ilaçların kullanılmasıdır. Bu ilaçlar kan dolaşımına girerek vücuda yayılmış kanserler ulaşır.
Takip
Tedaviyi tamamladıktan sonra tüm takip randevularınıza gitmek çok önemlidir, doktorunuz olması muhtemel sorunlar hakkında sorular soracaktır ve sizi muayene edecektir. Doktorunuz ayrıca laboratuar testleri veya görüntüleme testleri de isteyebilir.
 Çocuklarda Kronik Böbrek Hastalığı Nedir?
Çocuklarda Kronik Böbrek Hastalığı Nedir?
Çocukluk çağında şiddetli ve uzun süren, iyi tedavi edilmeyen ya da tekrarlayan doğumsal veya kazanılmış böbrek ve idrar yolu hastalıklarına bağlı olarak böbrekte meydana gelen hasar sonucu böbreğin görevlerini yeterince yapamamasıdır.
Çocuklarda Kronik Böbrek Hastalığı Nedenleri Nelerdir?
- Doğuştan olan hastalıklar (her iki böbreğinde gelişememesi, polikistik böbrek, idrar yollarındaki darlıklar ve neden olduğu genişlemeler, kalıtsal geçişli hastalıklar vb.),
- İdrarın, idrar kesinden böbreğe kaçışı,
- Çocukluk çağı mikrobik olmayan böbrek hastalıkları “nefrit”ler,
- Tekrarlayan ateşli idrar yolu enfeksiyonları,
- Böbrek ve idrar yolu taşları,
- İdrar kesesinin dolmasını ve boşalmasını bozan hastalıklardır.
Çocuklarda Kronik Böbrek Hastalığının Belirtileri Nelerdir?
- Böğür (yan) ağrısı,
- Bulantı, kusma, halsizlik ve iştahsızlık,
- Karın ağrısı, idrar yaparken yanma,
- Sık ateşlenme,
- Sık sık veya çok uzun aralarla idrara çıkma,
- Kanama nedeniyle idrarın kırmızı-kahverengi olması,
- Göz kapaklarında, yüzde ve bacaklarda şişlik,
- Yüksek tansiyona bağlı baş ağrısı,
- İdrar kaçırma, tuvalate yetişememe,
- İdrar tutmak için bacaklarını sıkıştırma,
- Kesik kesik idrar yapma,
- Böbrek taşlarının düşmesi sonucu ağrı ve kanama,
- Solukluk,
- Büyüme geriliği, büyümede duraklama,
- Çocuklarda hızla ilerleyen böbrek yetersizliğinde idrar miktarı başlangıçta hızla azalır,
- Uzun süreli ve sinsi ilerleyen böbrek yetersizliklerinde ise ilk yıllarda idrar miktarı boldur, ilerleyen dönemde ise azalır.
- Altta yatan hastalıklara bağlı olarak farklı belirtilerin birkaçı bir arada olabilir.
Çocuklarda Kronik Böbrek Hastalığının Tedavisi Nasıldır?
Şikayetler erken dönemde ciddiye alınmalı ve böbrek hasarını önlemek, en azından azaltmak için erken dönemde tedaviye başlanmalıdır.
- Yeterli ve dengeli beslenme,
- Büyüme ve gelişmenin sürdürülmesine yönelik tedaviler
- İlaçlarla destek tedavileri
- Diyaliz,
- Böbrek nakli yapılmaktadır.
Çocuklarda Böbrek Hastalığından Korunma Yöntemleri Nelerdir?
Sık idrar yolu enfeksiyonu geçiren çocuklarda;
- Hijyen kurallarına dikkat etmek,
- Sağlıklı beslenme ve yeterli miktarda su tüketme alışkanlığı edinmek,
- Altta yatan hastalıklarla ilgili tedavi önerilerini dikkate almak,
- Gereksiz ilaç kullanımından sakınmak gerekir.
 Larinkste yani gırtlakta başlayan kanserler, laringeal kanserler olarak adlandırılır. Hipofarinkste yani yutakta başlayan kanserler hipofaringeal kanserler olarak adlandırılır. Her iki tipte kanser de yapıların yakınlığı nedeniyle birbirine çok yakındır.
Larinkste yani gırtlakta başlayan kanserler, laringeal kanserler olarak adlandırılır. Hipofarinkste yani yutakta başlayan kanserler hipofaringeal kanserler olarak adlandırılır. Her iki tipte kanser de yapıların yakınlığı nedeniyle birbirine çok yakındır.
Skuamöz hücreli karsinom larinks veya hipofarinkste bulunan hemen hemen tüm kanserler, epitel denen yüzey tabakada bulunan , skuamöz hücreler olarak adlandırılan ince, düz hücrelerden gelişir. Bu hücre tabakasında başlayan kansere skuamöz hücreli karsinom veya skuamöz hücre kanseri denir.
Larinks ve hipofarenksin çoğu skuamöz hücre kanseri, displazi adı verilen bir kanser öncesi lezyonla başlar. Bir mikroskop altında görüldüğü zaman, bu hücreler anormal görünürler fakat kanser hücrelerine benzemezler. Çoğu zaman, displazi kansere dönüşmez. Özellikle altta yatan neden (sigara gibi) durdurulursa, genellikle herhangi bir tedavi olmaksızın geriler.
Larenks ve hipofarenks kanserlerinin çoğu, kanser öncesi ses tellerinde olmadıkça şikayete neden olmadığından daha ileri evrelerde saptanmaktadır. Bazen displazi karsinomaya ilerler. CIS yani karsinoma in-situ, en erken kanser şeklidir. Bu erken kanserlerin çoğu tedavi edilebilir, ancak CIS tedavi edilmezse, yakın dokuları tahrip edecek ve vücudun diğer bölgelerine yayılacak olan invaziv bir skuamöz hücre kanserine dönüşebilir.
Diğer kanserler; diğer nadir kanser türleri de larinks veya hipofarinkste başlayabilir.
Minör tükürük bezi kanserleri: Larinks ve hipofarenksin bazı kısımları, örtücü tabakalarının altında minör tükürük bezleri olarak adlandırılan küçük bezlere sahiptir. Bu bezler, bölgeyi yağlamak ve nemlendirmek için mukus ve tükürük yapar. Kanser nadiren bu bezlerin hücrelerinde gelişir.
Sarkomlar: Larinks ve hipofarinksin şekli bağ doku ve kıkırdak çerçevesine dayanır. Kondrosarkomlar veya sinovyal sarkomlar gibi kanserler larinks veya hipofarinksin bağ dokularından gelişebilir, ancak bu oldukça nadirdir.
Melanomlar: Bu kanserler genellikle deride başlar, ancak nadiren larenks veya hipofarinkste olduğu gibi vücudun iç (mukozal) yüzeylerinde başlayabilirler.
Risk Faktörleri
- Tütün ve alkol kullanımı
- Yetersiz beslenme
- Human papillomavirus enfeksiyonu
- Genetik sendromlar(Fanconi anemisi gibi)
- İşyeri riskleri
- Cinsiyet
- Yaş
- Irk
- Gastroözefageal reflü hastalığı
Belirtileri
Ses kısıklığı veya ses değişiklikleri Diğer belirtiler;
- Geçmeyen boğaz ağrısı
- Sürekli öksürük
- Yutkunmakla ağrı
- Yutma problemi
- Kulak ağrısı
- Solunum problemi
- Kilo kaybı
- Boynunda bir yumru veya kitle (kanserin yakınlardaki lenf düğümlerine yayılması nedeniyle)
Belirgin bir nedeni olmadan iki haftadan uzun süren ses kısıklığı durumunda muayene için başvurulması önerilir.
Tedavi
Kanserin aşamasına ve genel sağlığınıza bağlı olarak, farklı tedavi seçenekleri tek başına veya kombinasyon halinde kullanılabilir. Tedavi planınızı oluştururken, göz önünde bulundurulması gereken en önemli faktörler, kanserin yeri ve aşamasıdır. Kanser bakım ekibiniz genel sağlığınızı ve kişisel tercihlerinizi de dikkate alacaktır. Tedavilerin ana odak noktası, eğer mümkünse larinksinizi ve sesinizi kurtarmaya çalışmaktır. Çoğu uzman, başka seçenek yoksa, larinksi tamamen ortadan kaldıracak ameliyatları önermez
- Ameliyat
- Kemoterapi
- Radyoterapi
 Kronik Böbrek Hastalığı Nedir?
Kronik Böbrek Hastalığı Nedir?
Kronik böbrek hastalığı, böbrek işlevinin yıllar süren uzun bir dönem ilerleyici kaybı ile karakterizedir. Böbrek işlevinin kaybı kritik bir düzeye ulaştığında böbrek yetmezliği gelişir ve vücudun tüm organlarını etkileyen ciddi sorunlar ortaya çıkar.
Dünyada her 10 kişiden birinde böbrek hastalığı bulunmaktadır. Ülkemizde durum daha da kötüdür. Türkiye’de her 6-7 erişkinden birinde çeşitli evrelerde kronik böbrek hastalığı bulunmaktadır.
Kronik Böbrek Hastalığının Tansı Zor Mudur?
Kronik böbrek hastalığının tanısı oldukça kolay ve ucuzdur. Kanda kreatinin ve idrarda protein ölçümü tanının büyük oranda konulmasını sağlar.
Böbrekleriniz Risk Altında Mı?
- Şeker hastalığınız var mı?
- Kan basıncınız yüksek mi?
- Kalp hastası mısınız?
- Ailenizde böbrek hastası var mı?
- Kilonuz fazla mı?
- Sigara içiyor musunuz?
- Yaşınız 50’den büyük mü?
- Uzun süredir ağrı kesici kullanıyor musunuz?
Yukarıdaki sorulardan en az birine yanıtınız Evet ise kronik böbrek hastalığı için risk altındasınız? Böbreklerinizi kontrol ettirmek için doktora başvurunuz.
Kronik Böbrek Hastalığı Tedavi Edilebilir Mi?
Kronik böbrek hastalığı erken dönemde saptanır ve uygun şekilde tedavi edilirse ilerlemesi engellenebilir veya yavaşlatılabilir ve yüksek ölüm riski azaltılabilir. Hastalığın tedavisi diyet ve bazı ilaçlardan oluşur. Tedaviye ne kadar erken başlanırsa yararı o kadar fazla olur.
Kronik Böbrek Hastalığından Korunmak Mümkün Mü?
EVET. Kronik böbrek hastalığından korunmak için 8 ALTIN KURAL:
- Düzenli egzersiz yapın
- Sağlıklı beslenin ve vücut ağırlığınızı koruyun
- Tuzu azaltın
- Yeterli sıvı alın
- Sigara içmeyin
- Ağrı kesici ilaçlardan kaçının
- Kan basıncınızı ve kan şekerinizi dümenli olarak ölçtürün
- Risk grubunda iseniz böbreklerinizi düzenli olarak kontrol ettirin
Kronik Böbrek Hastalığının Sonuçları Nelerdir?
Kronik böbrek hastalığı sıklıkla sessiz seyreder ve sinsi bir şekilde ilerler, özellikle erken evrelerde belirti vermeyebilir.
Teşhis edilemeyen kronik böbrek hastalığı iki önemli sonuca yol açar:
- Böbrek işlevinin ilerleyici kaybı sonucu son dönem böbrek yetmezliği gelişmesi,
- Kalp-damar hastalıklarına bağlı erken ölüm riski.
Kemoterapi, kanser hücrelerini yok etmek veya bu hücrelerin büyümesini kontrol altına almak için antikanser ilaçlar kullanılarak yapılan tedavidir. Kanser tedavisinde tek başına veya cerrahi ve radyoterapi ile birlikte uygulanabilir.
Kanser tedavisinde kemoterapinin amacı hastalığın tipine ve yaygınlığına göre değişmektedir. Kemoterapi uygulamadaki amaçlar:
- Hastalığı tedavi etmek
- Kanser hücrelerinin çoğalmasını önleyip, yayılmasını yavaşlatarak hastalığın kontrol altına alınmasını sağlamak
- Hastalığa bağlı şikayet ve belirtileri ortadan kaldırarak kişinin yaşam kalitesini artırmak
- Cerrahi veya radyoterapi sonrası uygulandığında hastalık nüksünü azaltmak
- Cerrahi veya radyoterapi öncesi uygulanarak yapılacak lokal tedavileri kolaylaştırmak
Kemoterapi İlaçları Nasıl Etki Eder?
Vücuttaki normal ve sağlıklı hücrelerin gelişim ve ölüm süreci bir düzen ve kontrol içinde yürür. Oysa kanser hücrelerinin büyümesi ve ölümü bu kontrol sürecinden çıkmıştır ve bu hücreler kontrolsüz bir şeklide büyüyüp çoğalmaya başlar. Kemoterapi ilaçlarının hemen hepsi kan yolu ile vücuda dağılarak kontrolsüz çoğalan hücrelere ulaşarak bu hücreleri öldürür veya kontrolsüz büyümesine engel olur. Kemoterapi ilaçları bir taraftan bu kötü hücreleri yok ederken diğer taraftan vücuttaki normal hücreler üzerine de etki etmektedir. Bu da vücutta kemoterapiye bağlı bir takım yan etkiler ile kendini gösterir. Ancak mevcut ilaçların normal hücreler üzerine olan istenmeyen bu etkileri geçicidir.
Kemoterapi Nasıl ve Nerede Verilir?
Kemoterapi ilaçlarının vücuttaki uygulama şekli farklı yollarla olabilir. Halen tedavi uygulamada dört farklı yol kullanılmaktadır:

- Ağız yoluyla (oral). İlaçlar hap, kapsül veya solüsyon tarzında ağızdan alınabilir.
- Damar yoluyla (intravenöz). Kemoterapi ilaçlarının en sık uygulandığı yöntemdir. İlaçlar seruma katılarak veya doğrudan enjektör ile damar içine verilerek yapılan uygulamadır. Genelde kol ve el üstündeki damarlar bu işlem için kullanılır. Damardan tedavi uygulamalarında bazen port, kateter ve pompa gibi farklı aletler de kullanılabilmektedir.
- Enjeksiyon yoluyla. İlaçlar bazen kas içine (intramusküler) veya cilt altına (subkutan) direkt enjeksiyon yolu ile verilebilir. Diğer bir enjeksiyon yöntemi de ilacın direk tümör dokusu içerisine uygulanmasıdır (intralezyoner).
- Haricen cilt üstüne (topikal). İlacın direkt dışardan cilt üzerine uygulanmasıdır.
Kemoterapi ilaçları evde, hastahane ortamında veya özel merkezlerde uygulanabilir. Tedavinin nerede uygulanacağına ilacın veriliş şekline; hastanın genel durumuna, hastanın ve doktorunun tercihlerine göre karar verilir. Hastanede yapılacak uygulama yatarak veya ayaktan kemoterapi ünitelerinde yapılabilir.
Kemoterapi Günlük Yaşantıyı Nasıl Etkiler ve Hasta Ne Hisseder?
Kemoterapi alırken hastalarda tedaviye bağlı hoş olmayan çeşitli yan etkiler gelişse de birçok hasta günlük yaşantısında ciddi kısıtlamalar yapmadan hayatını devam ettirmektedir. Genelde bu yan etkilerin şiddeti alınan ilaçların çeşidine ve yoğunluğuna göre değişmektedir. Hastanın genel durumu, hastalığının yaygınlığı ve hastalığın yol açtığı belirtiler de bu süreci etkileyebilmektedir. Kemoterapi tedavisi alırken birçok hasta çalışma hayatlarına devam edebilmektedir, ancak bazen tedavi sonrası yorgunluk ve benzeri semptomlar çok olursa hasta bu dönemi akitvitelerinde kısıtlamaya giderek istirahatle geçirebilir. Her ne kadar tedaviye bağlı bir takım şikayetler olsa bile bu hastaların kendilerini toplumdan izole etmelerini ve günlük yaşamlarında ciddi değişiklikler yapmasını gerektirmez.
Kemoterapi Alırken Hasta Ağrı Hisseder mi?
Kemoterapi ilacı verilirken hasta ağrı hissetmez. Ancak bazen kemoterapi ilacı iğnenin takılı olduğu bölgeden damar dışına sızabilir. Bu da ilacın takılı olduğu bölgede ağrı, kızarıklık, yanma ve şişlik gibi şikayetlere sebep olabilir. Böyle bir durumda hemen tedavi uygulayan hemşireye haber verilip damar yolunun yerinde olup olmadığından emin olana kadar kemoterapi uygulaması durdurulmalıdır, aksi takdirde ilacın damar dışına kaçışı o bölgede ciddi doku hasarına sebep olabilir.
Kemoterapinin Olası Yan Etkileri Nelerdir?
Kemoterapi bir yandan vücuttaki kanserli hücreleri yok etmeye çalışırken diğer yandan normal hücrelere etki ederek yan etkilerin çıkmasına sebep olur. Kemorapiye bağlı olası yan etkiler ve bu yan etkilerin şiddeti, alınan ilaçlara ve kişisel duyarlılıklara göre değişmektedir. Kemoterapi ilaçlarından en çok etkilenen normal hücreler vücutta en hızlı çoğalan hücrelerdir. Hızlı çoğalma yeteneğine sahip bu hücrelerin başında saç, kemik iliğinde gelişim gösteren kan hücreleri, sindirim sistemindeki hücreler gelir. Bu nedenle ilaçların en fazla istenmeyen etkileri bu sistemler üzerinde görülür. Buna rağmen bu hücreler hızlı çoğalma ve yenilenme özelliği sebebi ile kısa sürede çoğalarak kemoterapinin bu olumsuz etkilerini ortadan kaldırırlar.
Kemoterapiye Bağlı En Sık Karşılaşılan Olası Yan Etkiler:
- Halsizlik: Tedavi sonrası en sık karşılaşılan yan etkilerin başında gelir. Halsizlik kansızlık (anemi) veya hastanın tükenmişlik duygusu gibi çok çeşitli sebeplere bağlı olabilir. Eğer sebep kansızlık ise kan transfüzyonu ile halsizlik ortadan kaldırılabilir, psikolojik sebeplere bağlı halsizlikte ise bu konuda uzman birinden yardım alınabilir.
- Bulantı ve Kusma: Tedavi öncesi hastaların en çok endişe ettiği konuların başında gelir. Kemoterapiye bağlı bulantı ve kusma tedaviden hemen sonra ortaya çıkabileceği gibi tedavi bitiminden birkaç gün sonra da ortaya çıkabilir. Bazen de hastalarda tedaviye başlamadan beklenti bulantısı denilen bulantı görülebilir. Bulantı ve kusma şikayeti, günümüzde yeni geliştirilen ilaçlar sayesinde önüne geçilebilecek veya en aza indirilebilecek bir durumdur.
- Saç Dökülmesi: Bazı kemoterapi ilaçları geçici olarak saç dökülmesi yapabilir. Saç dökülmesinin derecesi alınan ilacın cinsine ve dozuna göre değişmektedir. Genelde saç dökülmesi tedavi başladıktan 2-3 hafta sonra ortaya çıkar. Bu geçici bir süreçtir, tedavi tamalandıktan 3-4 hafta sonra saçlar tekrar çıkmaya başlayacaktır.
- Kan Değerlerinin Düşmesi: Kemoterapi alırken vücutta hem kırmızı kan hücreleri, hem beyaz kan hücreleri, hem de trombositlerde düşme görülebilir. Bunun sebebi ilaçların kemik iliğinde kan yapımını baskılamasıdır. Kırmızı kan hücreleri oksijen taşıyan hücrelerdir ve eksikliğinde; halsizlik, çabuk yorulma, çarpıntı gibi belirtiler ortaya çıkar. Beyaz kan hücreleri vücudun mikroplara karşı savunmasında görev yapar ve sayısı azaldığı zaman kişi çok kolay enfeksiyon kapabilir. Trombositler ise kanın pıhtılaşmasından sorumludurlar. Sayıca azalmalarında vücutta kolay morarmalar, kolay burun ve diş eti kanamaları gibi kanamalar görülebilir.
- Ağız Yaraları: Kemoterapi ilaçları bazen ağız içinde iltihabi yaralara sebep olabilir. Hastaların ağız hijyenine dikkat etmeleri, çok sıcak veya çok soğuk içeceklerden kaçınmaları, dudaklarını kremlerle nemlendirmeleri ağız yaralarının en aza inmesini sağlayacaktır. Ayrıca ağız içi yaralarda takip eden doktordan da ilave tedaviler noktasında görüş alınabilir.
- İshal ve Kabızlık: Kullanılan kemoterapi ilacının cinsine bağlı olarak hastalarda ishal veya kabızlık görülebilir. Bu şikayetler diyet ve çeşitli basit ilaç tedavileri ile ortadan kaldırılabilir. Ancak bazen ishal beklenenden çok daha şiddetli olup damar yolundan sıvı desteği almak gerekebilir. Böyle bir durumda takip eden doktor haberdar edilmelidir.
- Cilt ve Tırnak Değişiklikleri: Bazı kemoterapi ilaçları cilt renginde koyulaşma, soyulma, kızarıklık veya kuruluk gibi belirtilere, tırnaklarda koyulaşma ve kolay kırılmalara sebep olabilir. Bu durumda kolonya ve alkol gibi irritan maddelerden uzak durulmalıdır. Ilık su ile pansuman yapılabilir ve basit nemlendiriciler kullanılabilir. Bu şikayetler genelde ciddi boyutlarda değildir ve zamanla düzelir, ancak eğer mevcut belirtiler şiddetli ise mutlaka takip eden doktor haberdar edilmelidir.
Kemoterapi Alırken Hasta Nelere Dikkat Etmelidir?
Daha öncede bahsedildiği gibi kemoterapinin istenmeyen bazı yan etkileri olabilmektedir. Bu nedenle aktif tedavi almakta olan hastaların günlük yaşantılarını fazla etkilememekle birlikte dikkat etmeleri gereken bazı önemli noktalar ve uymaları gereken bazı kurallar vardır. Bu hususlardan bazıları:
- Derece kullanmayı öğrenmelidir. Çünkü yüksek ateş ile birlikte beyaz küre sayısının düşmesi halinde acil tedavi gerekliliği vardır. Ateşi yükselen her hasta mutlaka bir sağlık kuruluşuna başvurmalıdır.
- Enfeksiyonu olan bireylerden uzak durulmalıdır. Ayrıca çevresindekilerle sarılma, öpüşme gibi yakın temastan kaçınmalıdır.
- Havasız, tozlu, sigara dumanı olan ortamlardan uzak durmalı, odasını sık sık havalandırmalıdır. Sigara kullanıyorsa azaltmalı ve bırakamaya çalışmalıdır.
- Meyve ve sebzeleri iyice yıkamalı, sütü pastörize veya iyice kaynatıp içmelidir.
- Doktoru tarafından sıvı kısıtlaması önerilmediği sürece bol sıvı almalı, özellikle yaz aylarında aldığı sıvı miktarını arttırmalıdır.
- İştahsızlık ve bulantı nedeni ile yemek yemede zorlanıyorsa az az ve sık sık yemeye çalışmalıdır.
- Mümkünse dışarıda, özellikle temizliğinden emin olmadığı yerlerde yemek yememelidir.
- Gerek ağız gerekse vücut temizliğine özen göstermeli, tırnaklarını derin kesmemeli, traş olurken jilet kullanmamalıdır.
- Tedavi alırken ve sonrasında kontrollerini aksatmamalı ve özellikle yaşadığı kemoterapi yan etkileri konusunda doktorunu bilgilendirmelidir.
- Kemoterapi alırken gerek diş çekimi, gerekse önerilen diğer tedaviler noktasında mutlaka takip eden doktorundan görüş almalıdır.
 Yüksek tansiyon en sık görülen kronik hastalıklardan biridir ve küresel bir halk sağlığı sorunudur. Yüksek tansiyon kalp hastalıkları, inme, böbrek hastalığı, erken ölüm ve yetiyitimi gibi durumlarla ilişkilidir.
Yüksek tansiyon en sık görülen kronik hastalıklardan biridir ve küresel bir halk sağlığı sorunudur. Yüksek tansiyon kalp hastalıkları, inme, böbrek hastalığı, erken ölüm ve yetiyitimi gibi durumlarla ilişkilidir.
Dünyada on kişiden yaklaşık 3’ünün tansiyonunun yüksek olduğu bilinmektedir.Hastaların %50’si durumlarından tamamen habersizdir. Haberdar olanların bir kısmı ise herhangi bir şey yapmamaktadırlar.
Yüksek tansiyon önlenebilir ve tedavi edilebilir bir hastalık olup mutlaka hekim tarafından takip edilmelidir.
Yüksek tansiyon, uzun süre belirti vermeden böbrek, beyin, kalp ve damar sistemine hasar vermesi nedeniyle “sessiz düşman” olarak da anılmaktadır. Kan basıncının yüksek olduğunun belirlenebilmesi için belli aralıklarla ölçtürülmesi gereklidir. En belirgin yüksek tansiyon belirtileri;
- Halsizlik, yorgunluk,
- Nefes darlığı, çarpıntı, göğüs ağrısı
- Burun kanaması,
- Görmede bozukluk
- Kulaklarda çınlama,
- Yürüme ve merdiven çıkmada zorlanma,
- Bazen çok sık idrara çıkma,
- Gece uykudan uyanıp idrar yapma
- Bacaklarda şişlik olabilir.
Yüksek tansiyonu olan bireylerde ilaç tedavisinin uygulanması kan basıncı kontrolü için tek başına yeterli olmamakta, başarılı bir sonuç için mutlaka sağlıklı yaşam davranışlarının geliştirmesi gerekmektedir. Yüksek tansiyonlu bireyler;
- Sağlıklı beslenmeli,
- Fazla kilolu/ obez ise kilo vermeli,
- Fizik aktiviteleri düzenli yapmalı
- Tuz kullanımını azaltmalı,
- Düzenli muayene ve tetkiklerle hastalığın takibine önem vermeli,
- İlaçlarını önerilen dozda ve sürede, aksatmadan kullanmalı
- Tansiyon düzenli izlemeli/ izlenmesini sağlamalıdır.
- Yılda en az bir kez tansiyon ölçtürülmelidir.
Bugün için kanser tedavisinde etkili olan ana yöntemler; cerrahi, kemoterapi, ve radyasyon tedavisidir. 
Radyasyon tedavisi kanserli hastalara, Wilhelm Conrad Röntgen'in 1895’de X ışınını keşfinden hemen sonra uygulanmaya başlamıştır. Günümüze dek fizik ve bilgisayar teknolojisindeki gelişmelere paralel olarak gelişmiş ve son yıllarda modern radyasyon tedavi yöntemleri geliştirilmiştir. Ülkemizdeki radyasyon tedavi birimleri de bu teknolojik gelişmelere paralel olarak kendilerini ve tedavi ünitelerini geliştirmiş ve geliştirmektedir.
Radyasyon tedavisi, Radyasyon Onkolojisi Kliniklerinde kanserli hastalarda tek yöntem olarak uygulanabildiği gibi, cerrahi ve kemoterapi ile beraber aynı anda ya da ardışık olarak uygulanabilir. Tüm kanserli hastaların %52’sine tedavinin bir aşamasında radyasyon tedavisi uygulanmaktadır.
Radyasyon tedavisi veya daha bilinen adıyla radyoterapi, hastanın Radyasyon Onkolojisi uzmanı tarafından değerlendirilmesi ve uygulanmasına karar verilmesiyle başlar. Simulasyon işlemi sonrası radyasyon konusunda yetişmiş Fizik mühendislerinin de katılımıyla planlama ve fizik hesapları yapılır. Uygulama uzman doktor ve fizik mühendislerinin kontrol ve gözetiminde radyasyon teknikerleri tarafından yapılır.
Radyoterapide iyonizan radyasyon kullanılır. Amacı kanserli hücreleri yok etmek ve tümörü küçültmek olarak özetlenebilir. Radyasyondan etkilenebilecek normal dokuların minimum düzeyde olmasını sağlamak, planlamanın temel amaçlarından biridir.
Radyoterapi sık olarak eksternal (harici) ve internal (dahili) olarak uygulanabilmektedir. Bazı hastalıklarda nadir olarak sistemik radyasyon da uygulanabilir. Harici radyoterapi en sık kullanılan radyoterapi şekli olup, hastalıklı bölgeye radyasyon ışın kaynağı bir makine yardımıyla dışarıdan verilmektedir. İnternal radyoterapide radyoaktif madde vücuda belli bir süre için yerleştirilerek uygulanmaktadır. Sistemik radyasyon tedavisinde de radyoaktif madde hastaya damardan ya da ağızdan hap şeklinde verilmektedir. İnternal tedavi ve sistemik radyasyon tedavisi için belli bir süre hastanede yatmak gerekebilmektedir.
Radyoterapi Uygulanacak Hasta için Kısa Rehber
İlk kez radyasyon tedavisi alacak hastalar için biraz heyecanlı ve sıkıntılı olmaları normaldir. Radyasyon Onkolojisi uzman doktorunuzla tedavi öncesi ayrıntılı konuşmanız, heyecanınızın ve sıkıntınızın azalmasına yardımcı olacaktır. Doktorunuz size tedavi hakkında bilgiler verecek, sorularınızı yanıtlayacaktır.
İlk uygulama simülasyon denilen ve radyoterapi verilecek bölgeyi belirlemek için yapılan işlemdir. Bu işlem için simülatör denilen röntgen cihazı olarak da kullanılan bir makine, ya da 3 boyutlu planlama yapılacak ise bilgisayarlı tomografi (BT) simülatör denilen cihazlar kullanılır. Bu tetkikler için ne zaman ve nasıl geleceğiniz size önceden bildirilecektir.
Daha sonra size hangi makinede ne zaman tedaviye alınacağınız söylenecektir. Simülasyon sonrası ile tedavinizin başlaması için geçen süre içinde, fizik planlama, fizik hesaplar, alan içi korumalar var ise bunların tedavi alanınıza uygun özel karışım dökümlerle blokların yapılması yer alır. Radyoterapi planlaması çoğu kez tedavi alanı küçültmek için tedavi süresince birkaç kez yapılabilir.
Radyasyon tedavisi için ilk uygulama, uzman doktorunuz ve fizik mühendisi denetimi ve gözetiminde radyoterapi teknikerleri ile beraber yapılır, sonraki günler tedaviniz aynı şekilde radyoterapi teknikerleri tarafından devam ettirilir. Radyasyon tedavisi süresince belirli periyotlarla doktorunuza kontrol muayenesi olacaksınız. Tedavi işlemi, alan sayısına bağlı olarak çoğu zaman 10-15 dakika içinde tamamlanır, tüm tedavi zamanını size doktorunuz söyleyecektir. Bu süre genellikle 2 ile 6 hafta içinde değişmektedir. Bazen daha kısa ya da daha uzun olabilir. Harici radyoterapi uygulaması genellikle haftanın 5 günü uygulanır. İki gün normal dokuların kendini yenilemesi için uygulama yapılmamaktadır. 
Harici uygulanan radyoterapi sizde herhangi bir ağrı oluşturmaz, tedavi süresince hareketsiz durmanız gerekmektedir. Etrafınıza ışın verme gibi bir kaygınız olmasın, ışın almanız hamilelerle ya da küçük çocuklarla beraber olmanızı engellemez, normal yaşamınızı devam ettirebilirsiniz.
Radyasyon tedavisi süresince, yan etkiler görülebilir. En sık rastlanılan yan etki halsizlik ve iştahsızlıktır. Tedavi alanınıza göre değişik yan etkiler görülebilir, bunların çoğu geçicidir, doktorunuz size bu konuda yardımcı olacaktır.
Radyoterapi, ışın verilen alan içindeki bölgede (cildinizde) renk değişikliğine yol açacaktır. Bu bölge hastadan hastaya değişmekle birlikte radyoterapi ilerledikçe daha hassaslaşır. Bu bölgenin tahriş edilmemesi gerekir, bunun için giysilerinizin yumuşak olması ve tıraş, keseleme, ovma gibi tahriş edici uygulamalardan sakınmanız gerekir.
Tedavi süresince dikkat etmeniz gereken diğer bir konu ise beslenmenizdir. Tedaviden maksimum düzeyde yararlanmanız için dengeli ve yeterli beslenip, kilonuzu korumalısınız. Bu konuda doktorunuzun önerilerini dikkate alınız. Radyoterapi tedavisi tamamlandıktan sonra doktorunuz uygulanan tedavi ve tedavinizin devamı konusunda size ayrıntılı bilgi verecek ve gerekiyorsa kontrole çağıracaktır. Genellikle tedavinin cevabını değerlendirmek ve olası yan etkileri görmek amacıyla hastalar radyoterapi sonrasında da kontrollere çağrılır, ilk kontrol genellikle 1-2 ay sonra, daha sonraki kontroller ise 3 ayda bir şeklindedir.
 Behçet hastalığı, dermatoloji profesörü Hulusi Behçet (1889-1948) tarafından 1937 yılında üç hastada oral ülser, genital ülser ve üveit birlikteliği ile tanımlanmıştır (1). Son 30 yılda Behçet hastalığı ile ilgili bilgilerimiz hızla artmıştır. Hastalığın semptomları tekrar eden özelliktedir. Bunlar sırasıyla; ağız içinde aftöz ülserler, genital bölgede ülserler, gözün tüm katmanlarını etkileyebilen üveit ve/veya vaskülit, daha çok alt ekstremite büyük eklemlerini etkileyebilen intermitant artrit, deride akneiform lezyonlar ve/veya eritema nodozum lezyonlarıdır (1). Daha nadir olmak üzere arter ve venöz sistemde vaskülit ve/veya tromboz, santral sinir sisteminde lezyonlar, pulmoner sistemde tromboz ve/veya arter anevrizmaları ve gastrointestinal sistemde inflamasyon da Behçet hastalığında görülebilmektedir (1). Dünya üzerinde, Orta Doğuda, Akdeniz ülkelerinde ve ipek yolu boyunca hastalık daha sık görülmektedir (1). Kendisine özgü bir laboratuvar testi yoktur. Paterji testi tanısal olarak yardımcı olabilir. Genetik geçiş olduğunu gösteren bulgular vardır, özellikle HLA-B51 geni ile Behçet hastalığı arasında ilişki bulunmaktadır (1).
Behçet hastalığı, dermatoloji profesörü Hulusi Behçet (1889-1948) tarafından 1937 yılında üç hastada oral ülser, genital ülser ve üveit birlikteliği ile tanımlanmıştır (1). Son 30 yılda Behçet hastalığı ile ilgili bilgilerimiz hızla artmıştır. Hastalığın semptomları tekrar eden özelliktedir. Bunlar sırasıyla; ağız içinde aftöz ülserler, genital bölgede ülserler, gözün tüm katmanlarını etkileyebilen üveit ve/veya vaskülit, daha çok alt ekstremite büyük eklemlerini etkileyebilen intermitant artrit, deride akneiform lezyonlar ve/veya eritema nodozum lezyonlarıdır (1). Daha nadir olmak üzere arter ve venöz sistemde vaskülit ve/veya tromboz, santral sinir sisteminde lezyonlar, pulmoner sistemde tromboz ve/veya arter anevrizmaları ve gastrointestinal sistemde inflamasyon da Behçet hastalığında görülebilmektedir (1). Dünya üzerinde, Orta Doğuda, Akdeniz ülkelerinde ve ipek yolu boyunca hastalık daha sık görülmektedir (1). Kendisine özgü bir laboratuvar testi yoktur. Paterji testi tanısal olarak yardımcı olabilir. Genetik geçiş olduğunu gösteren bulgular vardır, özellikle HLA-B51 geni ile Behçet hastalığı arasında ilişki bulunmaktadır (1).
Ülkemizde Behçet hastalığının epidemiyolojisi ile ilgili yapılmış 5 çalışma bulunmaktadır (2). İkisi İstanbul olmak üzere Ankara, Ordu ve Edirne’de yapılmıştır. Buna göre, Behçet hastalığı prevalansı 20-370/100.000 arasında değişmektedir (2). İnsidansı bilinmemektedir. Avrupa ülkelerinde Behçet hastalığının prevalansı oldukça düşüktür (<10/100.000).
Etiyolojisi ve Risk Faktörleri
Behçet hastalığı ilk tanımlandığı yıllarda viral bir hastalık olarak düşünülmekteydi (3). Sonraki yıllarda da infeksiyöz etiyoloji (başta streptokoklar ve herpes simpleks virüsü) üzerinde sıkça durulmuştur. Behçet hastalığında doğal immün sistemin yanı sıra edinsel immün sistem de aktiftir ve proinflamatuar sitokinler ve T helper 1 tipi sitokinler etiyolojide sorumlu tutulmaktadır (3). Behçet hastalığı genelde sporadik vakalar şeklinde olmakla birlikte, aile yakınlarında da artmış oranda Behçet hastalığı bulunmaktadır. Behçet hastalığının asıl olarak MHC sınıf 1 genleri (HLA-B51) ile ilişkili olduğu bulunmuştur. İpek yolu bölgesinde Behçet hastalarında HLA-B51 geni yüzde 50-80 arasında bulunurken, normal popülasyonda bu geni taşıyanların sıklığı yaklaşık yüzde 25’tir. Aynı zamanda diğer MHC genleri ile ilgili ilişkiler de tanımlanmıştır (3).
Semptom ve Bulguları
- Tekrar eden oral ülser ve genital ülser,
- Gözde üveit,
- Deri lezyonları (eritema nodozum, akneiform lezyonlar) ve paterji pozitifliğine göre konulmaktadır (1).
- Artrit/artralji,
- Büyük damar vaskülitleri, anevrizma, arter/venöz sistem trombozları,
- Terminal ileumda daha belirgin olmak üzere kolon-ince bağırsakta aftöz ülserler,
- Santral sinir sisteminde tutulum (özellikle beyin sapında lezyon ve sagital venöz sistemde tromboz),
- Pulmoner tromboemboli ve pulmoner anevrizma,
- Epididimit bulgularından biri veya birkaçı tutulumun şiddetine bağlı olarak görülür.
Tanı Testleri
Behçet hastalığının tanısı asıl olarak klinik bulgulara dayanarak konulmaktadır. Uluslararası Behçet grubunun önerilerine göre Behçet hastalığı tanısı tekrar eden oral ülser, genital ülser, gözde üveit, deri lezyonları (eritema nodozum, akneiform lezyonlar) ve paterji pozitifliğine göre konulmaktadır (1). Ancak artrit/artralji, büyük damar vaskülitleri, anevrizma, arter/venöz sistem trombozları, terminal ileumda daha belirgin olmak üzere kolon-ince bağırsakta aftöz ülserler, santral sinir sisteminde tutulum (özellikle beyin sapında lezyon ve sagital venöz sistemde tromboz), pulmoner tromboemboli ve pulmoner anevrizma, epididimit de Behçet hastalığı tanısını desteklemektedir (1).
Laboratuar testlerinde artmış akut faz yanıtları görülebilir. Etkilenen organın görüntülenmesi tanıda yardımcıdır. Manyetik rezonans, bilgisayarlı tomografi veya Doppler ultrasonografi ile etkilenen damarlarda tromboz veya anevrizmanın gösterilmesi, beyin sapı lezyonlarında manyetik rezonans görüntüleme, gastrointestinal sistem tutulumlarında kolonoskopi ve gerekli durumlarda biyopsiler, göz anjiyografisinde retinal vaskülit bulgularının görülmesi, deri lezyonlarında biyopsi ile saptanan eritema nodozum Behçet hastalığı tanısını desteklemektedir. Paterji testi Behçet hastalığı tanı kriterlerinde de olan en önemli tanısal testlerden birisidir ancak pozitif olma sıklığı Türkiye’de farklı serilerde yüzde 30-60 arasında değişmektedir (1). Crohn hastalığı gibi başka inflamatuar hastalıklarda da yüzde 10 sıklıkla paterji testi pozitif olabilmektedir (1).
Erken Tanı ve Tedavi
Behçet hastalığının olmazsa olmaz bulgusu tekrar eden oral ülserlerdir. Türkiye’de tekrar eden oral aft sıklığı İç Hastalıkları Derneğinin yaptığı toplum kökenli çalışmada yüzde 13 olarak saptanmıştır (Yayınlanmamış veri). Behçet hastalığının sıklığı ise en fazla yüzde 0,37 olarak belirtilmektedir (2). Buna göre oral aft bulgusu olan hastaların tümünün taranması oldukça maliyetlidir. Öte yandan, Behçet hastalığının ortalama başlangıç yaşı 20’li yaşların ortasıdır ve genel kabul edilen görüşe göre 40 yaşından sonra hastalığın aktivitesi azalmakta veya kaybolmaktadır (1). Bu nedenle, erken tanı konulma yaşını 15-40 yaş arası hastalar olarak kısıtlamak mantıklı olabilir. Hastalığın erken tanısının konulabilmesi için oral aft bulgusu olan hastaların Behçet hastalığının diğer olası bulguları açısından bilgilendirilmesi gerekmektedir. Erken tanı için uygulanacak bir laboratuar testi bulunmamaktadır.
Behçet hastalığının tedavisi tutulan organın yeri ve ciddiyetine göre değişmektedir. Mukokütanöz Behçet hastalığı olarak tanımlanan hafif formlarda kolşisin, kısa süreli glukokortikoid tedavileri uygulanabilirken, göz tutulumu veya yaşamı tehdit eden durumlarda immünsupresif tedaviler (azatiopurin, siklosporin, siklofosfamid gibi) verilebilmektedir (4).
Morbidite ve Mortalite
Behçet hastalığında tutulan organa göre morbidite görülebilmektedir. Tutulum sıklığından dolayı en korkulan morbidite görme kaybıdır. İmmünsupresif tedavilerin rutin kullanıma girmediği dönemlerde beş yıldan uzun süreli hastalığı olanlarda görme kaybı yüzde 50 ve üzerindeydi (5). Günümüzde görme kaybı sıklığı takip edilen süreye göre değişmekle birlikte, erkeklerde yüzde 20, kadınlarda yüzde 10’lara kadar düşmüştür (5). Vasküler ve nörolojik hasar da önemli morbidite nedeni olabilmektedir. Behçet hastalarında özellikle hastalığın ilk yedi yılı içerisinde artmış bir mortalite sıklığı bulunmaktadır. İlk yedi yıl içerisindeki hastalarda yaş gruplarına göre standardize mortaite oranları arasında farklar bulunmaktadır. Buna göre 14-24 yaş arasında standardize mortalite oranı 13,3 (4,9-29,1), 25-34 yaş arasında 3,3 (1,2-7,2) ve 35-50 yaş arasında 1,9 (0,7-4,2) olarak hesaplanmıştır (5). Önemli ölüm nedenleri pulmoner arter anevrizması ve parankimal santral sinir sistemi hastalığıdır (5).
|
Yıllar İtibariyle Behçet Hastalığı Hasta Sayısı |
|||||||
|
2014 |
2014 |
2015 |
2015 |
2016 |
2016 |
2017 |
2017 |
|
Erkek |
Kadın |
Erkek |
Kadın |
Erkek |
Kadın |
Erkek |
Kadın |
|
9.308 |
12.066 |
19.459 |
22.668 |
19.424 |
22.502 |
25.749 |
29.633 |
Kaynak: Sağlık Net Kayıtları
Kaynaklar:
- Colin G. Barners. History and Diagnosis. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Sebahattin Yurdakul, Yusuf Yazıcı. Epidemiology of Behçet’s Syndrome and regional differences in disease expression. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Haner Direskeneli, Güher-Saruhan Direskeneli. Disease Mechanism. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Vedat Hamuryudan, Ina Kötter. Medical management of Behçet’s Syndrome. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.
- Emire Seyahi, Hasan Yazıcı. Prognosis in Behçet’s Syndrome. Y. Yazıcı and H. Yazıcı (eds). Behçet Syndrome. Springer Science+Business Media, LLC 2010.

Prostat kanseri ve meme kanseri gibi bazı kanserler vücutta hormon olarak adandırılan bazı maddelerin varlığında büyüyüp gelişirler.
Hormonal tedavi vücuttaki hormon miktarını değiştirerek meme, prostat kanseri ve üreme sistemi kanserlerinin tedavisinde kullanılır.
Örneğin; tamoksifen vücuttaki östrojen miktarını azaltır ve hormona duyarlı meme kanserinin tedavisinde kullanılır.
Hormonal tedavinin de potansiyel yan etkileri vardır, genellikle tedavinin tamamlanmasıyla ortadan kalkar. Yan etkiler kullanılan ilaca bağlıdır ve erkek ve kadında değişiklik gösterir.
 Karın, göğüs ve eklem ağrılarının görülebildiği, eklem ağrılarına zaman zaman şişliğinde eşlik ettiği, tekrarlayan ateş nöbetleri ile karakterize genetik geçişli bir hastalıktır.
Karın, göğüs ve eklem ağrılarının görülebildiği, eklem ağrılarına zaman zaman şişliğinde eşlik ettiği, tekrarlayan ateş nöbetleri ile karakterize genetik geçişli bir hastalıktır.
Etiyoloji ve Risk Faktörleri
Hastalık genellikle Akdeniz ve Ortadoğu kökenlileri, yani Yahudiler, Türkler, Araplar ve Ermenileri etkiler. FMF’ te ilk atak hastaların %80’inde 20 yaşından önce başlar. Başlangıç nadir olarak 40’lı yaşlara kadar da gecikebilir. Kişi, FMF’e neden olan genler yüzünden hastalanır. Akraba evlilikleri bu hastalık genini taşıyan iki taşıyıcının bir araya gelme riskini arttırır. Özellikle, yüksek riskli popülasyonlarda yaşayan bireylerin akraba evliliği yapmamaları önerilmektedir.
Belirtiler
Hastalığın başlıca belirtileri, karın, göğüs, ve eklem ağrılarıyla birlikte giden tekrarlayan ateştir.
Karın ağrısı %90 oranında en sık görülen belirtidir. Karın ağrısı genellikle 12-72 saat sürer. Bazı ataklar o kadar ağrılı olur ki, hasta ya da ailesi tıbbi yardım isteğinde bulunur. Özellikle akut apandisiti taklit edebilir ve bu nedenle bazı hastalar gereksiz karın ağrısı ameliyatı geçirebilirler. Göğüs ağrısı atakları %20-40, eklem ağrısı %50-60 hastada görülür. Eklem ağrıları en sık diz ve ayak bileğinde görülür. Hasta atakların sonunda tamamen düzelir ve bu periyodlar arasında bütünüyle normaldir. 38.5C-40C’ye kadar yükselen ateş ağrı ataklarına sıklıkla eşlik eder. En yüksek olduğu dönem ilk gündür. 1-3 gün sürer. Genellikle ‘erizipel benzeri kızarıklık’ olarak tanımlanan cilt bulgusu görülür. En çok diz ve ayak bileği arasındaki deride ortaya çıkar. Sınırları belirgin, yama görünümünde, kırmızı döküntü şeklindedir. Döküntüler 2-4 gün içinde gerilerler.
Amiloidoz çeşitli organlarda suda erimeyen bir tür proteinin birikmesi ile o organlarda yetmezliğe neden olan bir hastalıktır. FMF’te amiloid birikimi sonucu kronik böbrek yetmezliği gelişebilir.
Tanı
Hastalığın tanısı dikkatli alınan bir hikaye, fizik muayene ve laboratuvar testlerine dayanan kriterlere göre konmalıdır. Etnik köken (Yahudi, Türk, Arap, Ermeni, tipik periyodik ateş, serözit atakları (1-4 gün süren karın, göğüs ağrısı), ailede FMF öyküsü ve atakların kolşisin ile önlenmesi tanı koymada çok yardımcıdır. Genetik analiz klinik tanıyı destekler.
Tedavi
FMF tedavisinde hedef, atakların önlenmesi, atakların tedavisi, amiloidoz gelişmesinin veya ilerlemesinin önlenmesidir. Kolşisin, tüm bu tedavi hedeflerine yönelik etkinliği kanıtlanmış bir ilaçtır. Kolşisin proflaksisi(koruyucu olarak kullanılması) hem FMF ataklarını hemde hastada kronik böbrek yetmezliği gelişmesini önler. Atakları her zaman tam olarak önlemese bile amiloidozu engelleyerek, kronik böbrek yetmezliği gelişimini durdurduğu gösterilmiştir.
Cerrahi, kanserli dokunun vücuttan çıkartılması dır.
dır.
Pek çok kanserde cerrahi tedavi uygulanan ilk yöntemdir ve bazı kanserlerde cerrahi tedavi ile şifa sağlanabilir.
Cerrahi aynı zamanda tanının doğrulanması(biyopsi), evreleme, yan etkilerin ve ağrının azaltılmasında kullanılan bir tedavi yöntemidir.
Kanserde bazı cerrahiler günübirlik özel klinik veya doktor ofislerinde, çoğu da hastanelerde uygulanmaktadır.
Cerrahi tedavinin yan etkileri, cerrahinin tipine ve hastanın tedavi öncesi genel sağlık durumuna bağlıdır.
En sık görülen yan etki, hastaların pek çoğunda kolaylıkla tedavi edilebilen ağrıdır.
 Osteoartrit (OA) esas olarak eklem kıkırdağı, bunun yanı sıra ligamanları(bağları) ve altındaki kemiği de etkileyen dejeneratif (hasarlayıcı) bir eklem hastalığıdır. Bu yapılardaki bozulma zamanla ağrı ve eklem hareketlerinde kısıtlanmaya neden olmaktadır. Önceden yaşlanmanın doğal bir sonucu olarak düşünülürken, son dönemde eklem yapısı, genetik, mekanik güçler ve diğer diz içi bağ hasarları gibi bir çok faktörün etkileşimi ile oluştuğu düşünülmektedir.
Osteoartrit (OA) esas olarak eklem kıkırdağı, bunun yanı sıra ligamanları(bağları) ve altındaki kemiği de etkileyen dejeneratif (hasarlayıcı) bir eklem hastalığıdır. Bu yapılardaki bozulma zamanla ağrı ve eklem hareketlerinde kısıtlanmaya neden olmaktadır. Önceden yaşlanmanın doğal bir sonucu olarak düşünülürken, son dönemde eklem yapısı, genetik, mekanik güçler ve diğer diz içi bağ hasarları gibi bir çok faktörün etkileşimi ile oluştuğu düşünülmektedir.
Sıklık ve Risk Faktörleri
Osteoartrit en sık görülen eklem hastalığıdır. Gelişmekte olan ülkelerde engelliliğe en sık neden olan on hastalıktan biridir. Yaşlanma ile ilişkilidir ve 40 yaşından sonra başlar. Özellikle diz ve eller olmak üzere, eklemlerde meydana gelen osteoartrit kadınlarda daha yaygın ve şiddetlidir. Kadınlar özellikle menopozdan sonra daha fazla risk taşırlar. Hormonların kıkırdak doku üzerine olumlu etki yaptığına dair çalışmalar vardır. Ağrılı eklemler genellikle hava koşullarına karşı hassastır.
Yağmurdan önce olduğu gibi, ısı azalmaları ve atmosfer basıncının düşmesi kişinin ağrı eşiğini azalttığı için hastaların ağrılarının şiddetinin artmasına neden olabilir. Bu da, osteoartritli kişilerin yağmuru nasıl tahmin ettiğini ve eklem ağrılarının neden nem ile bağlantılı olduğunu açıklamaktadır.
- Osteoartrit özellikle 60 yaş üzeri olanlar
- Aşırı kilosu bulunanlar
- Eklem hastalığı geçirenler
- Eklemin etkilendiği yaralanmalara maruz kalanlar
- Ekleme yönelik cerrahi müdahale yapılanlar
- Doğumsal eklem hastalıkları olanlar
- Mesleki olarak eklemlerini aşırı ve uzun süre zorlayanlarda osteoartrit (eklem kireçlenmesi) riski daha fazladır.
Belirtiler
Osteoartritle ilgili olarak en sık rastlanan bazı belirtiler şunlardır:
- Bir yada iki eklemde ağrı ve sertlik veya katılık hissi,
- Hareket sırasında eklemden kıtırtı şeklinde ses gelmesi,
- Eklemin genişlemesi, deforme olması,
- Bazı durumlarda şişlik,
*Bu yakınmalar yavaş yavaş ortaya çıkar ve eklemin kullanılması ile kötüleşir.
Osteoartrit herhangi bir eklemde gelişebilirse de bazı eklemlerin hastalıktan etkilenmeye daha yatkın oldukları bilinmektedir. Boyun, bel, kalça, el parmakları, diz ve ayak parmakları osteoartritten en çok etkilenen eklemlerdir.
Tanı
Osteoartrit tanısı klinik ve radyolojik bulgulara dayanarak konulur. Osteoartrit hastalığını düşündüren belirtileri olan kişinin, konunun uzmanı hekim tarafından öyküsü alınır, kas iskelet sistemi muayenesi yapılarak, sorunlu eklemin radyolojik incelemesi ve gerekli laboratuvar testleri uygulanarak eklem sorununun osteoartritten mi yoksa başka bir nedene bağlı olduğu araştırılır. Bu incelemeler ile kesin tanı konulamıyor ise veya ekleminizde osteoartrit yanında eşlik eden başkaca bir sorunun varlığından şüpheleniliyor ise daha ileri tetkikler de gerekebilir. Örneğin; Manyetik Rezonans Görüntüleme (MRI) veya Nükleer Tıp incelemeleri uygulanabilir.
Tedavi
Osteoartrit tedavisinde amaç semptomları azaltmak, engellilik gelişimini önlemek, yaşam kalitesini arttırmaktır. OA tedavisi kişinin gereksinimlerine ve yaşam tarzına göre uyarlanmalıdır. Tedavi günlük yaşamda eklemleri korumaya yönelik değişiklikler yapmakla başlar. Egzersiz önemlidir. Kilo vermek eklemlere binen yükü azaltacağından tedaviye yardımcı olacaktır. Ağrıyı azaltmak için sıcak veya soğuk uygulamalar, ağızdan ve/veya bölgesel olarak uygulanan ilaçlar ve çeşitli Fiziksel Tıp ve Rehabilitasyon (FTR) yöntemleri uygulanabilmektedir. Kaplıca tedaviside ağrının iyileştirilmesinde bir seçenek olabilir. Bu tedavilerden sonuç alınamazsa eklemlere yapılacak enjeksiyonlar veya cerrahi yaklaşımlar ağrıdan kurtulmaya ve günlük yaşamı sürdürmeye yardımcı olacaktır.
Eklemleriniz korumak için:
- Dik durmaya çalışınız. Dik duruş boyun, bel, kalça ve diz eklemlerini korur.
- Tezgâh yüksekliklerini öne eğilmenize gerek kalmayacak şekilde ayarlayınız.
- Alçak sandalye oturup kalkarken diz ve kalçaya fazla yük binmesine neden olur.
- Kolçaklı ve yüksek sandalye tercih ediniz.
- Ağrılıkları yerden gövdenize yakın tutarak kaldırınız.
- Yerden herhangi bir şey alırken dizlerinizi bükerek eğiliniz.
Tamamlayıcı veya alt ernatif tıp terimi alışılagelmiş geleneksel tedavi yöntemleri dışındaki tedavi, teknik ve ürünleri tanımlamak için kullanılır.
ernatif tıp terimi alışılagelmiş geleneksel tedavi yöntemleri dışındaki tedavi, teknik ve ürünleri tanımlamak için kullanılır.
Geleneksel(konvansiyonel) tedavi yöntemleri bilimsel olarak test edilmiş ve etkili ve güvenli bulunmuştur.
Tamamlayıcı tıp konvansiyonel tedavi yöntemlerine ilave olarak kullanılır. Alternatif tıp ise kanıtlanmamış tedaviler ve ürünleri kapsar.
Tamamlayıcı veya alternatif tıp yöntemleriyle tedaviyi düşündüğünüzde bu konuyu öncelikle doktorunuzla konuşmalısınız, zira bazı yöntemler kullanılan geleneksel tedavi yöntemleriyle etkileşebilir.
Örneğin kava bitkisi anesteziyle etkileşir, ekinezya bitkisi immün sistemi baskılayan bileşenler içerir, antioksidanlarınsa kanser tedavi yöntemlerinin etkinliğini artırdığına inanılmaktadır.
Alternatif tedavi yöntemleri kanser tedavisine yardımcı olabilir, ancak geleneksel tedavi yöntemlerinin yerini almamalıdır.
Etkinliği kanıtlanmış geleneksel tedavi yöntemleri yerine, etkinliği kanıtlanmamış olan alternatif yöntemlerin kullanılması kür şansını azaltabilir.
Diğer tüm tedavilerde olduğu gibi alternatif tedavi yöntemlerine başvurmadan evvel doktorunuzla konuşmanız önemlidir.
 Bel ağrısı, ağrıma, acıma, yanma veya batma şeklinde keskin veya künt karekterde olabilir. Yeri bazı durumlarda noktasal olarak belirlenebilirken, bazı durumlarda yaygın tarzdadır ve yeri tam tespit edilemez.
Bel ağrısı, ağrıma, acıma, yanma veya batma şeklinde keskin veya künt karekterde olabilir. Yeri bazı durumlarda noktasal olarak belirlenebilirken, bazı durumlarda yaygın tarzdadır ve yeri tam tespit edilemez.
Tanı ve Risk Faktörleri
Bel ağrılarını, devamlılık gösterdiği süreye göre iki genel gruba ayırabiliriz;
1- Akut Bel Ağrısı; Altı haftadan kısa süredir var olan bel ağrılarıdır. Bel ağrısı bir aktivite(ağır kaldırma) ya da travma(düşme, çarpma) sonrası başlayabileceği gibi belirgin bir neden olmadan da ortaya çıkabilir. Dünyada yapılan araştırmalar insanların %80’inin hayatları boyunca en az bir kez bel ağrısı yaşadıklarını ortaya koymuştur. En sık görülen ağrı tipi mekanik bel ağrısıdır. Bu durum, fiziksel aktivite( hareket, iş görme) ile artarken, dinlenme ile azalmaktadır. Mekanik bel ağrısı, genellikle bel bölgesi kasları, eklem bağları ve omurilik zarının aşırı zorlanması ya da sinirsel gerginlikler(stres) nedeniyle gelişir. Bel ağrısına neden olabilecek risk faktörlerini sıralarsak;
- Riskin en yüksek olduğu yaşlar 35-55 arasıdır.
- Hareketsiz, iş ve yaşam düzenine sahip olanlarda,uzun süre araç kullananlarda (şoförler), uzun süre ayakta duranlarda, pozisyon değiştirmeden uzun süre oturanlarda, ağır yük kaldıranlarda risk yüksektir.
- Sigara tüketimi bel ağrısı riskini artırır.
- Psikolojik streslilerin, işinden memnun olmayanların bel ağrısına yakalanma riski yüksektir.
- Boy, kilo, vücut yapısı ile bel ağrısı arasında kuvvetli bir ilişki yoktur. Bununla birlikte çok şişman ve uzun boylularda bel ağrısı riski daha yüksektir.
- Yüksek riskli sporlarla uğraşanlarda da bel ağrısı daha sık görülmektedir.
2-Kronik Bel Ağrısı; üç aydan uzun süredir var olan bel ağrılarıdır. Bel ağrılarının %90’ı iki ile üç ay içinde iyileşmekle birlikte tekrarlar sıktır. Bel ağrılarının %10’u kronikleşir. Bel ağrısı 45 yaşın altındaki çalışanlarda en yaygın engellilik nedenidir.
Günlük yaşamda alacağımız bir takım önlemlerle bel ağrısı riskini azaltabiliriz.
- Hareketli olmak ve egzersiz yapmak. Bel ve karın kaslarını güçlendirici egzersizler her gün düzenli olarak yapılabilir.
- Ağır kaldırmaktan kaçınmak. Gerekli durumlarda, ağır nesneleri; beli dik pozisyonda tutup, dizleri bükerek çömelip, ağırlığı kollara ve bacaklara vererek kaldırmalıyız.
- Ayakta uzun süre durmaktan kaçınmalıyız.
- Uzun süre oturmaktan sakınmalıyız. İşimiz gereği oturuyorsak, yarım saatte bir ayağa kalkıp vücudumuzu esnetmeliyiz.
- Sigara içmeyip, aşırı çay ve kahve tüketiminden sakınmamız gerekir.
- Yürüyüş ve yüzme bel ağrısını önlemede uygun sporlardır. Farklı sporlarla uğraşanların spora başlamadan önce ısınma ve spor sonrasında da esneme(stretching) egzersizlerini yapmaları sakatlıkların önlenmesinde önemlidir.
- Kilo vermek bel ağrısı riskini azaltır.
- Stresle başa çıkma yöntemleri geliştirmeliyiz.
Bel Ağrısında Tedavi
Akut bel ağrılarında iki, üç günlük istirahat genellikle yeterli olmaktadır. Bir haftadan uzun süreli istirahat eklemlerde hareket azalmasına, yumuşak dokularda kısalmalara, kas gücünde de azalmaya yol açabilmektedir.
Ağrı kesiciler, anti-inflamatuar ilaçlar ve kas gevşeticiler kullanılabilir. Hikaye ve fizik muayene bulgularına göre anksiyete giderici ilaçlar ve kortizonda tedaviye eklenebilir.
İki haftadan uzun süre devam eden ve şiddetinde fazla bir değişiklik olmayan ağrılarda bel ağrısına neden olabilecek diğer nedenler araştırılmalıdır. Uygun branş hekimine yönelerek bel ağrısına neden olan durum tespit edilip, fizik tedavi ve kaplıca tedavisi gibi diğer yöntemler sırayla uygulanabilir.

Kanser tedavi edilebilir olmakla birlikte her zaman mümkün olmamaktadır.
Palyatif tedavide amaç kanserin hangi evresinde olursa olsun kişinin kendini mümkün olduğunca iyi hissetmesini sağlamaktır.
Palyatif tedavi fiziksel, ruhsal, psikolojik ve kişinin sosyal ihtiyaçlarına yönelik olabilir. Palyatif tedavi, küratif tedaviyle aynı anda devam edebilir.
Palyatif tedavinin beş hedefi :
- Ağrı ve kansere ya da tedaviye bağlı diğer bulguların tedavisi,
- Kişinin ruhsal ihtiyaç ve endişelerinin giderilmesi,
- Kişinin sosyal ve mali ihtiyaçlarının ve ulaşım gibi temel ihtiyaçlarının giderilmesi,
- Kişinin psikolojik ihtiyaçlarının ve depresyonun tedavisi,
- Hastanın ölümünden sonrada hasta yakınları, hastanın arkadaşları ve bakıcılara desteğin sağlanmasıdır.
Çocuklar da palyatif tedavi alırlar. WHO çocuklar için palyatif tedaviyi çocuğun akıl, ruh ve vücut bakımının sağlanması olarak tanımlamaktadır. Hastanın ailesi çocuklarını mümkün olduğunca rahat ettirebilmek için doktor, hemşire, sosyal hizmet uzmanı, diyetisyen, fizyoterapistten oluşan profesyonel bir sağlık ekibiyle birlikte çalışırlar.
Palyatif tedavide iletişim çok önemlidir.
Sağlık profesyonelleriyle başarılı iletişim kurmanıza yardımcı olabilecek bazı pratik öneriler şunlardır:
- Sorularınızı cevaplamaya, bulgu ve endişelerinizi dinlemeye istekli doktorlar bulun.
- Hastalığınız ve tedaviniz hakkında sorular sorun, cevapları dinleyin ve doktorunuzdan açık olmayan noktaları açıklamasını rica edin.
- Doktorunuz ve hemşirenizle, ağrı, bulantı, kusma, ağız yaraları ve kabızlık gibi yan etkiler hakkında konuşun.
| Hasta ve bakıcıları için hastalığın teşhisi, tedavisi ve seyrini anlamak ve alınan tedavi kararlarının bir parçası olmak önemlidir. |
 Ankilozan Spondilit (AS) özellikle omurgayı etkileyen, ağrılı, kronik, ilerleyici, sebebi bilinmeyen romatizmal bir hastalıktır.
Ankilozan Spondilit (AS) özellikle omurgayı etkileyen, ağrılı, kronik, ilerleyici, sebebi bilinmeyen romatizmal bir hastalıktır.
Sıklık ve Risk Faktörleri
AS’nin 8-45 yaş arası başlayabileceği bilinse de genellikle 15-30 yaş arası daha sık ortaya çıkmaktadır. Ankilozan spondilit hastalığının oluşmasında en önemli faktör genetik yatkınlıktır. Yakın zamanda geçirilmiş, mide, bağırsak, genital ve idrar yolu enfeksiyonlarınında hastalık gelişiminde önemi olduğu ortaya konulmuştur. Erkeklerde kadınlara göre 3 kat daha fazla görülmektedir.
Belirtiler
AS’nin temel semptomu belde ağrı ve tutukluktur. AS’te ağrı hareketle azalır, hatta yok olabilir, uzun süre oturmakla, istirahatle artar. Hastaların ağrıları sabahları daha fazladır ve omurga hareketleri kısıtlıdır. Günün ilerleyen saatlerinde ağrı ve kısıtlılık azalır.
AS’te kalça ve topuk ağrısı da olabilir. İlerleyen dönemlerde omurga deformiteleri (bozuklukları) ve kamburluk ortaya çıkabilir. AS omurganın yanı sıra sıklıkla sacroiliac eklemi (omurganın leğen kemiğiyle yaptığı eklem), daha az sıklıklada kalça ve omuz gibi büyük eklemleri tutar. Göz, bağırsaklar, deri gibi organlarda hastalıktan etkilenebilir. Göğüs kafesinin genişlemesi çok azalır dolayısıyla solunum problemleri olabilir.
Tanı
Ankilozan spondilit tanısı hastanın öykü ve klinik bulgularının yanısıra radyografik bulguların birlikteliği ile konulmaktadır. Laboratuvar testleride tanıya yardımcıdır.
AS erken tanısı için sorgulanması gereken hedef kitle 20’li yaşlarda bel ağrısı başlamış, üç aydan uzun süreli bel ağrısı olan hasta grubudur. Özellikle sabahları bel tutukluğu ve ağrısı olan, bu ağrının hareketle azalıp, istirahatle arttığı, tutukluğun gün içinde kaybolabildiği hastaların uygun şekilde doktora yönlendirilmesi ile tanı koyma süreci kısaltılabilecektir.
Tedavi
Ankilozan spondilit hastalarında tutulumun ciddiyetine göre non-steroid anti-enflamatuvar ilaçlar, hastalık düzenleyici ilaçlar (salazopyrin) ve biyolojik ilaçlar (Anti-tümör nekrosis faktör) kullanılabilmektedir. Düzenli egzersizler mutlaka yapılmalıdır.
AS’de hastalığın gelişimi kişiden kişiye değişse de ağır bedensel iş yapanlar, sürekli yük taşıyanlar hastalıkları hafif olsa bile çalışma tarzlarını düzenlemeleri eğer işleri öne eğilmeyi ve ağır kaldırmayı gerektiriyorsa işlerini değiştirmeleri gerekir.
Bu aj anlar direkt olarak kanser hücrelerindeki proteinlerle bağlanırlar, böylelikle kemoterapi ilaçlarının aksine sağlıklı hücreleri etkilemeden sadece kanser hücrelerini öldürür.
anlar direkt olarak kanser hücrelerindeki proteinlerle bağlanırlar, böylelikle kemoterapi ilaçlarının aksine sağlıklı hücreleri etkilemeden sadece kanser hücrelerini öldürür.
Hedefe yönelik tedavi örnekleri imatinib, gefitinib ve erlotinibdir. Hedefe yönelik tedavilerin de çoğu deneyseldir ve diğer tedavi yöntemleriyle birlikte kullanılır.
Kanser tedavisindeki gelişmeler devam etmektedir, belli tip kanserlerin tedavisi hakkında bilgilere kanser türleri alt başlığından ulaşabilirsiniz.
 Romatoid artrit nedeni tam olarak bilinmeyen, özellikle eklemlerde simetrik artrit ile karakterize, vücudun diğer organ (kalp, akciğer, göz, deri) ve sistemlerini de tutabilen kronik seyirli bir hastalıktır.
Romatoid artrit nedeni tam olarak bilinmeyen, özellikle eklemlerde simetrik artrit ile karakterize, vücudun diğer organ (kalp, akciğer, göz, deri) ve sistemlerini de tutabilen kronik seyirli bir hastalıktır.
Etiyoloji ve Risk Faktörleri
Romatid artritin nasıl oluştuğu tam olarak ortaya çıkarılamamakla birlikte genetik yatkınlığı olan bir kişinin; olayı tetikleyen çevresel faktörlerle karşılaşması ile bağışıklık sistemi bozulmakta, bu çevresel faktörler ortadan kalksa bile, bağışıklık sistemi bir kez bozulduğu için hastalık devam etmektedir. Sigara kullanımı ile Romatoid artrit riskindeki artış bazı çalışmalar ile gösterilmiştir. Romatoid artrit en sık 40-50 yaşlarında başlar ve kadınlarda erkeklerden 2-4 kat daha fazla görülür.
Belirtiler
Artrit dediğimiz olayda eklemlerde ağrı, şişlik ve tutukluk oluşmaktadır. Eklem yerlerinde ısı artışı da görülürken, kızarıklık beklenen bir bulgu değildir. Hastalık sıklıkla vücudun el, el bilekleri ve el parmak eklemleri ile ayak bileği ve ayak parmak eklemlerini tutar. Daha az sıklıkla da dirsek, diz, ayak bilekleri hastalıktan etkilenirken, kalça, omuz ve boyun eklemleri olaya çok az oranda katılırlar.
Hastalar özellikle sabah kalktıklarında ellerini kapatmakta zorluk çektiklerini ifade ederler. Biz bunu sabah tutukluğu olarak adlandırırız. Sabah tutukluğunun yarım saatten uzun sürmesi, hastalığa tanı konulabilmesi açısında önem taşımaktadır. Yorgunluk ve halsizlik sık karşılaşılan belirtilerdir.
Hastalığın ilerleyen dönemlerinde kalıcı eklem hasarları (deformite, sakatlıklar) görülebilmektedir.
Tanı
Romatoid artrit tanısı, dikkatli alınan bir öykü, fizik muayene bulguları ve laboratuvar testlerine dayanan kriterlere uygun olarak ancak ilgili uzman hekim (Romatolog veya Fiziksel Tıp ve Rehabilitasyon Uzmanı) tarafından konulmalıdır.
Tedavi
Hastalığın nedeni henüz tam olarak bilinmediğinden, tedavi ile hastalık tamamen ortadan kaldırılamamaktadır.
Romatoid artritte tedavinin amacı, ağrıyı dindirmek, eklem harabiyetini ve diğer komplikasyonları önlemek ve hastaların günlük aktivitelerini sürdürmesini sağlamak şeklinde özetlenebilir. Tedavide birçok branş ve disipline ihtiyaç vardır.
Bu branş ve disiplinler ortak hareket etmeli ve birbirleriyle iletişim halinde olmadırlar. Romatoid artrit tanısının erken konulması ve hemen tedaviye başlamak ilk hedef olmalıdır. Hastalığı baskılayarak, hastanın yaşam kalitesini düzeltmek, günlük ve mesleksel aktivitelerini eksiksiz yerine getirebilmesini sağlamak çok önemlidir. Eklemlerde görülebilecek hasarları en aza indirmek ve hatta engellemek tedavideki en büyük amaçtır. Hastaya en uygun tedaviyi vermek gerekli kontrol sıklığını belirlemek için yeterli özen gösterilmelidir.

Biyolojik tedavi immünoterapi olarak da bilinmektedir, kansere karşı vücut savunma mekanizmalarını harekete geçirir.
İnterferon ve koloni stimülan faktör gibi biyolojik ajanlar vücut savunma mekanizmalarını onarırlar. Araştırıcılar monoklonal antikorlar ve aşılar gibi özel biyolojik tedaviler de geliştirmektedirler.
Monoklonal antikorlar laboratuarda üretilen kanser hücre yüzeylerinde belli alanlara bağlanan maddelerdir. Kanser hücre yüzeyine bağlandıklarında hücrede fonksiyon gören proteinlerin sentezini etkiler.
Örneğin; trastuzumab meme kanseri hücrelerinde aşırı miktarda üretilen HER2/neu proteinine bağlanır, kanser hücrelerinin büyüme ve bölünmesini önler. Kanser tedavisinde kullanılan diğer monoklonal antikorlar cetuximab (Erbitux), rituximab (Rituxan), ve bevacizumab (Avastin) dir.
Kanser aşıları vücudun immün sistemini etkileyerek kanser hücrelerini tanımalarını sağlarlar, kanser aşıları üzerinde klinik araştırmalar devam etmektedir. Ancak halen çok deneysel bir tedavi yöntemidir.
 Tip 1 Diyabetli Olgunun Klinik İzlemi Nasıl Olmalıdır?
Tip 1 Diyabetli Olgunun Klinik İzlemi Nasıl Olmalıdır?
3 ay ara ile pediatrik endokrinoloji bölümüne kontrole gitmelidir (olguların izlemine göre sıklık değişebilir).
Kontrollerde:
- Kan şekeri izlem defteri kontrolü
- Ağırlık-boy izlemi
- 3lc ay ara ile HbA ölçümü
- Yılda bir kez hemogram, tiroid fonksiyon testleri, kan lipid düzeyleri değerlendirilir.3 ay ara ile HbA ölçümü
- Diyabetin mikrovasküler komplikasyonlarının (nefropati, retinopati, nöropati) değerlendirilme zamanları doktor tarafından dünyaca önerilen kriterlere göre belirlenir.
Tip 1 diyabetle çocukların da zaman içerisinde hastalıklarının takibinde sorumluluk almaları ve bazı beceriler kazanmaları önerilmektedir. Hangi yaşlarda hangi becerileri kazanmaları gerektiği konusunun çocuğun algısı, kişisel olgunluğu gibi kriterler göz önüne alınarak izlemi yapan sağlık profesyonelleri tarafından değerlendirilmesi gerekmektedir.
 Evreleme kanserin nerede yerleştiğinin, nerelere yayıldığının ya da vücutta diğer organları etkilenip etkilenmediğinin tanımlanmasıdır.
Evreleme kanserin nerede yerleştiğinin, nerelere yayıldığının ya da vücutta diğer organları etkilenip etkilenmediğinin tanımlanmasıdır.
Doktorlar kanserin evresini tanımlamak için tanı metodlarını kullanılırlar, bu nedenle tüm testler yapılmadan evreleme tamamlanmaz. Evrenin bilinmesi, hasta için en uygun olan tedavi metodunun seçilmesi ve hastalığın seyrinin tahmin edilmesinde doktora yardımcıdır. Farklı tip kanserler için farklı evre tanımlamaları vardır.
Günümüzdeki çeşitli evreleme sistemlerinden en yaygın olarak kullanılanı AJCC (Amerikan Kanser Komitesi) tarafından hazırlanmış TNM evreleme sistemidir. TNM T(tümör), N(nod=lenf nodu) ve M(metastaz) kısaltmasıdır.
Doktorlarınız kanserin evresini belirlemek için üç faktöre bakarlar.
- İlk tümörün büyüklüğü nedir ve nerede yerleşmiştir?(Tümör, T)
- Tümör lenf nodlarına yayılmış mıdır?(Nod=N)
- Kanser vücudun diğer bölgelerine yayılmış mıdır(metastaz yapmış mıdır)?(M=metastaz)
T, N,M sonuçları birleştirilerek kanserin evresi belirlenir. Evre Romen rakamlarıyla 1’den 4’e (I, II,III, IV) kadar yazılır.
Evre 0 kanser teşhisi konduğunda, kanser başladığı yerde sınırlıdır ve çevre dokulara yayılmamış anlamına gelmektedir. Evre 0 kanser, karsinoma in situ olarak da adlandırılmaktadır.
Örneğin; memenin duktal karsinoma insitusunda (DCIS) meme kanseri memenin kanalları dışına yayılmamıştır.
Düşük evredeki kanser daha iyi bir klinik seyirle birliktedir, ancak evreleme bir kişinin kanserle ne kadar uzun süre yaşayacağının tahmini için kullanılmamaktadır. Evreleme sayesinde doktorunuz tedavi seçeneklerini daha iyi değerlendirir.
 Diyabette metabolik kontrolün sağlanması amacı ile diyabetlinin kendi kendine kan şekeri ile kan ve idrarda keton takibini yapması kendi kendine izlem veya evde izlem olarak tanımlanmaktadır.
Diyabette metabolik kontrolün sağlanması amacı ile diyabetlinin kendi kendine kan şekeri ile kan ve idrarda keton takibini yapması kendi kendine izlem veya evde izlem olarak tanımlanmaktadır.
Diyabetli bireyin evde kendi kendine takip yapması kolay ve ucuz glisemi kontrolü sağlar. Düşük kan şekeri ve yüksek kan şekeri ataklarının tespiti ve gerekli önlemlerin alınması, komplikasyonların erken tanısı ve gelişiminin geciktirilmesi veya önlenmesi açısından önemlidir. Beslenme, egzersiz ve kan şekeri düzeyleri ile bağlantılı olarak hastanın eğitimine yardımcı olur, hastanede yatış sıklığını ve yatış süresini azaltır, daha esnek bir yaşam sürmesini sağlar. Evde kan şekeri takibi kısa ve uzun dönemde, diyabetin takip ve tedavi maliyetini azaltmaktadır. Modern bir tedavi yöntemidir.
Bu uygulama diyabetli bireyde glisemik kontrolü sağlamada olumlu etkiye sahiptir. İstenen glisemik kontrol seviyelerine ulaşmayı sağlar. Diyabetli çocuk/ergenler tarafından hipoglisemi ve hipergliseminin tanınmasını sağlar. Alışkanlıkların düzenlenmesine ve yönetilmesine yardımcı (beslenme, egzersiz, ilaç dozu) olur. Sağlık profesyonellerine tedavi planının yürütülmesinde rehberlik eder. Diyabetli çocuk/ergenlerin glisemik kontrol üzerindeki yaşam tarzı ve tıbbi tedavi ile ilgili bilgi düzeyini arttırır ve yetkilendirir.
Diyabetli bireyler iyi kan şekeri kontrolü için yemek öncesi açlık, mutlaka önerilen öğünlerde tokluk ve özellikle gece kan şekeri kontrolü yapmalıdır. Tokluk kan şekeri yemekten iki saat sonra bakılır. Kan şekeri ölçümü glukometre (Kan şekeri ölçüm cihazı) adı verilen bir cihazla yapılır. Bu cihazlar markalarına göre değişmekle birlikte tüm dünyada kabul görmüş ve güvenilirlikleri laboratuvarla test edilmiş cihazlardır. Cihazlar, çok az bir kan numunesi ile çalışır. Kan parmak ucundan alınır. Bu işlem için özel parmak delme kalemi mevcuttur. Hedeflenen kan şekeri değerleri yaş grubuna göre değişkenlik göstermektedir. Bu değerler diyabetli bireyin danışmanlık aldığı diyabet ekibi tarafından belirlenecektir.
Defter Kaydının Önemi
Günlük yapılan tüm işlemler bir kayıt defterine mutlaka yazılmalıdır. Kayıt tutmanın önemi aile ve çocuğa/ergene anlatılmalıdır.
- Kayıt tutmak
- Kan şekeri dalgalanma zamanlarını gösterir,
- Yapılan işlemin unutulmasını engeller,
- Kan şekerine göre yapılan insülin dozlarını gösterir,
- Kan şekeri düşme ve yükselişte alınan tedbirlerin yazılmasına olanak sağlar.
 Radon kaya ve toprakta bulunan uranyumun bozulmasıyla oluşan kokusuz, renksiz ve tatsız radyoaktif bir gazdır. Radon sigara içiminden sonra akciğer kanserinin en önemli sebebidir. Radon gazı evler, okullar ve işyerleri gibi kapalı ortamlarda bulunabilir. Çoğu insan için, radona en fazla maruziyet evde gerçekleşir. Bir evdeki radon konsantrasyonu; evin altındaki kaya ve toprakdaki uranyum miktarına, topraktan eve radon geçişini sağlayan duvardaki çatlaklar ile boruların veya kabloların etrafındaki boşluklar gibi mevcut yollara, evin yapısına, ev sakinlerinin havalandırma alışkanlıklarına, binanın hava geçirmezliğine bağlı olarak iç ve dış hava arasındaki değişim oranına bağlıdır.
Radon kaya ve toprakta bulunan uranyumun bozulmasıyla oluşan kokusuz, renksiz ve tatsız radyoaktif bir gazdır. Radon sigara içiminden sonra akciğer kanserinin en önemli sebebidir. Radon gazı evler, okullar ve işyerleri gibi kapalı ortamlarda bulunabilir. Çoğu insan için, radona en fazla maruziyet evde gerçekleşir. Bir evdeki radon konsantrasyonu; evin altındaki kaya ve toprakdaki uranyum miktarına, topraktan eve radon geçişini sağlayan duvardaki çatlaklar ile boruların veya kabloların etrafındaki boşluklar gibi mevcut yollara, evin yapısına, ev sakinlerinin havalandırma alışkanlıklarına, binanın hava geçirmezliğine bağlı olarak iç ve dış hava arasındaki değişim oranına bağlıdır.
Toprakla temas eden bodrum katlarında, kilerlerde veya yaşam alanlarında radon seviyeleri genellikle daha yüksektir. Evlerdeki radon seviyesi; yerden havalandırmanın arttırılması, radonun bodrumdan oturma odalarına geçmesinin önlenmesi, zemin ile duvarların sızdırmaz hale getirmesi ve evin sık sık havalandırmasıyla azaltılabilir. Ayrıca iyonize radyasyona (mesleki veya tıbbi teşhis görüntüleme yöntemleri gibi) maruziyeti de azaltmak da uygundur.
 Bedensel ve ruhsal yönden iyi olmak için vücudumuzdaki tüm sistemlerin bir denge içerisinde çalışması gerekir. Bu dengenin bozulması haline hastalık denir. Diyabetli çocuk ve ergenler sağlıklı yaşıtlarına göre daha sık hasta olmazlar. Özellikle, metabolik kontrolü iyi olan diyabetlilerin (tedavi, beslenme ve egzersiz programına uyumlu bireylerin) hastalıklara karşı daha dirençli oldukları bilinmektedir. Metabolik kontrolü iyi olmayan diyabetli çocukta, infeksiyon riski artar ve daha hızlı yayılır.
Bedensel ve ruhsal yönden iyi olmak için vücudumuzdaki tüm sistemlerin bir denge içerisinde çalışması gerekir. Bu dengenin bozulması haline hastalık denir. Diyabetli çocuk ve ergenler sağlıklı yaşıtlarına göre daha sık hasta olmazlar. Özellikle, metabolik kontrolü iyi olan diyabetlilerin (tedavi, beslenme ve egzersiz programına uyumlu bireylerin) hastalıklara karşı daha dirençli oldukları bilinmektedir. Metabolik kontrolü iyi olmayan diyabetli çocukta, infeksiyon riski artar ve daha hızlı yayılır.
İnfeksiyon vücudumuz için bir stres durumudur. Diyabetli bireylerde genellikle infeksiyon sırasında kan şekeri yükselir. Bilindiği gibi, insülin hormonu şekerin hücre içine girmesini ve metabolize olmasını sağlar, vücutta şeker yapımını engeller ve yağların parçalanmasını durdurarak keton yapımını önler. Oysa hafif seyreden hastalıkta bile, artan stres hormonları insüline karşıt etki gösterir ve karaciğerde şeker yapımını arttırarak dokuların şeker kullanımını azaltır. Bunun sonucunda kanda şeker düzeyi yükselir ve yağların parçalanması sonucu keton cisimciklerinin oluşmasına neden olur. Bu durumda kullanılmakta olan insülin dozu yetersiz kalır ve göreceli insülin eksikliği oluşur. Dolayısıyla diyabetli çocuklar,herhangi bir şekilde hastalandıklarında insülin ihtiyaçları artmaktadır. Hastalık süresince artan ihtiyaç yerine konulmaz ise, kan şekeri yüksek seyredebilir hatta ketoasidoz gelişebilir. İshal, kusma gibi durumlarda besin alınamadığı veya sindirilemediği için şeker düşebilir. Bu durumlarda, diyabetli çocuğun genel durumunun ve kan şekeri takibinin daha sık yapılması önemlidir. İnfeksiyon hastalıkları için önlem alınmaz ve gerekli tedavi uygulanmaz ise sonuç komaya kadar gidebilir.
 İnsanlardaki kanserlerin 4-5’i kadarı çalışma sırasında karşılaşılan faktörlerin etkisiyle meydana gelmektedir. Özellikle kanserojen olduğu bilinen kimyasal maddelerin üretildiği veya kullanıldığı iş yerlerinde çalışan bireylerde bu risk yüksektir. Bu nedenle bu gibi yerlerde kanserojen madde kaynağında kontrol altına alınmalıdır. Bu amaçla yapılacak en kesin uygulama kanserojen maddenin hiç kullanılmamasıdır. Eğer bu olanaklı değilse etkili havalandırma sistemlerinin kurulması, işlemin kapalı sistem içinde yapılması gibi koruyucu yaklaşımlar geliştirilmelidir. Ek olarak çalışan kişilerin maske ve eldiven takmak gibi bazı basit mesleki koruyucu önlemler alarak kanserojen maddelerden uzak durması kanserden korunmada yarar sağlamaktadır.
İnsanlardaki kanserlerin 4-5’i kadarı çalışma sırasında karşılaşılan faktörlerin etkisiyle meydana gelmektedir. Özellikle kanserojen olduğu bilinen kimyasal maddelerin üretildiği veya kullanıldığı iş yerlerinde çalışan bireylerde bu risk yüksektir. Bu nedenle bu gibi yerlerde kanserojen madde kaynağında kontrol altına alınmalıdır. Bu amaçla yapılacak en kesin uygulama kanserojen maddenin hiç kullanılmamasıdır. Eğer bu olanaklı değilse etkili havalandırma sistemlerinin kurulması, işlemin kapalı sistem içinde yapılması gibi koruyucu yaklaşımlar geliştirilmelidir. Ek olarak çalışan kişilerin maske ve eldiven takmak gibi bazı basit mesleki koruyucu önlemler alarak kanserojen maddelerden uzak durması kanserden korunmada yarar sağlamaktadır.
 1.Kan Şekeri Yüksekliği (Hiperglisemi) Nedir?
1.Kan Şekeri Yüksekliği (Hiperglisemi) Nedir?
Diyabetli bir çocukta hiperglisemi, kan şekerinin çocuğun yaşına göre ideal kan şekeri değerinin üzerine çıkması olarak tanımlanabilir. Kan şekeri sınırları yaş grubuna göre değişmekle birlikte, genellikle açlıkta 120 mg/ dl, toklukta ise 180 mg/dl’nin üstü yüksek olarak kabul edilir. Hiperglisemi önlem alınm1acz ise hızla ilerleyip diyabetlinin komaya girmesine neden olabilir. Kan şekerinin yüksek olması ileri dönem komplikasyonların oluşmasına nedenolacaktır.
Hiperglisemiyi tanımak ve tedavi etmek hem var olan durumu düzeltmek hemde gelecekteki komplikasyonları önlemek bakımından önemlidir.
Diyabetli çocukta kan şekeri yüksek seyrettiğinde çocuk/ergende yeniden diyabet belirtileri görülebilir.
2.Hiperglisemi Neden Gelişir?
-
Az veya hiç insülin yapmamak
-
Bozuk insülin yapmak
-
Şiş bölgeye insülin yapmak (önce kan şekerinin yükselmesine, daha sonra egzersiz gibi uyaranla dolaşıma girerek düşmesine neden olur)
-
Düzensiz beslenmek, fazla besin tüketimi
-
Egzersiz yapmamak veya az egzersiz yapmak
-
Stres ve üzüntü
-
Hastalık Durumları
3.Hiperglisemi Belirtileri Nelerdir?
-
Çok su içmek
-
Çok sık idrara çıkmak
-
İdrar kaçırmak
-
Ağız kuruluğu
-
Dudaklarda çatlama, kenarlarında yara oluşumu
-
Susuzluk hissi
-
Halsizlik ve yorgunluk
-
Dil üstünde beyaz tabaka
-
İdrar renginde koyulaşma, köpürme
-
Görme bozukluğu (bulanık görme)
-
Açlık hissi, çok yemek yeme isteğine rağmen kilo kaybı
-
Genital bölgede yanma, kaşıntı, mantar oluşumu
-
Ağızda çürük elma kokusu (aseton kokusu)
Yukarıdaki belirtilerin hepsi aynı anda olmayabilir. Başlangıçta en sık görülen belirtiler: Çok su içme ve çok idrara çıkmadır. Hiperglisemik kalınan süre uzadıkça ve kan şekeri değeri yükseldikçe diğer belirtiler de eklenir; müdahale edilmezse ağızda keton kokusu ve diyabetik koma gelişebilir.
Önemli Mesajlar
- Kan şekeri yüksekliği önemlidir, önerilen değerlere düşürülmez ise kısa ve uzun dönemde ciddi problemlere neden olacaktır.
- Hiperglisemiden korunma yöntemleri, nedenleri, belirti/bulguları ve tedavisini diyabetli, ailesi ve tüm çevresi bilmelidir.
- Kan şekeri ölçümü, hiperglisemiden korunmanın başında gelir.
- Hiperglisemiye ilişkin bilgiler, izlendiğiniz sağlık kuruluşundan alınmalıdır.
- Hiperglisemi tedavisi çocuğun yaşına, kullandığı insüline ve hipergliseminin derecesine göre değişebilmektedir.
- Kanda ya da idrarda keton varsaacil önlem alınıp, mutlaka hastaneye gidilmelidir.
- Keton tedavi edilmez ise koma gelişir, acil tedavi edilmesi gerekir.
 Kömür veya biyokütlenin (gübre, odun kömürü, odun veya ürün kalıntıları) evde katı yakıt olarak kullanılması iç ortam hava kirliliğini yaratarak; zatürre, Kronik (Müzmin) Obstrüktif (Tıkayıcı) Akciğer Hastalığı (KOAH), iskemik (kanlanmanın azalmasıyla ilgili) kalp hastalığı, inme gibi hastalıkların yanısıra özellikle kadınlarda akciğer kanseri riskini arttırmaktadır. Bu nedenlerden dolayı sağlık açısından; daha uygun yakıtların kullanılması, bu mümkün değilse kaliteli soba ve ocakların kullanılmalı, soba, ocak ve bacaların bakımının düzenli aralıklarla ve uygun şekilde yapılması, pişirme ve yaşam alanlarının sık sık havalandırılmasının yanı sıra çocukların dumandan uzak tutulması da yerinde bir yaklaşım olacaktır.
Kömür veya biyokütlenin (gübre, odun kömürü, odun veya ürün kalıntıları) evde katı yakıt olarak kullanılması iç ortam hava kirliliğini yaratarak; zatürre, Kronik (Müzmin) Obstrüktif (Tıkayıcı) Akciğer Hastalığı (KOAH), iskemik (kanlanmanın azalmasıyla ilgili) kalp hastalığı, inme gibi hastalıkların yanısıra özellikle kadınlarda akciğer kanseri riskini arttırmaktadır. Bu nedenlerden dolayı sağlık açısından; daha uygun yakıtların kullanılması, bu mümkün değilse kaliteli soba ve ocakların kullanılmalı, soba, ocak ve bacaların bakımının düzenli aralıklarla ve uygun şekilde yapılması, pişirme ve yaşam alanlarının sık sık havalandırılmasının yanı sıra çocukların dumandan uzak tutulması da yerinde bir yaklaşım olacaktır.
 1.Çocuk/Ergende Hipoglisemi Tanımı ve Yaklaşım
1.Çocuk/Ergende Hipoglisemi Tanımı ve Yaklaşım
Diyabetli bir çocukta/ergende kan şekerinin 70 mg/dl’nin altına düşmesi hipoglisemi yani şeker düşüklüğü olarak tanımlanır. Hipoglisemi ile birlikte gelişen algılama güçlüğü ve halsizlik, hareket ve düşünme yeteneğini azaltır ve diyabetli yardıma ihtiyaç duyabilir. Bu nedenle diyabetli çocuk ve ergenlerin diyabetini saklamadan sosyal çevresi (aile, okul çalışanları, arkadaşları gibi) ile paylaşması önemlidir. Diyabetlinin yakın çevresinde olan bireylerin, hipoglisemi belirtilerini ve tedavisini çok iyi bilmeleri gerekmektedir.
2.Hipoglisemi Nedenleri Nelerdir?
-
Gereğinden fazla insülin yapmak,
-
Kas içine insülin yapmak,
-
İnsülinin beklenenden farklı bir zamanda etkisini göstermesi,
-
Yanlış insülin tipi ve iğne ucunun kullanılması,
-
Ana veya ara öğünü gereğinden az yemek, geciktirmek, atlamak,
-
Fazla egzersiz yapmak (Ek öğün almadan ya da insülin dozunu azaltmadan),
-
Yemekten hemen sonra egzersiz yapmak,
-
Lipohipertrofi (Şiş bölgeden dolaşıma insülin geçişi),
-
İnsülin uygulamasından hemen sonra banyo yapmak,
-
Stresin arttığı ya da stresin azaldığı durumlar (Tatil gibi),
-
Sıcak ortam,
-
Alkol tüketimi (Ergenlerde hafif alkol alımı bile hipoglisemi yapabilir).
3. Hipoglisemi Belirtileri Nelerdir?
Kişiden kişiye ya da aynı kişide zaman içinde değişiklik gösterebilir.
-
Açlık hissi
-
Alın, dudak üstü ve ensede soğuk terleme
-
Renk solukluğu
-
Baş dönmesi
-
Ellerde ve ayaklarda titreme
-
Göz kararması
-
Dudak çevresinde uyuşma
-
Çarpıntı
-
Huzursuzluk, sinirlilik, hırçınlık
-
Davranış değişikliği
-
Nedensiz ağlama (Süt çocukluğu dönemi içim)
-
Algılama güçlüğü
-
Uyuklama hali
-
Uykuda kabus görme
-
Gözlerini bir noktaya dikme
-
Bayılma (havale geçirme, kasılma)
4.Hipoglisemiden Korunma
Hipoglisemiden korunmanın en iyi yolu sık kan şekeri ölçümü ve her zaman hipoglisemiyi tedaviye hazır olmaktır. Aşağıda belirtilen hususlara dikkat etmek büyük önem taşır.
-
Öğün atlamayın ve zamanına dikkat edin.
-
İnsülini banyodan sonra yapın.
-
Gece ek doz yapmak zorundaysanız daha düşük dozda yapın ve mutlaka ardından ek ara öğün yiyin.
-
Gece yatmadan önce güvenli şeker aralığında yatın.
-
Uyurken insülin yapmayın (öğün kaçırılabilir, doz karışabilir).
-
Egzersiz öncesinde, arasında ve sonrasında kan şekerinize bakın.
-
Egzersizden sonraki 24 saat boyunca hipoglisemi riski devam edebilir.
-
Hipoglisemi oluştuğunda yapılacakları, diyabetli çocuğun ailesi, öğretmeni, arkadaşları ve tüm yakın çevresi bilmelidir.
-
Beslenme, insülin ve egzersizin bir denge içerisinde olması hipoglisemiden korunmanın en temel tedavisidir.
5. Kreşte/Okulda/Dershanede Hipoglisemiye Karşı Önlemler
-
Öğretmene bilgilendirme mektubu verilmelidir.
-
Okul idaresi ve öğretmen bilgilendirilmelidir.
-
Okul/kreşte gerekli malzemeler olmalı ve önlem alınmalıdır.
-
Beden eğitimi ve profesyonel sporda önlemler alınmalıdır.
-
İstekli öğretmenlere gerekirse eğitim verilmelidir.
 Hava kirliliği, iç veya dış ortamın, atmosferin doğal özelliklerini değiştiren herhangi bir kimyasal, fiziksel veya biyolojik etkenle kirletilmesidir (kontamine olmasıdır). Ev ve işyerlerindeki yakıt araçları, motorlu taşıtlar, endüstriyel tesisler ve orman yangınları hava kirliliğinin ortak kaynağıdır. Açık hava ve kapalı hava kirliliği, ölümcül olabilecek kalp ve solunum hastalıkları ile birlikte kanser dahil birçok hastalığa neden olmaktadır. Hava kirliliğinin azaltılması için; düzenli olarak hava kalitesi ölçümlerinin yapılarak mevcut durumun tespit edilmesi ve gerektiğinde kanıta dayalı müdahalelerin yapılması, yeni ve yenilenebilir enerji kaynaklarının kullanımının yaygınlaştırılması, yeşil alanların arttırılması, ısınma ve sanayi amaçlı kullanılan yakıtların denetlenmesi, trafikte seyreden motorlu kara taşıtlarının egzoz gazı emisyonlarının kontrol edilmesi, binaların ısı izolasyonlarının yapılması ile kirli havalarda yaşlı, hasta ve çocukların dışarıya çıkmamasına yönelik halkın bilgilendirmesi gibi önlemlerin alınması uygundur.
Hava kirliliği, iç veya dış ortamın, atmosferin doğal özelliklerini değiştiren herhangi bir kimyasal, fiziksel veya biyolojik etkenle kirletilmesidir (kontamine olmasıdır). Ev ve işyerlerindeki yakıt araçları, motorlu taşıtlar, endüstriyel tesisler ve orman yangınları hava kirliliğinin ortak kaynağıdır. Açık hava ve kapalı hava kirliliği, ölümcül olabilecek kalp ve solunum hastalıkları ile birlikte kanser dahil birçok hastalığa neden olmaktadır. Hava kirliliğinin azaltılması için; düzenli olarak hava kalitesi ölçümlerinin yapılarak mevcut durumun tespit edilmesi ve gerektiğinde kanıta dayalı müdahalelerin yapılması, yeni ve yenilenebilir enerji kaynaklarının kullanımının yaygınlaştırılması, yeşil alanların arttırılması, ısınma ve sanayi amaçlı kullanılan yakıtların denetlenmesi, trafikte seyreden motorlu kara taşıtlarının egzoz gazı emisyonlarının kontrol edilmesi, binaların ısı izolasyonlarının yapılması ile kirli havalarda yaşlı, hasta ve çocukların dışarıya çıkmamasına yönelik halkın bilgilendirmesi gibi önlemlerin alınması uygundur.
 Egzersizin hem tip 1 hem tip 2 diyabetlibireylerde yararlı olduğu bilinmektedir. Kan şekerinindüzenlenmesinde insülin tedavisi ve beslenmenin planlanmasından sonra, egzersiz üçüncü önemli bileşendir. Egzersiz, kan şekeri düzeyinin dengede tutulmasına yardımcı olur. Egzersiz yapan ileri dönemde o1rctaya çıkan komplikasyonların belirgin olarak azaldığı gösterilmiştir.
Egzersizin hem tip 1 hem tip 2 diyabetlibireylerde yararlı olduğu bilinmektedir. Kan şekerinindüzenlenmesinde insülin tedavisi ve beslenmenin planlanmasından sonra, egzersiz üçüncü önemli bileşendir. Egzersiz, kan şekeri düzeyinin dengede tutulmasına yardımcı olur. Egzersiz yapan ileri dönemde o1rctaya çıkan komplikasyonların belirgin olarak azaldığı gösterilmiştir.
1.Egzersizin Olumlu Etkileri
-
Dokularda insülin duyarlılığını arttırarak insülin direncini azaltır.
-
Kullanılan insülinin etkisini arttırır ve insülin ihtiyacını azaltır.
-
Kan şekeri düzeyini düşürür, metabolik kontrolü sağlar.
-
Keton oluşumunu azaltır.
-
Kilo kontrolünü ve kilo vermeyi sağlayarak obeziteyi önler.
-
Yüksek kan kolesterol ve trigliserit düzeylerini etkileyerek, damar hastalıkları riskini azaltır. HDL kolesterolü arttırır, LDL kolesterolüazaltır.
-
Akciğerlerin havalanması ve solunum kapasitesinde artış sağlar.
-
Kardiyovasküler fonksiyonları geliştirir ve kan basıncının düzenlenmesine yardımcı olur.
-
Eklem hareketlerini, kas kütlesi ve gücünü arttırır.
-
İyilik hissini arttırır, yaşam kalitesini yükseltir.
2. Egzersiz Hakkında Genel Öneriler
-
Bütün diyabetli çocuk ve ergenlerdüzenli egzersiz programı yapmalıdır.
-
Egzersizin, uygun ana öğünler sonrası her gün yapılması gereklidir.
-
Fiziksel aktivite/oyun diyabetli çocuğun yaşına, isteğine ve yeteneğine uygun olmalıdır.
-
Çocuğun keyif alarak yapacağı ve takım içinde olacağı egzersizler tercih edilmelidir.
-
Egzersize kısa ve az yoğun programlarla başlanıp süresi ve şiddeti kademeli olarak arttırılmalıdır.
-
Egzersiz öncesi, sırasında ve sonrasında kan şekeri takibi yapılmalıdır.
-
Egzersiz sırasında diyabetli çocuk ya da ergen yanında mutlaka kesme şekeri bulundurmalıdır.
-
Egzersiz açken veya yemekten hemen sonra yapılmamalı, ideal olarak yemeklerden 1-2 saat sonra yapılmalıdır.
-
Kullanılan kısa ve hızlı etkili insülinin pik saatlerine dikkat edilerek egzersiz zamanı planlanmalıdır.
-
İnsülinin hızlı emilimine yol açacağı için egzersizin aktif olarak etkilediği bölgeye insülin yapılmamalıdır.
Örneğin: bisiklete binilecekse insülin uygulaması bacağa yapılmamalıdır.
-
Egzersiz öncesi insülin dozunun azaltılması gerekebilir.
-
Egzersizden önce kan şekeri 100 mg/dl altında ise yoğun egzersiz yapılmaz. 100-200 mg/dl ise 15 g ek kompleks karbonhidrat (yaklaşık 1-15 g/kg) alınmalıdır.
-
Egzersize mutlaka 5-10 dakikalık ısınma periyodu ile başlanmalı ve egzersizin sonunda 5-10 dakikalık soğuma periyodu bulunmalıdır.
-
Aerobik egzersizler, orta ve yoğun şiddette, haftada en az 3 gün ve günde 30-45 dakika olmalıdır. Önerilecek aerobik egzersizler; yüzme, yürüme, koşma, bisiklete binme gibi.
-
Egzersiz sırasında bol su ve sade soda tüketilmelidir.
-
Egzersiz yapılacak ortamın ısısına uygun kıyafet seçilmelidir.
-
Egzersiz için uygun ayakkabı giyilmelidir.
3. Egzersiz Yapılmasının Uygun Olmadığı Durumlar
-
Yemek yedikten hemen sonra (ilk bir saat içinde),
-
İnsülin yapıldıktan hemen sonra,
-
Kan şekeri seviyesi 100 mg/dl’nin altında ise,
-
Kan şekeri seviyesi 250 mg/dl’nin üstünde ve idrarda keton varsa,
-
Hastalık durumunda,
-
Aşırı sıcak ve soğuk
4.Beden Eğitimi Dersi ve Yarışmalı/Antremanlı Sporlar
-
Beden Eğitimi Dersi
Diyabetli çocukların beden eğitimi derslerine aktif katılımı önerilmektedir. Milli Eğitim Bakanlığı’nın direktifleri doğrultusunda genel anlamda tüm derslerin saat ve günü belirlenmiştir. Bu nedenle diyabetli birey ve çocuklarımızda ders öncesi ve sonrası alınacak tedbirler sağlanabilmektedir.
Beden eğitimi derslerinin sabahtan ilk iki saat veya öğleden sonra ilk iki saat olması tercih edilir. Bu saatler öğün sonrası egzersiz saatlerine denk geldiği için hem kan şekeri düşme etkisi az olacak hem de ek öğün alınmasına gerek kalmayacaktır. Bunun için okul idaresinden veya ders öğretmeninden destek alınması önerilmektedir. Bu desteklerin sağlanması ve okul idaresinin bu durumdan haberdar edilmesi en önemli tedbirdir.
b. Antremanlı veya yarışmalı sporlar
Çocuğun diyabetli olması, antremanlı veya yarışmalı sporlara katılımı için engel değildir ancak, diyabetli çocuk/ ergen ve ailesi ile işbirliği içinde gerekli tedbirlerin alınması zorunludur.
 Yeterli ve dengeli diğer bir deyişle sağlıklı beslenme; süt ve ürünleri (yoğurt, ayran, peynir vb.), et ve ürünleri, tavuk, balık, yumurta ve kuru baklagiller (mercimek, kuru fasulye, nohut vd.) ile yağlı tohumlar (ceviz, fındık, badem vb.), taze sebzeler, taze meyveler, ekmek ve tahıllar (bulgur, pirinç, makarna vb.) besin gruplarının yeterli ve dengeli bir şekilde tüketilmesidir.
Yeterli ve dengeli diğer bir deyişle sağlıklı beslenme; süt ve ürünleri (yoğurt, ayran, peynir vb.), et ve ürünleri, tavuk, balık, yumurta ve kuru baklagiller (mercimek, kuru fasulye, nohut vd.) ile yağlı tohumlar (ceviz, fındık, badem vb.), taze sebzeler, taze meyveler, ekmek ve tahıllar (bulgur, pirinç, makarna vb.) besin gruplarının yeterli ve dengeli bir şekilde tüketilmesidir.
Günlük enerji alımı dengelenerek ve fiziksel aktivite artırılarak vücut ağırlığı denetim altına alınabilir. Sağlıklı beslenme; yaşamın sürdürülmesi, büyüme ve gelişme, üretkenlik, sağlık ve iyi hal için anne karnında başlayan yaşamdan, bebeklik, çocukluk, ergenlik ve yetişkinlikten yaşlılık dönemine kadar uzanan tüm yaşam sürecinin olmazsa olmazıdır.
Yeterli ve dengeli beslenme ilkelerine uygun olacak şekilde günde üç ana öğün tüketilmelidir. Özellikle kahvaltı öğünü atlanmamalıdır. Kahvaltı öğününün atlanması sağlıklı vücut ağırlığının sürdürülebilirliğini engellemektedir. Öğünlerde çeşitli besinlerin tüketimi sağlanmalıdır.
Öğün aralarında enerji içeriği düşük olan besinler (meyve, sebze, süt ve ayran gibi) tüketilmeli ve sağlıklı besin seçimine özen gösterilmelidir.
Basit karbonhidrat, toplam ve doymuş yağ içeriği yüksek olan yiyeceklerin (şeker, çikolata, kek, pasta, börek, çörek, yağlı, kremalı ve içeriği bilinmeyen her türlü yiyecek) tüketiminden kaçınılmalıdır.
Enerji içeriği yüksek olan içeceklerin (şeker eklenmiş gazlı/gazsız içecek ve hazır meyve suları gibi) yerine su, süt, ayran, taze sıkılmış meyve suyu gibi sağlıklı içecekler tercih edilmelidir.
Vücut ağırlığının denetiminde posa içeriği yüksek olan besinlerin tüketimi önemlidir. Bunun için beyaz ekmek yerine tam tahıl ürünleri, pirinç yerine bulgur pilavı, sebze ve meyve sularının yerine sebze ve meyvenin kendisi tüketilmelidir. Kuru baklagillerin tüketimi artırılmalıdır.
Yiyecekler iyice çiğnenmeli, yavaş yavaş tüketilmelidir.
Su tüketimine özen gösterilmelidir. Su ve diğer sağlıklı içecekler; yiyeceklerimizin sindirimi, emilimi ve hücrelere taşınması, yaşam ve sağlık için gerekli biyokimyasal tepkilerin oluşması, hücrelerin, dokuların, organ ve sistemlerin çalışması, metabolizma sonucu oluşan zararlı maddelerin taşınması ve atılması, vücut ısısının denetimi ve eklemlerin kayganlığının sağlanmasında rol oynar. Su bütün bunların yanında kalsiyum, magnezyum ve flor gibi temel mineralleri de sağlar. Bütün bu vücut fonksiyonlarının yerine getirilmesi vücut su dengesinin korunması ile mümkündür. Vücudun su dengesi; solunum, idrar, ter ve dışkı yoluyla oluşan su kaybının, içecekler ve yiyeceklerle alınan su miktarları ile yerine konması ile sağlanır. Dolayısıyla günlük su alımı 2,0-2,5 litrenin (8-10 su bardağı) altına düşmemelidir.
Enerji dengesinin sağlanması için porsiyon miktarlarına (büyüklüğüne) dikkat edilmelidir.
Dışarıda yemek yeneceği zaman sağlıklı seçimler yapılmalıdır. Izgara, haşlama, buğulama gibi sağlıklı pişirme yöntemleri tercih edilmeli, yağlı ve kremalı soslarla hazırlanmış yiyeceklerden ve kızartmalardan kaçınılmalıdır.
Yiyecek içecek alışverişi yaparken besin etiketleri okunmalıdır. Etikette yer alan porsiyon başına enerji ve besin ögesi içeriklerine dikkat edilmelidir.
Etler ızgara edilirken etle ateş arasındaki uzaklık eti yakmayacak, kömürleşme olmayacak şekilde ayarlanmalıdır. Aksi halde kanser yapıcı maddeler oluşur.
Aşırı tuz (sodyum) tüketimi, diyette fazla miktarda toplam yağ, doymuş yağ, trans yağ ve kolesterol tüketimi, şeker ve şeker ilave edilmiş besinlerin fazla miktarda tüketimi, çok tuzlu, salamura, çeşitli teknolojik işlemler uygulanmış, bazı katkı maddeleri kullanılmış sebze ve meyvelerin tüketimi azaltılmalıdır.
 1. Diyabetik veya Light Ürünler Kullanılabilir mi?
1. Diyabetik veya Light Ürünler Kullanılabilir mi?
Diyabetik veya light ürünler konusunda dikkatli olunmalıdır. Bazı besinlerin ambalajı üzerinde “şekersiz”, “şekeri azaltılmış”, “şeker katkısız” veya “şeker ilave edilmemiştir” ibareleri bulunmaktadır. Bu ibarelerin bulunması o besinin sağlıklı besin olduğu veya serbestçe tüketilebilir olduğu anlamına gelmez. Besin etiketinde yer alan içindekiler kısmı mutlaka okunmalıdır. Besinin içindeki yağ miktarı, yağın türü, tuz miktarı gibi bilgilerde önemlidir. Bazı şeker katkısız veya şekeri azaltılmış besinler kalp sağlığının bozulmasına neden olabilen doymuş yağı fazla miktarda içerebilmektedir.
Diyet ürünleri yeterli ve dengeli beslenmeye katkıda bulunabilecek ürünler değildir. Daha ötesi diyet olmayan benzerlerine kıyasla daha fazla yağ ve enerji içerebilmektedir. Tüketilecek miktar bireylere göre farklılık gösterir. Bu nedenle diyetisyen danışmanlığı önemlidir.
2. Çeşitli Bitkiler veya Baharatlar Kan Şekerini Düşürür mü?
Bazı bitki ve yiyeceklerin kan şekerini düşürdüğü bilgisi doğru değildir. O nedenle kan şekerini dengelemek için asla bu tarz uygulamalarda bulunulmamalıdır. Herhangi bir besinin veya bitkinin kan şekerini düşürebilmesi için insülin veya insülin salınımını arttırıcı bir madde içermesi gerekir. Ne yazık ki hiçbir bitki veya besin insülin veya insülin salgısını arttırıcı bir madde içermez.Bu konuda diyabet ekibinizin önerdiği tedavi dışında alternatif bir tedavi arayışına girmeyin.
 Kanserlere erken tanı konması halinde, kansere bağlı ölümlerin azaltılması mümkündür. Bu bağlamada kalın bağırsak kanseri, cilt kanseri, kadınlarda rahim ağzı kanseri ve meme kanseri ile erkeklerde prostat kanserine erken tanı koymak mümkündür. Ülkemizde kalın bağırsak, meme ve rahim ağzı kanseri için T.C. Sağlık Bakanlığı tarafından yürütülen kanser tarama programları mevcuttur. Bu tarama programları şöyledir:
Kanserlere erken tanı konması halinde, kansere bağlı ölümlerin azaltılması mümkündür. Bu bağlamada kalın bağırsak kanseri, cilt kanseri, kadınlarda rahim ağzı kanseri ve meme kanseri ile erkeklerde prostat kanserine erken tanı koymak mümkündür. Ülkemizde kalın bağırsak, meme ve rahim ağzı kanseri için T.C. Sağlık Bakanlığı tarafından yürütülen kanser tarama programları mevcuttur. Bu tarama programları şöyledir:
Meme Kanseri: 20-39 yaş arası: Ayda bir kendi kendine meme muayenesi yapılmalıdır (Kendi kendine meme muayenesi broşürüne https://kanser.gov.tr/bilgi-dokumanlar/afis-brosur/1509-kendi-kendine-meme-muayenesi-2015.html web adresinden ulaşılabilir.). Meme kanseri belirtilerden biri görüldüğünde ise vakit geçirmeden doktora başvurulmalıdır. Ayrıca iki yılda bir doktora meme muayenesi için gidilmelidir.
40-69 yaş arası; Ayda bir kendi kendine meme muayenesi yapılmalı, yılda bir doktora meme muayenesi için gidilmeli ve iki yılda bir mamografi çektirilmelidir.
Rahim Ağzı (Serviks) Kanseri: 30-65 yaş aralığındaki kadınların 5 yılda bir Smear veya HPV testi yaptırması gereklidir.
Kalın Bağırsak (Kolorektal) Kanseri:50-70 yaş aralığındaki kadın ve erkekler 2 yılda bir gaitada gizli kan testi ve her 10 yılda bir kolonoskopi yaptırmalıdır.
Bütün bu kanser taramaları her ilde bulunan Kanser Erken teşhis ve Eğitim Merkezi (KETEM) birimlerinde ÜCRETSİZ olarak yapılmaktadır.
Elektromanyetik alanlarda iyi huylu beyin tümörlerinde artış ile ilgili tartışmalı bulgular vardır. Uluslararası Kanser Araştırmaları Kurumu; çocukluk dönemi lösemisi konusundaki bulgulara dayanarak aşırı düşük frekans alanları insanlarda kansere neden olma olasılığı mevcut bir unsur olarak sınıflandırmıştır. Ayrıca cep telefonların sağlık etkileri ile ilgili çalışmalar büyüme ve gelişmeleri devam ettiği için çocuk ve gençlerin radyo frekanslı elektromanyetik alanlara daha duyarlı olduğunu göstermektedir. O yaşlarda sinir sistemleri gelişimini tamamlamadığından hassasiyetleri de daha büyüktür. Çocuklar ve gençler yaşamları boyunca bu günün yetişkinlerine göre daha fazla radyo frekanslı elektromanyetik alanlara maruz kalacaklardır. Bütün bunlardan dolayı çocuk ve gençlerin cep telefonu kullanmamaları sağlanmalıdır.
 1.Diyabet ve Beslenme İlişkisi
1.Diyabet ve Beslenme İlişkisi
Diyabet, bireyin yaşamında başta beslenme alışkanlıkları olmak üzere bazı değişiklikler yapmasını gerektiren bir durumdur. Sağlıklı beslenme diyabet tedavisinin temel taşlarından biridir. Kan şekerini,esas olarak karbonhidrat içeren besinler oluşturur.
Diyabet, çocuk ve ergenlerin enerjive besin ögeleri gereksinimlerini etkilemez. Çocuk ve ergenlerin, yaş, cinsiyet, aktivite düzeyi gibi bireysel özelliklerine göre değişen enerji ve besin ögeleri gereksinimlerini çeşitli besinleri tüketerek karşılamaları ve sağlıklı beslenme alışkanlıkları kazanmaları önemlidir. Ancak böyle bir uygulama ile büyüme gelişmelerini sürdürür, mevcut ve gelecekteki sağlıklarını korurlar.
2. Yeterli ve Dengeli Beslenme
Bireyin büyüme ve gelişmesi, sağlıklı ve üretken olarak yaşamını sürdürmesi için gerekli olan 50’ye yakın besin ögesini yeterli miktarlarda alıp, vücudunda uygun şekilde kullanmasına yeterli ve dengeli beslenme denir. Bu besin ögelerinin herhangi birinin alınmadığı ya da gereğinden az ya da çok alındığı durumlarda büyüme ve gelişme aksamakta, sağlık bozulmaktadır.
3. Besin Ögeleri
Yiyeceklerimizde bulunan besin ögeleri, kimyasal yapılarına ve vücuttaki işlevlerine göre 6 grupta toplanır. Bunlar karbonhidratlar, proteinler, yağlar, vitaminler, mineraller ve sudur. Karbonhidratlar, proteinler, yağlar vücudumuza enerji sağlayan besin ögeleridir. Örneğin 1 gram karbonhidrat 4 kalori, 1 gram protein 4 kalori, 1 gram yağ 9 kalori içerir.
Vitaminler, mineraller ve suyun enerjiye katkısı yoktur. Dengeli beslenme ilkeleri çerçevesinde besinlerle günlük alınan enerjinin %55-60’ı karbonhidratlardan, %12-15’i proteinlerden, %25-30’u yağlardan sağlanmalıdır.
-
Karbonhidrat: Kan şekeri düzeyini etkileyen en önemli besin ögesi karbonhidratlardır. Vücudumuz için başlıca enerji kaynağı olan karbonhidratlar; şekerler, oligosakkaritler ve polisakkaritler olarak sınıflandırılır. Tahıllar, nişastalı besinler, kuru baklagiller, süt, yoğurt, meyveler ve sebzeler karbonhidrat içeren besinlere örnek olarak verilebilir. Besinlerdeki karbonhidratlar sindirildikten sonra kana şekeri olarak geçer ve kan şekeri düzeylerini oluşturur.
Karbonhidratlar kadar olmasa da proteinlerin ve yağların da kan şekeri üzerine etkileri vardır. Yağ ve protein içeriği yüksek olan bir öğün, mide boşalma hızını yavaşlatır ve tokluk kan şekeri yükselmelerini geciktirebilir. Bu nedenle tüketilen besinlerin sadece karbonhidrat içeriğinin değil, protein ve yağ içeriklerinin de bilinmesi önemlidir.
-
Protein:Büyümeyi, vücut dokularının gelişmesini ve gerektiğinde onarılmasını sağlayan besin ögeleridir. Kırmızı et, balık, tavuk, yumurta, süt, yoğurt, peynir gibi hayvansal besinler ile, kuru baklagiller ve tahıllarda protein
-
Yağ:Enerji içeriği en fazla olan besin grubudur. Tereyağı, margarinler gibi katı yağlar; zeytinyağı, ayçiçeği yağı, mısırözü yağı, soya yağı gibi sıvı yağlar; kaymak, krema, mayonez, salam, sucuk, pastırma gibi et ürünleri; ceviz, fındık, fıstık, kabak çekirdeği, ayçekirdeği gibi kabuklu yemişler yağ içeriği yüksek
Yağlar, oda ısısında katı sıvı olma durumlarına göre 2 grupta toplanırlar. Oda ısısında katı olan yağlara doymuş yağ denir. Tereyağı ve margarinler bu grupta yer alır. Oda ısısında sıvı olan yağlar, doymamış yağlar olarak bilinir. Zeytin yağı, ayçiçek, mısır özü ve soya yağları bu grupta yer alır.
Günlük beslenmede yağların fazla tüketilmesi, şişmanlık, kalp-damar hastalıkları ve bazı kanser çeşitleri için risk faktörüdür. Bu nedenle yağların dikkatli tüketilmesi önerilir. Beslenmede yağları azaltabilmek için, yemeklere eklenen ve kahvaltıda tüketilen görünen yağ ile et, süt, yoğurt, peynir, yumurta, zeytin, ceviz, fındık gibi besinlerin bileşiminde bulunan görünmeyen yağların sınırlandırılması gerekir. Pişirme yöntemi olarak kızartma yerine tencerede, fırında, buharda, ızgarada pişmiş besinler, tam yağlı süt ürünleri yerine yarım yağlı ya da yağsız ürünler tercih edilir.
-
Vitamin ve Mineraller:Sebze ve meyveler başta olmak üzere tüm besinler çeşitli vitamin ve mineralleri içermektedir. Örneğin; portakal, mandalina, kivi gibi meyveler C vitamini için, süt, yoğurt, peynir kalsiyum için, kırmızı et, yumurta demir ve B12vitamini için iyi kaynaklardır. Yeterli ve dengeli beslenme ile vücudun gereksinimi olan tüm vitamin ve mineraller karşılanmaktadır.
-
Posa:Besinlerin sindirilmeden vücuttan atılan kısmıdır. Sebzeler, meyveler, kuru baklagiller,tam tahıl ürünleri, kuru meyveler, kuru yemişler posa içeren besinlerdir. Temelde suda eriyebilen ve erimeyen olmak üzere 2 çeşit posa vardır. Birçok sebze, meyve, kuru baklagiller ile tahıllar suda eriyebilen posa içerir. Suda eriyebilen posamide boşalmasını geciktirir, karbonhidratların sindirimini yavaşlatarak kan şekeri düzeylerinin yükselmesini önler, kolesterol ve trigliserid düzeylerinin kontrolünü sağlar.
Posa tüketimini arttırmak için beyaz ekmek yerine tam tahıl ekmeği, yulaf ekmeği, çavdar ekmeği, pirinç veya makarna yerine bulgur, meyve suyu yerine meyve tüketilmelidir. Kabuğu ile yenilebilen meyvelerin kabuğu soyulmamalı, iyice yıkandıktan sonra kabuğu ile birlikte tüketilmelidir. Öğünlerde sebze yemeği veya salata yemeye özen gösterilmeli, haftada 2-3 kez kuru baklagil tüketilmelidir.
4. Besin Grupları
Besinler, içerdikleri besin ögelerinin tür ve miktarı yönünden farklıdır. Bazıları proteinden, bazıları karbonhidratlardan, bazıları vitaminler ve minerallerden zengin iken, diğer bazıları fakir olabilmektedir. İşte bu nedenlebesinler, içerikleri ve vücuttaki görevlerine göre 6 grupta toplanır. Aynı gruptaki besinler, birbirinin yerine geçebilir. Buna besin değişimi denir.
-
Süt ve Süt Ürünleri: Süt, yoğurt, kefir, ayran bu gruba girer. Bu gruptaki besinler kalsiyumun en iyi kaynağıdır. Protein, riboflavin (B2 vitamini), B12 vitamini, fosfor içerir. Her yaş grubu için, özellikle de büyümekte olan çocuklar için önemlidir. Çocukların ve ergenlerin her gün 3-4 porsiyon süt ve yerine geçen besinleri tüketmeleri gerekir. Bir orta boy su bardağı (200 cc) süt, yoğurt veya kefir ile 1,5 su bardağı ayran bir porsiyondur.
-
Et, Yumurta: Kırmızı et, tavuk, balık, hindi, yumurta ve peynir bu gruba girer. Bu besinler protein ve demirden zengindir. Kırmızı et yerine balık, tavuk ya da hindi yenilebilir. Çocukların ve ergenlerin her gün kendi avuç içi kadar et ile her gün veya gün aşırı bir adet yumurta tüketmeleri gerekir.
-
Ekmek, Tahıllar: Tüm ekmek çeşitleri, pilav, bulgur, makarna, şehriye, un ve bunlardan yapılmış yiyecekler, çorbalar, kuru fasulye, nohut gibi kuru baklagiller, patates gibi nişastalı sebzeler bu grubun en temel besinleridir. Bu gruptaki yiyecekler temel enerji kaynağımızı oluşturur.
-
Sebzeler: Domates, salatalık, lahana, ıspanak, taze fasulye, kabak, patlıcan gibi tüm sebzeler bu gruba girer. Bileşimlerinin önemli kısmı sudur. Bu nedenle günlük enerji, yağ ve protein gereksinmesine çok az katkıda bulunurlar. Bunun yanında mineraller ve vitaminler bakımından zengindirler. Ayrıca posa içeriklerinden dolayı, tokluk hissi verir barsak hareketlerini artırırlar. Bu gruptaki besinlerden ana öğünlerde mutlaka tüketilmelidir.
-
Meyveler: Elma, armut, kivi, muz, portakal, çilek gibi tüm meyveler bu gruba girer. Meyveler, sebzeler gibi C vitamini başta olmak üzere bir çok vitamin, mineral ve posadan zengin besinlerdir. Ayrıca karbonhidrat (früktoz şekeri) içerikleri nedeniyle günlük enerjiye katkıda bulunurlar.
-
Yağ-şeker, reçel, bal, pekmez grubu yiyecekler: Sıvı ve katı yağlar, zeytin, şeker ve şekerli yiyecekler, içecekler, tatlılar, çikolata, bal, reçel, pekmez bu grup altında toplanmıştır. Bu gruptaki besinlerin fazla
miktarda tüketilmesi, ağırlık artışına ve dolayısıyla kullanılan insülinin etkisinin azalmasına neden olabilir. O nedenle bu gruptaki besinlerin tüketim sıklığı ve miktarı sınırlanmalıdır.
5. Besin Piramidi
Diyabetin beslenme eğitiminde besin piramidi, besin gruplarını tanıtmak ve günlük beslenme alışkanlıklarında dikkat edilmesi gereken temel özellikleri ortaya koymak amacıyla kullanılabilmektedir. Altı besin grubundan oluşan piramidin, alt kısmını -en geniş bölümünü-, ekmek, bulgur, makarna, pirinç, mısır, kuru baklagiller, patates vb nişastalı besinler oluşturmaktadır. Bu yerleşim, esas olarak nişastalı karbonhidratlardan zengin olan tahıl ve kuru baklagillerin diğer besinlere oranla daha fazla miktarlarda tüketilmesi anlamına gelmektedir. Piramidin en üst kısmını -en küçük bölümünü- yağlar ile şeker ve şekerli besinler oluşturmaktadır. Bu yerleşim ise, söz konusu besinlerden mümkün olduğunca az tüketilmesi gerektiğini ifade etmektedir.
Piramit üzerindeki besinlerin ya da besin gruplarının her gün önerilen miktarlarda tüketilmeleri gerekir. Bu miktarlar diyabetli çocuk ve ergenlerin yaşına, enerji ve besin ögeleri gereksinimlerine, yaşam biçimine ve besin tercihlerine bağlı olarak belirlenir. Sağlıklı öğün planı, bireysel ihtiyaçlara dayalı olarak hazırlanır.

Şekil. Besin Piramidi
6. Vücut Ağırlığı Denetimi
Fazla kilolu veya şişman çocuk ve ergenlerde vücut yağ dokusunun azalması kan şekeri düzeylerinin daha iyi kontrol edilmesine yardım eder. Vücut ağırlığı fazlalığı vücut hücrelerinin ve dokuların insülini kullanmasını önler. Buna “insülin direnci” denir. Sonuçta kan şekeri yükselir. Vücut ağırlığının azalması sonucunda hücre ve dokular insülini kullanmaya başlar ve kan şekeri kontrol altına alınabilir. Ayrıca yağ dokusundaki azalmanın kan yağları ve kan basıncı üzerinde de olumlu etkileri vardır. Kan yağlarında veya kan basıncında mevcut olan yüksekliklerin önlenmesi kalp damar hastalığının oluşma riskini azaltır.
7. Karbonhidrat İçeren Besinlerin Kan Şekeri Düzeyine Etkisi Aynı mıdır?
Karbonhidrat içeren besinlerin kan şekerini etkileme hızları diğer bir ifade ile “glisemik indeks” değerleri birbirinden farklıdır. Glisemik indeks; beyaz ekmek veya sofra şekerine kıyasla diğer bir besininin kan şekeri üzerine etkisini gösteren bir indekstir.
Şeker ve şeker içeren besinlerin glisemik indeksi yüksektir. Bu tür besinler kana daha hızla karışır ve kan şekerini hızlı yükseltir. Kana daha yavaş karışan diğer bir ifade ile glisemik indeksi düşük olan tam tahıl ekmeği, sebze, meyve, esmer pirinçten yapılmış pilav, makarna, kuru baklagiller gibi besinlerden porsiyon kontrolü yaparak tüketmek, kan şekeri kontrolünü kolaylaştırır.
Aynı miktarda karbonhidrat içerse bile farklı besinler farklı kan şekeri cevabı oluştururlar. Kuru baklagiller, meyve ve süt ürünlerinin glisemik indeksi karbonhidrat içeren diğer besinlerden daha düşüktür. Günlük beslenmede, yüksek glisemik indeksli besinler yerine düşük glisemik indeksli besinlerin uygun miktarlarda tüketilmesi, daha düşük kan şekeri yanıtı oluşturur. Bu nedenle diyabetli bireylere, beyaz ekmek, patates, pilav, muz gibi glisemik indeksi yüksek besinleri, aşırıya kaçmadan uygun miktarlarda tüketmeleri önerilir.
8. Öğün Sayısı
Bir yandan yeterli ve dengeli beslenebilmek, diğer yandan kan şekerini dengede tutabilmek için öğünlerin düzenli olması ve atlanmaması gerekir. Besinlerin zamanında ve önerilen miktarlarda yenilmesi hipoglisemiyi ve hiperglisemiyi önler. Uzun aralıklarla düzensiz yemek yenmesi hipoglisemiye ve hiperglisemiye yol açar.
Öğün sayısı diyabetin tipine, alınan tedaviye, fiziksel aktivite düzeyine, o andaki kan şekeri düzeyine ve her şeyden önemlisi yaşam koşullarına bağlı olarak değişir.
Kısa etkili regüler insülin kullanan diyabetlilerin sabah kahvaltısı, öğle yemeği ve akşam yemeği olarak üç ana öğün ve her ana öğünden 2,5-3 saat sonra da üç ara öğün olmak üzere toplam altı öğün beslenmeleri gerekir. Hızlı etkili insülin analoğu kullananlar ise ara öğünleri atlayabilirler.
9. Ara Öğün Seçenekleri
Ara öğünde tüketilmesi önerilen standart bir besin veya yemek listesi yoktur. Çocuk ve ergenlerin beslenme alışkanlıkları değerlendirildikten sonra, hem ana öğün hem de ara öğün planı yapılmalı ve öneriler uygulanabilir olmalıdır. Ara öğünlerde karbonhidrat içeren bir besin tüketilmesi bir sonraki öğüne kadar gelişebilecek hipoglisemi riskini önler.
Ara öğünler derste olunması veya unutulması gibi nedenlerle atlanabilmekte veya açlık hissi oluşmadığı için miktarı azaltılabilmektedir. Kısa etkili insülin analoğu kullanan diyabetlilerde, ara öğün atlama veya miktarını azaltma hipoglisemiye neden olabildiği için çok sakıncalıdır. Ayrıca ara öğün almamak bir sonraki ana öğüne çok aç başlanmasına ve gereğinden fazla yenmesine neden olacağı için hiperglisemi ve vücut ağırlığının artmasına neden olabilir. Oysa düzenli ara öğün ile kan şekeri dengede tutulabilir, açlık kontrol altına alınarak kilo kontrolü sağlanabilir. Ayrıca kan kolesterol düzeyinin yükselme riski azalabilir. O nedenle ara öğünler için hazırlıklı olunmalıdır. Çocuk ve ergenler yanlarında-çantalarında, daima tüketebilecekleri uygun besinler bulundurmalıdır.
Ara öğün denildiğinde akla abur-cuburlar, yağlı ve şekerli yiyecekler gelmemelidir. Bu tür besinleri tüketmek, hem kan şekerinin aşırı yükselmesine hem de vücut ağırlığında artışa neden olacaktır. Ara öğünlerde kek, bisküvi, çikolata ve gazlı içecekler yerine taze sebze-meyveler, küçük sandviçler, galeta, grisini ile süt, yoğurt, ayran gibi besinlerden seçilebilir.
10. Tuz ve Sıvı Tüketimi
-
Tuz Tüketimi
Besinlerin pek çoğunun içinde bulunan sodyum, doğal yiyecek tuzu olarak adlandırılır. Sofra yada mutfak tuzunun da büyük bir bölümü sodyumdur. Sağlık açısından değerlendirildiğinde; sodyum organizmada sıvı dengesini sağlamada ve kan basıncının düzenlenmesinde rol oynar. Sağlıklı ve diyabet tanısı almış çocuk ve ergenlerin tuz gereksinimleri arasında bir fark yoktur. Ancak fazla tuz tüketiminin de yüksek kan basıncı (yüksek tansiyon) ile ilişkili olduğu daima dikkate alınmalıdır. Bunun için yemekleri pişirirken daha az tuz kullanılmalı ve yemeğin tadına bakılmadan tuz eklenmemelidir
- Sıvı Tüketimi
Su başta olmak üzere, içecekler ve besinlerin içeriğinde bulunan görünür/görünmez su, “sıvı” olarak tanımlanır ve bireyin günlük sıvı gereksinimi, içtiği su ve içecekler ile yediği besinlerin içindeki su ile karşılanır. Yediğimiz besinlerin sindirimi, emilimi ve hücrelere taşınması, hücrelerde yaşam ve sağlık için gerekli biyokimyasal tepkilerin oluşması, metabolizma sonucu oluşan zararlı maddelerin taşınması ve atılması, vücut ısısının denetiminin sağlanması için yeterli miktarda su tüketimi önemlidir. Yaş gruplarına göre değişmekle birlikte çocuklara günlük ortalama 8-10 su bardağı “su” önerilmektedir.
 Emzirmenin anne ve bebek sağlığı üzerindeki birçok yararlı etkisinin yanında annelerde over (yumurtalık) ve meme kanser riskini de azaltmaktadır. Dolayısıyla bebeklerin beslenmesinde ilk 6 ay sadece anne sütüne yer verilmesi, sonrasında 2 yaşına kadar anne sütüne yeterli ve uygun tamamlayıcı besinlerle birlikte devam edilmesi en sağlıklı, en uygun beslenme şeklidir.
Emzirmenin anne ve bebek sağlığı üzerindeki birçok yararlı etkisinin yanında annelerde over (yumurtalık) ve meme kanser riskini de azaltmaktadır. Dolayısıyla bebeklerin beslenmesinde ilk 6 ay sadece anne sütüne yer verilmesi, sonrasında 2 yaşına kadar anne sütüne yeterli ve uygun tamamlayıcı besinlerle birlikte devam edilmesi en sağlıklı, en uygun beslenme şeklidir.
 Tip 1 Diyabet Tedavisi
Tip 1 Diyabet Tedavisi
Tip 1 diyabet tanısı almış bireyde insülin eksikliği olduğundan tedaviye hemen başlamak gerekir. Tedavi genelde yatırılarak yapılır. Bu süreç kurumlar arası farklılık göstermekle birlikte ortalama 2-3 haftayı bulur. Tip 1 diyabet tedavisinde temel amaç: Pankreasın yapamadığı görevini yaparak eksik olan insülini yerine koymaktır. Yanısıra, sağlıklı ve dengeli beslenme planlanması, egzersiz ve diyabet eğitimi verilerek diyabetle yaşam becerisini kazandırmaktır. Diğer bir ifade ile bireyin diyabet tanısı almadan önceki haliyle yaşamının devamını sağlamaktır. Bu amaca ulaşabilmek için:
Sıkı bir kan şekeri kontrolü sağlamak,
- Normal büyüme ve gelişmenin devamlılığını sağlamak,
- Çocuk ve aileye göre hedefler belirlemek,
- Aile ve çocuğa kendi kendine bakım eğitimi vermek esastır.
1. İnsülin Nedir?
İnsülin, pankreasın beta hücreleri tarafından salgılanır ve vücutta enerji dengesini kontrol eden en önemli hormondur. Görevi kanın içindeki şekerin hücre içine girmesini sağlamaktır. Bu sayede şeker yanarak enerjiye dönüşür. Temel etkisi kan şekerini düşürmektir.
2. Diyabetin Tarihçesi
Diyabet ile ilgili en eski kayıtlar MÖ 1550’li yıllarda Mısır’da yazılmış bir papirüste bulunmuştur. Papirüste, şeker hastalığına benzer, çok idrara çıkma ile seyreden bir durumdan bahsedilmiştir. Hindular da böcek, sinek ve karıncaların bazı insanların idrarının yapıldığı yere toplandığını kaydetmiştir. Günümüzde tıp kaynaklarında kullanılan, “Diabetes” ve “Mellitus” kelimeleri Yunanca akıp gitmek anlamına gelen dia + betes ve bal kadar tatlı anlamına gelen mellitus kelimelerinden türetilmiştir. Diabetes kelimesi ilk kez Anadolu topraklarında, Kapadokya’da MS 2. yüzyılda Arateus tarafından kullanılmıştır. Arateus şeker hastalığını idrar miktarında artma, aşırı susama ve kilo kaybının olduğu bir hastalık olarak tanımlamıştır.
a. İnsülin Tedavisi
Tip 1 diyabette pankreasta üretilen insülinde eksiklik vardır ve gereksinim duyulan insülinin dışardan verilmesi gerekir.
b. Diyabetli olmayan bir kişide insülin salgısı nasıl olur?
Sağlıklı bireylerde açlık durumunda genellikle hemen hemen aynı düzeyde salgılanan insüline ek olarak, yemek sonrası gastrointestinal sistemden emilen glukoz artışının önlenmesi için insülin salgısı artar.
c. Kimler insülin kullanır?
- Tip 1 diyabetli bireyler
- Diyabet komasındaki hastalar
- Kan şekeri oral antidiyabetik ilaçlar ile kontrol edilemeyen tip 2 diyabetli bireyler
- Kan şekeri diyet ile kontrol altına alınamayan diyabetli gebeler
d. İnsülin kaynakları
Günümüzde insülin analogları kullanılmaktadır. Sığır ve domuz insülini ile domuzdan elde edilen semisentetik insülin ülkemizde kullanılmamaktadır.
3. İnsülin Tedavisine Başlarken Unutulmaması Gerekenler
Diyabetli bireylerde insülin tedavisi normal fizyolojik insülin salınımını taklit edecek şekilde kullanılmaktadır. Farklı insülinler ve insülin tedavi seçenekleri bulunmaktadır. Seçilen tedavi rejimi diyabetlinin gereksinimlerine göre biçimlendirilmelidir. Tedavi rejimi aşağıdaki durumlar dikkate alınarak seçilmelidir:
- Diyabetin tipi
- Çocuğun yaşı
- Çocuğun yaşam şekline uyumu (okul, dershane, sınav hazırlık dönemi vb.)
- Çocuğun normal yemek yeme ve egzersiz yapma alışkanlığı
- Kendi kendine kan şekerini izleme becerisi ve uygulaması
- Kontrol sıklığı
- Kan şekeri sonuçları
- Sportif faaliyet ve oyun saatleri
- Bireyselleştirilmiş kan şekeri hedefleri
4. İnsülin Saklama Koşulları
Açılmamış insülin flakon ve kartuşları son kullanım tarihine kadar buzdolabında 2º-8 ºC’de saklanabilir. Açılmış kartuş ve flakonlar oda ısısında tutulabilir, fakat güvenli ısı aralığı sağlanması zordur; bu nedenle buzdolabında tutulması önerilir. İnsülin açıldıktan sonra 28 güne kadar kullanılabilir. Kesinlikle dondurulmamalıdır. Isı kaynağından ve direk güneş ışığından ya da kuvvetli çalkalamadan hasar görebilir. İnsülin içinde küçük, beyaz partiküller; dibe çökme, tortulaşma, köpürme veya renk değişikliği olursa kullanılmamalıdır.
5. İnsülin Tedavisinde Dikkat Edilmesi Gereken Noktalar
a. Kan şekeri düşüklüğü
b. Kilo artışı
c. Uygulama bölgesinde şişlik
d. Uygulama bölgesinde yağ dokusu azalması
e. Diğer yan etkiler (Allerjik reaksiyon vb)
 Dünyada Mevcut Durum
Dünyada Mevcut Durum
Kanser beraberinde taşıdığı fiziksel rahatsızlıkların yanı sıra sosyal, maddi ve manevi yönleri ile mücadelesi zor bir hastalıktır. Dünya genelinde de kanser hastalığının yükü her geçen gün artış göstermektedir. Yirmi birinci yüzyılda kanser konusunda en önemli kontrol stratejisinin korunma ve erken teşhis olduğu bilinen bir gerçektir. Bu nedenle, kanserojen maddelerin tespiti ve gerekli önlemlerin zamanında alınması oldukça önemlidir.
Kanser hem dünyada hem de ülkemizde sebebi bilinen ölümler sıralamasında kardiyovasküler hastalıklardan sonra ikinci ölüm sebebi olması açısından önemli bir toplum sağlığı problemidir. 2002 yılında ülkemizde kanserden ölümler tüm ölümlerin %12’sini oluşturmaktayken bu oran 2009’da %21’e çıkmıştır. Özellikle ortaya çıkışının önlenebildiği, taramalarla ölümün yok edilebildiği ve erken teşhis edildiğinde tedavinin yaşam kalitesine çok şey katabildiği kanser türlerini göz önüne alırsak korunmanın önemi artmaktadır
Kanserde benzer seyir devam ettiği taktirde 2030 yılına gelindiğinde yıllık 22 milyon yeni vaka ortaya çıkması yani 2008 verilerine göre yeni vakalarda %75 artış olması beklenmektedir.
Kanser %90 çevresel,%10 oranında ise genetik faktörlere bağlı oluşmakta çevresel faktörler arasında da Tütün, Alkol, Obezite ve Enfeksiyonlar ilk sıralarda yer almaktadır. Kanserle mücadelenin en önemli basamağı olan önleme çalışmaları da bu ve diğer çevresel nedenlerle mücadeleyi ve bu mücadele konusunda geliştirilen ülke politikalarını kapsamaktadır.
Birincil korunma ile önlenebilen en önemli kanser olan akciğer kanserleri ülkemizde ve dünyada en sık görülen kanserlerdir. Tütün ile mücadelenin başarıyla yürütülmesi ile akciğer kanseri başta olmak üzere larinks, mesane, pankreas, serviks, farinks ve ağız boşluğu kanserleri büyük ölçüde yok edilebilecektir.
Dünyada 15 yaş üzeri nüfusta her üç erişkinden biri yaklaşık 1,2 milyar (kimi kaynaklarda 1,3-1,5 milyara yakın kişi) tütün kullanmaktadır. Türkiye’de 15 yaş üzeri nüfusta yaklaşık 15 milyon kişi tütün kullanmaktadır.
Dünya genelinde tütün kullanımına bağlı hastalıklar nedeniyle yılda yaklaşık 6 milyon kişi ölmektedir. Ülkemizdeki tüm ölümlerin % 23’ü tütüne bağlı hastalıklar sebebiyle olmaktadır. Tütün kullanımı bu şekilde devam ettiği taktirde 2030 yılına gelindiğinde tütün kullanımı nedeniyle yılda ölen kişi sayısının yılda 8 milyonu geçmesi beklenmektedir. Türkiye’de ise eğer önlem alınmazsa sigaraya bağlı olan yılda 100 000 ölümün, 2030 yılına gelindiğinde yılda 240 000 olması beklenmektedir.
Dünya Sağlık Örgütü, tarafından sağlığa çok farklı yönlerle zararlı olduğu belirtilen alkolün en önemli sağlık etkilerinden biri kanser olup çok çeşitli kanserlere yol açtığı bilinmekte, kansere bağlı mortalite ve potansiyel yaşam yılı kaybının önemli bir nedeni olmaya devam etmektedir.Bütün bunların dışında alkolün sosyal ve ekonomik olarak da birçok zarar verici etkiye sahip olduğu bilinmektedir. Sağlığa verdiği zararların arasında çeşitli kanserlere yol açması Sağlık, ekonomik ve sosyal zararlarıyla çok yönlü olarak devletlere yük oluşturmakta olduğundan Uluslararası Alkol Eylem Planları gündeme gelmiştir.
DSÖ Avrupa Bölgesi, 1992’de ve 2000 yıllarında alkol eylem planını onaylayan ilk bölge olmuştur. 2006 yılında Avrupa Komisyonu, gençleri, çocukları ve doğmamış bebekleri korumaya odaklanarak;
- Alkole bağlı zararın azaltılmasında;
- Alkole bağlı karayolu kazalarının sebep olduğu yaralanma ve ölümleri azaltmada;
- Yetişkinler arasında alkole bağlı zararı önlemede
- İşyerindeki olumsuz etkiyi azaltmada ve
- Alkol tüketiminin etkisi hakkında bilgilendirme, eğitim verme ve farkındalığı arttırmada ve AB düzeyinde ortak bir kanıt temeli oluşturma ve sürdürmede Üye Devletleri desteklemek için bir AB stratejisi bildiriminibaşlatmıştır.
Dünya Sağlık Örgütü 63’üncü Dünya Sağlık Asamblesi, 2010 yılında WHA 63.13 kararını kabul ederek, alkolün zararlı kullanımını azaltmak amacıyla küresel stratejiyi onaylamıştır. Dünya Sağlık Örgütü, Üye Devletleri küresel stratejiyi uygun bir şekilde kabul edip uygulamaya çağırmıştır. Alkolün zararlı kullanımını önlenmeyi ve azaltılmasını ve küresel stratejinin uygulanmasını öncelikli hedef olarak belirlemiş ve her düzeyde yeterli mali ve insan kaynakları sağlamayı gaye edinmiştir.
Arzı kısıtlama tedbirleri (alkollü araç kullanma politikaları ve karşı tedbirleri, alkol pazarlama politikaları, alkol vergileri, satış noktası yoğunluğu ve satış gün ve saatleri üzerindeki sınırlamalar, asgari satın alma yaşı) ve talebi azaltma tedbirleri (sağlık hizmetlerinde ve işyerinde erken tespit ve kısa müdahaleler, tedavi ve rehabilitasyon programları) olarak tanımlanan alkol kontrolü stratejileri, alkole bağlı zararların nasıl azaltılacağı hususunda çözüm önerileri ortaya koymaktadır.
Obezite küresel boyutta önemli bir halk sağlığı sorunudur. Dünyada hem gelişmiş ülkelerde hem de gelişmekte olan ülkelerde obezite her geçen gün artış göstermektedir. DSÖ tarafından Asya, Afrika ve Avrupa'nın 6 ayrı bölgesinde yapılan ve 12yıl süren MONICA çalışmasında obezite prevalansında 10 yılda %10-30 arasında bir artış saptandığı bildirilmiştir.
DSÖ verilerine göre fazla kiloluluk ve obezite, Avrupa'daki yetişkinlerde Tip 2 diyabet vakalarının %80'inden, iskemik kalp hastalıklarının %35'inden ve hipertansiyonun %55'inden sorumludur ve her yıl 1 milyondan fazla ölüme neden olmaktadır. Hiçbir önlem alınmadığı takdirde, obezite prevalansındaki artışın da 1990'lardaki hızıyla devam ettiği düşünüldüğünde, Avrupa'da 2010 yılına kadar 150 milyon yetişkin, 15 milyon çocuk ve adolesanın obez olacağı tahmin edilmektedir. Obezite ve kanser ilişkisine dair günümüze dek yapılmış epidemiyolojik çalışmalarda obezitenin kolon, endometrium, postmenapozal meme kanseri, böbrek, özefagus, pankreas, safra kesesi, karaciğer ve hematolojik kanserler ile ilişkisi gösterilmiştir( Dünya Kanser Araştırma Fonu ve Amerika Kanser Araştırma Enstitüsü Raporu 2007).
DSÖ’nün 2003 yılında yayınlamış olduğu raporda kanserojen olduğu belirtilen obezitenin kansere yol açma mekanizmaları oldukça komplike olup henüz tam olarak aydınlatılabilmiş değildir. Öne sürülen mekanizmalar arasında; obezite ilişkili hormonlar, büyüme faktörleri, enerji metabolizmasındaki bozukluklar, farklı sinyal yolakları ve inflamatuar mekanizmalar yer almaktadır (Calle ve ark. 2004, Drew ve ark. 2012, Dalamaga ve ark. 2012, Gallagher ve ark. 2011, Hursting ve ark. 2010, Chen J. ve ark. 2011, Harvey ve ark. 2011).
Obezite kansere neden olmasının haricinde kanser tedavisine yanıtın azalmasına, kötü prognoz ve artmış kansere bağlı mortaliteye de yol açmaktadır (Kaidar- Person ve ark. 2011, Parekh N. Ve ark. 2012).
Doğada yaygın bulunan ve lifsi özellik gösteren asbest, akciğer zarının (plevra) malign tümörü olan mezotelyoma ve akciğer kanserine doğrudan sebep olabilmektedir. Ayrıca kalıcı fonksiyonel kayıplara yol açan akciğer ve akciğer zarında kalıcı harabiyete (asbestozis, diffüz plevral fibrozis) de yol açabilmektedir. Söz konusu bu sorunlar, asbest ile yeterli miktar ve sürede temas etmiş popülasyonlarda bir "endemi" şeklinde görülmektedir. Önümüzdeki 30 yıl boyunca gelişmiş ülkelerde endüstriyel asbest teması sebebiyle 500.000 kişinin kanser gelişmesi sonucu kaybedilmesi beklenmektedir. Dünyada Asbest teması esas olarak endüstriyel alanda gerçekleşmekte iken, ülkemizde asıl sorun kırsal alanda gerçekleşen Çevresel Maruziyettir.

Radon gazı yıllardır bilinen önemli bir kanserojendir ve doğal kaynaklardan yayımlanmaktadır. Akciğer kanserlerinde sigaradan sonra en önemli etken olup, akciğer kanserlerinin %3 ile 15’inden sorumludur. DSÖ’ye göre ev içi radon seviyeleri de 200-400 Bekuerel/mm3 arasında normal kabul edilmekte ayrıca ülkelerin önleyici tebirler ile ıslah edici tedbirler açısından etkin olanını seçmeleri için maliyet etkinlik analizi yapmalarını, ülke genelinde yapılan araştırmalar ile ev içi radon seviyelerinin tesbitini, coğrafik yapılarına göre radon haritalarının çıkarılmasını ve ulusal radon seviyeleri eşik değerlerinin tespit edilmesini öncelikli olarak önermektedir.
Tüm bu gelişmeler ile, yıllardır ev içerisi maruziyetinin kanserojen olduğu bilinen Radon gazı ile etkileşim konusu ne yazık ki ancak son yıllarda devletlerin gündemine gelmeye başlamıştır. Avrupa Birliği üye ülkelerinde konu ile ilgili çalışmalar yeni başlamış ve İsveç dışında ülke genelinde yürütülen ulusal bir kontrol programına rastlanılmamıştır. İsveç ise çok kısa süre öncesinde ilk defa 2012-2020 Radon Kontrol Programını yayınlamıştır.
Solaryumlar aracılığıyla olan UV maruziyeti konusunda yapılmış pek çok bilimsel çalışma bulunmaktadır. Bu çalışmalarda insanlarda özellikle cilt kanseri riskinde istatistiksel olarak anlamlı risk artışı oluşturduğunun gösterilmesi ve oldukça fazla sayıdaki laboratuar çalışmasında ve hayvan deneylerinde de kanserojenik etkilerin gösterilmiş olması dolayısıyla IARC tarafından 2009 yılında grup 1 kanserojen olarak sınıflandırılmıştır.
CDC, ICNIRP, DSÖ gibi pek çok uluslararası sağlık kuruluşu tarafından sağlık etkileri ve özellikle de kanserojen etkisi dolayısıyla bu cihazların kullanımına dair belirli kısıtlamalar getirilmesi gerektiği belirtilmiştir. Pek çok ülkede yakın tarihte bu konuda düzenlemelere gidilmiş, özellikle de<18 yaşta kullanım yasaklanmıştır.
Elektromanyetik alanlar, kablosuz internet, cep telefonları ve kanser ilişkisi teknolojinin gelişmesiyle beraber gündeme gelmiş, pek çok araştırma ve bilimsel yayına konu olmuştur. IARC tarafından düşük frekanslı elektromanyetik alan yayan cihazların kanserojen olup olmadığına dair günümüze dek yapılan tüm çalışmalar değerlendirilmiş, bu konuda yeterli veri olmadığının belirtilmesine karşın “olası kanserojen” yani Grup 2 B olarak sınıflandırılmıştır. Bununla beraber, uluslararası çalışmalar halen devam etmektedir
Türkiye ve dünyada pek çok maddenin kanser yaptığı veya kanser oluşumunu önlediği tartışılmakta, bu maddelere dair bilimsel araştırmalar yapılmakta; ancak bu araştırmaların sonucu her ne olursa olsun çoğu zaman doğru olmayan ve spekülatif nitelik taşıyan haberler dünya basınında zaman zaman yer almaktadır. Bu haberlere karşı NCI, DSÖ, IARC gibi birtakım uluslararası sağlık ajansları tarafından hazırlanan raporlar kamuoyu ile paylaşılmakta ve bilinçlendirme faaliyetleri yürütülmektedir.
Türkiye’de Mevcut Durum ve Planlamalar
Tütün Kontrol Çalışmaları 
Tütün kullanımının en yaygın şekli sigaradır ve sigarayla mücadele yıllardır sağlık politikalarımızın ana unsurlarından birini teşkil etmektedir. Bu konuda yapılan ilk yasal düzenleme 4207 sayılı kanun ile 1996 yılında yürürlüğe girmiştir.
28 Nisan 2004 tarihinde DSÖ tarafından kabul edilen Tütün Kontrolü Çerçeve Sözleşmesi (TKÇS) , Sağlık Bakanımız Sayın Prof. Dr. Recep Akdağ tarafından imzalanmış ve ardından TBMM’de kabul edilerek yürürlüğe girmiştir ve bunu takiben Ulusal Tütün Kontrolü Programı hazırlanmıştır.2008-2012 yılları arasında yürütülen Ulusal Tütün Kontrol Programı dahilindeki en önemli uygulama “%100 Dumansız Hava Sahası” olup 19 Mayıs 2008 tarihinde yürürlüğe girmiştir. Ekim 2010 tarihinde de “Alo 171 Sigara Bırakma Danışma Hattı” kurulmuş ve vatandaşlarımıza sigara bırakma konusunda telefon ile eğitimli personel ve uzmanlarca bu konuda destekte bulunulmaya başlanılmıştır.
Bunun dışında; tütün ürünlerinde vergi oranlarında %80.25’lik vergi artışı yapılmış, sigara denetimleri artırılarak tablet bilgisayar ve GPS ile izlem teknolojisi kullanılmaya başlanmış, sigara paketleri üzerinde yazılı ve resimli uyarılarda düzenlemeler yapılarak medyada sigaraya karşı uyarıcı tanıtım filmlerinin yayınlanması zorunluluğu getirilmiş, sigara firmalarının sponsorlukları yasaklanmış ve sigara polikliniklerinin sayısı 423’e çıkarılmıştır.
Bütün bu sağlık politikalarının sonucunda 1993 yılında %33,6 olan sigara tüketimi 2012 yılında %27’ye kadar düşmüştür. Kişi başı sigara tüketimi ise 2000-2011 yılları arasında %25,9 oranında azalmıştır.
Ayrıca; 19 Temmuz 2009 – 1 Temmuz 2010 arasında, İstanbul’da yapılan araştırma sonuçlarına göre solunum yolu enfeksiyonu ve astım krizi nedeniyle olan başvurularda %20 civarında azalma tespit edilmiştir.
Yasanın ve Ulusal Tütün Kontrol Programının uygulanması aşamasında da devam eden politik kararlılık, Türkiye’deki başarının en önemli ayağını oluşturmuştur. Türkiye bu politik kararlılık ve istikrarlı uygulamaları nedeniyle DSÖ tarafından 2 yıl ara ile ödüllendirilmiştir. Sonuçta Türkiye, 12 Temmuz 2012 tarihindeki yasal düzenlemede yapılan değişikliklerin uygulamaya girmesi ile DSÖ’nün MPOWER kriterlerinin tamamını karşılayan ilk ülke konumuna gelmiştir.
Ülkemizde sigara ile mücadele devam etmekte sağlık politikalarımız bu konuda sürekli dünya standartlarına göre düzenlenmektedir.
Türkiye Obezite (Şişmanlık) ile Mücadele ve Kontrol Programı
2010 yılında başlatılan Türkiye Obezite (Şişmanlık) ile Mücadele ve Kontrol Programı’nın amacı, ülkemizde görülme sıklığı giderek artan, çocuklarımızı ve gençlerimizi etkileyen bu hastalıkla etkin şekilde mücadele etmek, toplumun obezite ile mücadele konusunda bilgi düzeyini artırarak bireylerin yeterli ve dengeli beslenme ve düzenli fiziksel aktivite alışkanlığı kazanmalarını teşvik etmek ve böylece ülkemizde obezite ve obezite ile ilişkili hastalıkların (kalp-damar hastalıkları, diyabet, bazı kanser türleri, hipertansiyon, kas-iskelet sistemi hastalıkları vb.) görülme sıklığını azaltmaktır.
Ayrıca, ülkemizde çeşitli kamu kurum ve kuruluşları, üniversiteler, özel sektör, sivil toplum kuruluşları vb. pek çok kurum ve kuruluş tarafından obezitenin önlenmesine yönelik çeşitli programlar, projeler ve eğitim çalışmaları sürdürülmektedir. Sürdürülen bu çalışmaların koordinasyon içinde olması ve bir yol haritası dahilinde yürütülmesi başarı düzeyini etkileyen önemli bir husustur. Eylem planı ile ülkemizde planlanan çalışmaların belirli bir program dahilinde yapılması, ölçülebilir, izlenebilir olması ve eşgüdümün sağlanması da amaçlanmaktadır
Asbest Projesi
 Bakanlığımızca yapılan ilk çalışmalar 2009 yılında başlamıştır. Özellikle Türkiye’nin jeolojik yapısı itibariyle asbestin yoğun olduğu bir ülke olması ve gelişmiş ülkelerde mesleki temas ön planda iken bizde hem mesleki hem de çevresel temasın yoğun olması dolayısıyla ülke genelinde farklı bölgelerde asbest analiz ve ıslah çalışmaları yürütülmüştür.. Burada izlenen yöntemleri şu şekilde özetlemek mümkündür;
Bakanlığımızca yapılan ilk çalışmalar 2009 yılında başlamıştır. Özellikle Türkiye’nin jeolojik yapısı itibariyle asbestin yoğun olduğu bir ülke olması ve gelişmiş ülkelerde mesleki temas ön planda iken bizde hem mesleki hem de çevresel temasın yoğun olması dolayısıyla ülke genelinde farklı bölgelerde asbest analiz ve ıslah çalışmaları yürütülmüştür.. Burada izlenen yöntemleri şu şekilde özetlemek mümkündür;
- Sağlık Müdürlükleri elemanlarınca köylere gidilerek muhtar ve vatandaşlarla görüşülmüş ve toprakla temasın olabileceği yerler tespit edilmeye çalışılmıştır. Tespit edilen yerlerin birçoğunda evlerin boyanması, yolların asfaltlanması, asbestli toprağın getirildiği yerlerin kapatılması ve halkın bu toprağı kullanmaması için Müdürlük, Valilik, Belediye, Kaymakamlık ve ilgili Bakanlıkların İl Müdürlüklerince çalışmalar yürütülmüştür.
- Özellikle bir çok evin boyanması sağlanmış, maddi durumu olmayan vatandaşlarımız Kaymakamlıkların yapmış olduğu maddi yardımlarla evlerini boyamış, bir çok köy yolu asfaltlanmış, birçok yerde kullanım engellenmiş ve eğitim çalışmaları yürütülmüştür.
Kasım 2013 yılında Sağlık Bakanlığı Kanser Daire Başkanlığı ve Çevre Daire Başkanlığı koordinatörlüğünde başlatılan Ulusal Asbest Islah Projesi 2 fazdan oluşmaktadır.
Ulusal Radon Haritalaması
Ülkemizde 81 ilde yapılacak ölçümlerle “Türkiye Radon Haritası” oluşturulması ve sonrasında” Ulusal Radon Kontrol Programı” geliştirilmesi planlanmıştır. Bu çerçevede;
- Projeyi ortaklaşa yürütmek üzere TAEK ile Radon protokolü yapılmıştır.
- “Türkiye Radon Haritası” oluşturulmak üzere 81 ilde Radon ölçümleri yapılacak ve bu konuda ilgili personele TAEK ve bakanlığımızca eğitim düzenlenmiştir.
Ulusal Radon Haritalama Projesi sonrasında DSÖ tarafından belirlenen standart değerlerin üstünde Radon ölçümü yapılan yerlerde ıslah projesi başlatılması planlanmaktadır
Solaryum Merkezleri ve Solaryumlar
CDC, ICNIRP, DSÖ gibi pek çok uluslararası sağlık kuruluşu tarafından sağlık etkileri ve özellikle de kanserojen etkisi dolayısıyla solaryumların kullanımına dair belirli kısıtlamalar getirilmesi gerektiği belirtilmiştir. Bu ajansların yayınladıkları raporlarda özellikle 35 yaş altındaki kişilerin melanom geliştirme riski diğer yaş gruplarından yüksek olduğundan ülkelerde özellikle <18 yaştakiler için bu kısıtlamaların önem arz etmekte olduğu vurgulanmıştır.
Bu konuda birçok ülkede yasal düzenlemelere gidilerek bu ülkelerin bir kısmında tamamen, bir kısmında ise 18 yaşın altındakiler için solaryum kullanımı yasaklanmıştır.
Elektromanyetik Alanların Sağlık Etkilerinin İzlem ve Değerlendirilmesi 
Mevcut bilimsel verilere göre baz istasyonları veya cep telefonlarının kansere yol açtığına dair ya da insan sağlığına olumsuz etkisini gösteren net bir kanıt bulunmamaktadır.
Ülkemizde mevcut baz istasyonlarının kurulumu ve çalışmaları sırasındaki elektromanyetik alan yayınımları yasal olarak Bilgi Teknolojileri ve İletişim Kurumunun (BTK) tarafından denetlenmekte ve takip edilmektedir.
Baz istasyonlarının kanser yapıcı etkileri Dünya Sağlık Örgütü’ne bağlı faaliyet gösteren Uluslararası Kanser Araştırma Ajansı tarafınca takip edilmektedir. Türkiye, IARC’ın 24 aktif üyesinden birisi üyesi olarak konu ile ilgili bilimsel gelişmeleri yakından takip etmekte ve kamuoyu ile paylaşmaktadır.
Kanser Raporları
Uluslararası Kanser Önleme Ajansı (IARC)’ın 24 aktif üyesinden biri olarak güncel bilimsel veriler tarafımızca takip edilmekte ve kanserojen olduğu veya önlediği iddiasıyla basında yer alan veya kamuoyunda tartışılan maddelere yönelik geniş literatür incelemesi yapılarak ayrıntılı bilgi notları ve bilimsel raporlar hazırlanmaktadır. Mevcut raporlarımıza örnek olarak;
- Elektromanyetik Alanlar Cep Telefonları ve Kanser raporu,
- Hipertermik Radyoterapi raporu,
- Homeopati Raporu,
- Brokoli, Zencefil, Fitalat, Formaldehit, Esmer Şeker, Bisfenol A ve Kanser Raporları verilebilir.
Hazırlanan bu bilgi notu ve raporlar ile ilgili basın müşavirliğine bilgi verilmekte, zaman zaman da basın ve kamuoyu ile paylaşılmaktadır.
Epidemiyolojik Araştırmalar
Kanser ve kanser sebep olabilecek etkenler ile ilgili vatandaş, kamu veya özel kuruluşların talep, görüş, şikayetleri ve basında çıkan haberler Dairemizce değerlendirilip, mevcut verilerle gereken araştırmalarda yapılarak, gerekli durumlarda danışma kurullarının da görüşleri alınarak cevaplar hazırlanmaktadır.
 Tip 1 Diyabetin Nedenleri Nelerdir?
Tip 1 Diyabetin Nedenleri Nelerdir?
Tip 1 diyabet gelişiminde üç önemli risk faktörü vardır:
- Kalıtımsal (genetik) faktörler
- Kişinin kendisine karşı geliştirdiği allerji
- Çevresel etkenler (virüs, kimyasal maddeler)
Tip 1 Diyabetin Belirtileri Nelerdir?
Tip 1 diyabeti olan kişilerde pankreas yeterli insülin üretemez. İnsülin eksikliği nedeniyle dolaşımdaki şeker hücre içine giremez ve enerjiye dönüştürülemez. Dolaşımdaki şekerin hücre içine girememesi kan şekerinin yükselmesine ve böbreklerden süzülerek idrarla atılmasına neden olur. Şekerin idrara geçmesi idrarla sıvı kaybına da neden olur ve bu kayıp karşılanmaz ise vücutta susuzluğa yol açar. Halsizlik ve yorgunlukla birlikte diyabetin tipik belirtileri ortaya çıkar.
Belirti ve bulgular:
- Sürekli susama hissi/ağız kuruluğu.
- Çok su içme: İdrarla kaybedilen vücut suyunun eksikliğini gidermek için.
- Sık sık ve bol miktarda idrara çıkma: Dolaşımdaki fazla şekeri vücuttan atmak için.
- Gece idrara çıkma ve hatta yatağını ıslatma.
- Sık yemek yeme: Besinler ile alınan şeker hücre içine geçemediğinden ve enerji üretmek için kullanılamadığından açlık hissi olur. Başka bir deyişle varlık içinde (yüksek kan şekeri) yokluk (açlık) çekilir. Bu da sık yemek yemeye yol açar. Küçük yaştaki çocuklarda bu durum fark edilmeyebilir.
- Kilo kaybı: Hücrelerin içine şeker giremediği için, vücut enerji üretmek için kendi yağ ve proteinini yakmaya başlar. Yağ dokusu ve kas yıkımı nedeniyle kilo kaybı olur.
- Davranış değişikliği: Gece idrarını yapmak için çok sık uyanan kişi kaliteli bir uyku uyuyamaz, ayrıca şeker yüksekliği de davranış değişikliklerine neden olur.
- Diyabet belirtileri diyabetlilerin çoğunda bir aydan kısadır ve bu belirtiler fark edilemediği zaman çocuklar genellikle diyabetik ketoasidoz denilen koma halinde hastaneye gelirler. Ketoasidoz koması çok ciddi ve hayatı tehdit eden bir durumdur.
Tip 1 Diyabette Tanı
Diyabet tanı kriterleri açlıkta, toklukta veya rastlantısal olarak bulunan kan şekeri düzeylerine göre yorumlanmalıdır.
Kişinin 8 saat açlığı takiben bakılan kan şekeri 126 mg/dl. üzerinde ise veya Oral Glukoz Tolerans Testinin 2. saatindeki kan şekeri 200 mg/dl. üzerinde ise; polidipsi, poliüri gibi belirtilerin olduğu bireylerde herhangi bir zamanda bakılan kan şekeri 200 mg/dl’nin üzerinde ise “diyabet” olarak tanımlanır.
 Asbest Nedir?
Asbest Nedir?
Asbest, tabiatta doğal olarak bulunan ve lifsi (iğsi) yapıda olan bir mineral grubuna verilen ortak isimdir. Asbest grubunda yer alan minerallerin temel ortak özelliği lifsi yapıda olmalarıdır.
Lifsi minerallerin boy : en oranı 3’ten fazladır. Yani boyları enlerinden en az 3 misli veya daha fazla uzundur. Asbest mineralleri bu lifsi yapısal özellikleri nedeniyle “fibröz mineraller” olarak da anılırlar. Mineraller bu yapı sayesinde ısı, sürtünme ve baskıya yani strese dayanıklıdırlar, lifsi yapıları onlara mükemmel bir yalıtım yeteneği verir. Bu özellikleri sayesinde asbest endüstride, yaklaşık 3.000 iş kolunda yaygın kullanım alanı bulmuştur.
Asbest, yeryüzünün toprak örtüsünde doğal olarak bulunur. Yerkabuğunu oluşturan kayaların yapısında da değişen oranlarda asbest mineralleri vardır. Özellikle volkanik aktivitenin yüksek olduğu alanlarda, asbest, yer yer yoğun birikimler halinde yeryüzü örtüsünde bulunur
Son yüz yılda asbest ile insan arasında yoğun bir temas yaşanmıştır. Asbest temasının gelişmiş ülkelerdeki nedeni esas olarak madencilik ve endüstri ortamlarında gelişen mesleksel ilişkilerdir. İşçiler asbest madenlerinde ve bazı iş kollarında doğrudan, bazı iş kollarında ise zaman zaman doğrudan veya dolaylı olarak asbest ile temas etmişlerdir. Yine bu maden veya iş yerlerinin çevresinde yaşayanlar ise oluşan çevre kirliliği nedeniyle, daha düşük yoğunlukta da olsa asbest ile temas etmek durumunda kalmışlardır.
Gelişmekte olan ülkelerde ise asbest teması, sanayinin gelişimine koşut olarak yavaş yavaş artmaktadır. Özel bir temas şekli olarak, bazı coğrafi bölgelerde doğal toprak örtüsünde yer yer bulunan kontaminasyon nedeniyle, özelliklerini detaylı olarak ileride aktaracağımız şekilde, asbest teması kırsal alanda da gerçekleşebilir.
Halen gelişmiş ülkelerin tümünde asbest kullanımı yasaklanmıştır. Ülkemizde de 2010 yılında asbest üretimi ve kullanımı tamamen yasaklanmıştır. Ancak bu tarihe kadar üretilen ve kullanılan asbest halen hayatımızın her anında yer almaktadır. Gelişmekte olan bazı ülkelerde, Hindistan, Rusya ve gelişmemiş ülkelerde asbestin üretimi ve endüstride kullanımı devam etmektedir.
Asbest üretimi ve kullanımının yasaklandığı ülkelerde bu iş kolları yavaş yavaş asbestten farklı maddeler kullanmaya, örneğin cam elyafı kullanmaya dönmüş, böylece iş kollarında asbestten risksiz ortamlar oluşmaya başlamıştır. Ancak daha önce kullanılan ürünler nedeniyle asbest teması devam etmektedir. Örneğin eski model arabalarda fren sistemlerinin tamiri sırasında, eski binaların yıkımında, gemi söküm atölyelerinde, eski tip kaynak ve eski tip yüksek ısı ocaklarında çalışanlarda asbest ile temas mümkündür ve hala bu iş kollarında sorun devam etmektedir.
Yukarıda sıralanan bütün bu özellikleri dikkate alarak asbest ile doğal toplumsal yaşantıda insan temasını epidemiyolojik olarak aşağıdaki gibi sınıflandırabiliriz:
- Mesleksel temas (endüstri nedenli temas)
- Primer: Asbest madeni,
- Sekonder: Asbest içeren madde ile çalışan iş yerleri, örneğin eternit, tekstil sanayii.
- Tersiyer: Meslek ortamından çevresel temas:
- Domestik temas: İş yerlerinde çalışanların eve getirdikleri elbiseler nedeniyle temas,
- Yerleşim – komşuluk yoluyla temas,
- Çevresel temas: Yaşam ortamlarında kullanılan bazı malzemelerdeki asbest kontaminasyonu nedeniyle genel popülasyonun teması.
- Kırsal alanda asbest teması: Kırsal alanda yaşayan köylülerde gerçekleşen temas.
- Kırsal Alanda Asbest Teması
Aktoprağın sahip olduğu lifsi yapısı ve esnekliği sayesinde kazandığı ısı ve su yalıtım özellikleri geleneksel hayat içinde köylüler tarafından fark edilmiş, öğrenilmiş, böylece kırsal alan yaşayanlarınca kullanılmaya başlanmıştır. Aktoprağın hemen köylerin etrafında, yakınında doğal olarak kolayca bulunması, kolay çıkarılması, kolay kullanılması ve tabii parasız olması nedeniyle kullanımı yaygın kabul görmüştür. Sosyo-ekonomik hayata kabulü ve sık kullanımı nedeniyle bu tür toprak çeşitleri yöre yaşayanları tarafından bazı bölgelerimizde “aktoprak”, bazı bölgelerimizde “çorak toprak”, “geven toprak”, “göktoprak”, “çelpek”, “höllük” veya “ceren toprağı” adıyla da adlandırılarak diğer toprak çeşitlerinden ayırt edilmiştir.
Bu toprakların rahat bulunduğu yerlerde yaşayan köylüler, geçen zaman boyunca aktoprağın -içeriğindeki asbest lifleri nedeniyle- toprağın ısı ve su yalıtımı gibi yararlı etkilerini tecrübe yoluyla öğrenmişler ve evlerinin badana-sıva işinde, çatıların ısı ve su yalıtımında, ateş yakılan ocakların yalıtımında aktoprağı yaygın olarak kullanmışlardır.
- Türkiye’de Mevcut Durum Bilgilerine Göre Asbest Karışımlı Aktoprak Kullanım Yaygınlığı
Yukarıda tanımlanan asbest karışımlı aktoprak kullanım şekli, aktoprağın bazı bölgelerde doğal olarak bulunma özelliğine bağlı olarak ülkemizin bazı yörelerinde nispeten sık, bazı yörelerinde nadir olarak bulunabilir, bazı yörelerde de yoktur.
Bugüne değin aktoprak nedenli hastalıkların sık görüldüğü iller Kütahya, Eskişehir, Diyarbakır, Sivas ve Elazığ’dır. Nispeten daha nadir olmak üzere Afyon, Konya, Isparta, Tokat, Kayseri, Gaziantep ve Hatay’da görülür. Biraz daha seyrek olarakta Denizli, Antalya, Burdur, Kahramanmaraş, Malatya, Adana, Şanlıurfa, Yozgat, Çankırı, Çorum ve Çanakkale de de bu tür hastalıklara beklenenden daha sık olarak rastlanmıştır. Resim 38’de yer alan haritada çalışacağımız iller yer almaktadır. İstanbul, İzmir, Ankara, Bursa ve Samsun illerinde de ağırlıklı sorun mesleksel temastır.
Asbest ile kırsal alanda kullanılan aktoprak nedeniyle oluşan temas şekli 1980’li yılların sonuna dek bazı bölgelerimizde yoğun biçimde devam etmiştir. Ulaşım imkânlarının artması ile aktoprağın kullanımı giderek kireç ile yer değiştirmiş, 1990’larda da kullanımı azalmaya başlamış, halen kullanım oldukça azalmıştır. Ancak bugün için Türkiye’de, kırsal alanda yaşama nedeniyle asbest ile temaslı 1.000000 civarında kişi yaşadığı, yaklaşık 90.000 kişinin de temasa devam ettiği öngörülmektedir.
Türkiye Asbest Kontrolü Stratejik Planı 2012 yılında başlatılmış olup bu kapsamda asbeste bağlı gelişen hastalık vakaları illerden toplanarak olası asbest teması olan bölgeler tespit edilmiştir. Projenin ikinci aşamasında bu bölgelerden alınan örneklerden asbest analizi yapılacak ve sonucu müsbet gelen bölgelerde ıslaha yönelik planlamalara gidilecektir.
- Asbest Teması Nedenli Hastalıklar
Asbestin gerek doğada serbest olarak bulunması gerekse endüstride yaygın kullanımı nedeniyle her insan asbest ile temas eder. Yaşanılan yere bağlı olarak değişmekle beraber günde ortalama 10.000 – 15.000 arası asbest lifi soluyabiliriz. Suda da asbest lifleri bulunur, lif miktarı litrede 200.000’ e ulaşabilir. Bu kaçınılmaz temas nedeniyle her insan günlük yaşamda asbest ile temas eder. Her insanın akciğerlerinde asbest lifleri belli sayılara kadar bulunabilir. Hastalık oluşturmada asbest ile artan temas süresi, çok yoğun temas ve akciğerde artan asbest yükü artan risk getirir. Kısa süreli, düşük konsantrasyonda asbest solumak zaten doğal ortamda yaşamayla temas edilen lif miktarından fazla bir riske neden olmaz.
Asbestin nefes yoluyla alındıktan sonra solunum sistemi üzerine oluşturduğu etkilenim sonucu ortaya çıkan, kesin kanıtlanarak tanımlanmış hastalıklar-patolojiler şunlardır:
- Kalsifiye veya kalsifiye olmayan plevral plak (akciğer zarı üzerinde kireçlenme yapmış veya yapmamış lokal zar kalınlaşmaları),
- Diffüz plevral fibrozis (akciğer zarında çepeçevre kalınlaşma),
- Benign asbest plörezisi (akciğer zarları arasında iyi huylu su toplanması),
- Asbestozis (akciğerlerde asbest toplanmasına bağlı sertleşme ve bozulma),
- Yuvarlak atelektazi (akciğerde küçük sönmüş alanlar),
- Mezotelyoma (akciğer zarı kanseri),
- Akciğer kanseri.
Bu hastalıklar asbest ile temas etmiş topluluklarda normal insan topluluklarına göre çok daha sıktır.
Asbest’in yol açtığı hastalıkların ekonomik yükü de olukça büyüktür. Asbest’in yol açtığı hastalıkların tedavisi için Almanya’nın yıllık harcaması 290 Milyon Euro’yu bulmaktadır. Japonya’da ise bugüne değin toplam 27 Milyar Yen harcandığı belirtilmektedir.
Önümüzdeki 30 yıl boyunca sadece mezotelyoma hastalığının gelişmiş ülkelere maliyeti 300 Milyar USD’den fazla olacaktır. Halbuki asbest teması önlenebilir bir durumdur. Dolayısıyla asbest nedenli hastalıklar da tamamen önlenebilir hastalıklardır. Nitekim başta gelişmiş ülkeler olmak üzere dünyanın bir çok bölgesinde asbest nedenli hastalıkların önlenmeleri için büyük çabalar gösterilmektedir. Türkiye Asbest Kontrolü stratejik Planı da bu tür çalışmaların en kapsamlı ve ne önemli örneklerinden birisidir.
- Kanser Önleme Konusunda Bilgilendirme Çalışmaları
Kanser beraberinde taşıdığı fiziksel rahatsızlıkların yanı sıra sosyal, maddi ve manevi yönleri ile mücadelesi zor bir hastalıktır. Dünya genelinde de kanser hastalığının yükü her geçen gün artış göstermektedir. Yirmi birinci yüzyılda kanser konusunda en önemli kontrol stratejisinin korunma ve erken teşhis olduğu bilinen bir gerçektir. Bu nedenle, kanserojen maddelerin tespiti ve gerekli önlemlerin zamanında alınması oldukça önemlidir.
Hızla ilerleyen endüstri çağında kanserojen tartışmaları her geçen gün artmakta ve kamuoyunun gündemini meşgul etmektedir. Son yıllarda kanserojen maddeler aynı zamanda global endüstriyel ürünler üzerinde de ciddi tartışmalar doğurmaktadır. Bu tartışmaların bir kısmı gerçek bilimsel veriler ışığında olmak ile beraber, bir kısmı ise kanıta dayandırılamayan ve bir takım çıkarlar doğrultusunda hizmet veren hipotezler şeklindedir.
Sağlık Bakanlığı Kanser Dairesi, kamuoyunun gündemini meşgul eden ve kanserojen olma ihtimali olan her konuyu, en kısa sürede gündemine alıp, yurt içi ve yurt dışı ilgili kurum, kuruluş ve bilim insanları ile birlikte değerlendirmek ve kamuoyunu bilgilendirmek ile kanunen sorumludur. Bu nedenle, tüm bilim insanlarımızın kanserojen olma ihtimalini yüksek olarak gördükleri başlıkları ellerindeki veriler ile Kanser Dairesi’ne iletmeleri durumunda ilgili konu en kısa sürede gündeme alınıp, gerekli incelemeler yapılacak ve değerlendirme sonuçları hakkında kamuoyu da bilgilendirilecektir.
Bilimsel veriler ve teknoloji her geçen gün hızla gelişme göstermektedir. Kanserojen şüphesi olan etkenler hakkında hazırlanılan raporlar, rapor hazırlanma tarihi için geçerlidir. Kanser Dairesi, ilgili bilimsel verileri düzenli takip etmek, daha önceden yayımladığı raporları tekrar güncellemek ve kamuoyuna en güncel ve en doğru bilgiyi ulaştırmakla sorumludur.
Bunun dışında her gün yüzlerce yeni molekül gerek kanserden koruma gerekse kanser tedavisi açısından gündeme gelmekte ve araştırmalara konu olmaktadır. Bu moleküller için yeterli veri olmaması, araştırmaların preklinik ve hayvan deneyleri aşamasında kısıtlı kalması veya insanlarda beklenen olumlu etkilerin gözlenmemesi dolayısıyla ancak bir veya ikisi tedavide yerini alabilmektedir. Bu nedenle bilimsel verilerde güvenilirlik ve doğruluk sağlanana kadar araştırmalar devam etmektedir. Sağlık Bakanlığı Kanser Dairesi de bilimsel gelişmelerin yakın takipçisi olmaya devam etmekte ve kamuoyunu bu konuda güncel verilerle bilgilendirmektedir.
 Diyabetik veya Light Ürünler Sağlıklı mı?
Diyabetik veya Light Ürünler Sağlıklı mı?
Diyabetik veya light ürünler konusunda dikkatli olunmalıdır. Bazı besinlerin ambalajı üzerinde ‘şekersiz’, ‘şekeri azaltılmış’, ‘şeker katkısız’ veya ‘şeker ilave edilmemiştir’ ibareleri bulunmaktadır. Bu ibarelerin bulunması, o besinin sağlıklı besin olduğu veya serbestçe tüketilebilir olduğu anlamına gelmez. Besin etiketinde yer alan ‘İçindekiler’ kısmı mutlaka okunmalıdır. Besinin içindeki yağ miktarı, yağın türü ve tuz miktarı gibi bilgiler de önemlidir. Bazı ‘şeker katkısız’ veya ‘şekeri azaltılmış’ besinler, kalp sağlığının bozulmasına neden olabilen doymuş yağı fazla miktarda içerebilmektedir.
Diyet ürünleri, yeterli ve dengeli beslenmeye katkıda bulunabilecek ürünler değildir; bu ürünler ayrıca diyet olmayan benzerlerine kıyasla, daha fazla yağ ve enerji içerebilmektedir. Bu nedenle ‘diyabetik/light ürünler’in besin etiket bilgileri okunmalı ve ‘diyabetik/light olmayan’ benzer ürünlerle etiket bilgileri karşılaştırılmalıdır. Tüketimi gerekli olmamakla birlikte, ne kadar tüketileceği konusu, bireysel farklılıklara göre değişeceği için diyetisyene danışılmadan tüketilmemelidir.
Çeşitli Bitkiler veya Baharatlar Kan Şekerini Düşürür mü?
Bazı bitki ve yiyeceklerin kan şekerini düşürdüğü bilgisi doğru değildir. O nedenle kan şekerini dengelemek için asla bu tarz uygulamalarda bulunulmamalıdır. Herhangi bir besin veya bitkinin kan şekerini düşürebilmesi için insülin veya insülin salınımını artırıcı bir madde içermesi gerekir. Maalesef hiçbir bitki veya besin, insülin veya insülin salgısını artırıcı bir madde içermez. Bu nedenle herhangi bir bitkinin, bir yiyeceğin kan şekerini düşürmesi, söz konusu değildir. Bu tarz uygulamalar ve yanlış inanışlar, aksine kan şekerinin yükselmesine neden olarak zarar verebilir. Diyabetli birey, diyabet ekibinin önerdiği tedavi dışında alternatif bir tedavi arayışına girmemesi konusunda uyarılmalıdır.
 Protein ve Kanser: Yüksek miktarda hayvansal protein alımı kanser ile ilişkilendirilmektedir. Bunun nedenlerinden birisi yüksek miktarda hayvansal protein alındığında doymuş yağ tüketiminde de artış olmasındandır. Yapılan çalışmalarda doymuş yağ tüketimi ile meme, prostat, rahim, kolorektal, pankreas ve böbrek kanserleri kanser arasında ilişki olduğu bulunmuştur. Ancak yine de bu kanserlerin proteinle mi ya da doymuş yağ alımı ile bağıntılı olduğu tam olarak açıklanamamaktadır. Yağ içeriği yüksek et ve işlenmiş et tüketimi yerine alternatif protein kaynakları olan balık, tavuk sağlıklı pişirme yöntemleri ile tüketilmelidir. Nitrat, nitrit gibi katkı maddeleri içeren ürünlerden ( sucuk, sosis, salam vb.) uzak durulmalıdır.
Protein ve Kanser: Yüksek miktarda hayvansal protein alımı kanser ile ilişkilendirilmektedir. Bunun nedenlerinden birisi yüksek miktarda hayvansal protein alındığında doymuş yağ tüketiminde de artış olmasındandır. Yapılan çalışmalarda doymuş yağ tüketimi ile meme, prostat, rahim, kolorektal, pankreas ve böbrek kanserleri kanser arasında ilişki olduğu bulunmuştur. Ancak yine de bu kanserlerin proteinle mi ya da doymuş yağ alımı ile bağıntılı olduğu tam olarak açıklanamamaktadır. Yağ içeriği yüksek et ve işlenmiş et tüketimi yerine alternatif protein kaynakları olan balık, tavuk sağlıklı pişirme yöntemleri ile tüketilmelidir. Nitrat, nitrit gibi katkı maddeleri içeren ürünlerden ( sucuk, sosis, salam vb.) uzak durulmalıdır.
Yağ ve Kanser:Yağlar vücudun enerji deposu olup vücutta sentezlenemeyen elzem yağ asitleri ve yağda eriyen vitaminlerin alınması için gereklidirler.Yağın her çeşidinin (sıvı veya katı, hayvansal veya bitkisel) fazla tüketilmesi özellikle prostat, meme, testis, rahim, yumurtalık ve kolorektal kanserlerinin oluşum riskini arttırmaktadır. Bu nedenle yağ alımını azaltmak için yemekler az yağ ile pişirilmeli özellikle et yemeklerine ilave yağ eklenmemeli kendi yağında pişirilmelidir. Doymuş yağların tüketimi azaltılarak doymamış yağ tüketimi arttırılmalıdır. Bitkisel sıvı yağlar tercih edilmelidir. Yağ çeşidi ve tüketimi belirli bir denge içerisinde olmalıdır.
Karbonhidrat ve Kanser: Karbonhidratlar başlıca enerji kaynağımızdır. Yiyeceklerimizde en çok bulunan besin ögesidir. Başlıca çay şekeri, pekmez, bal, ekmek, sebze, meyve, kurubaklagil de bulunmaktadır. Et, balık ve tavukta az miktarlarda nişasta bezeri ‘glikojen’ denen karbonhidrat bulunmaktadır. Sebze, meyve, kepeği ayrılmamış tahıl ve kurubaklagillerde bir karbonhidrat türü olan posa (lif) bulunmaktadır. Posanın fazla alınması kabızlığı önleyerek barsakların düzenli olarak çalışmasını sağlamakta ve kolon-rektum kanserleri oluşumunu engelleyebilmektedir.
Vitaminler ve Kanser: Vitaminlerin genellikle kanser oluşumunu önledikleri belirtilmektedir. Vitaminlerin günlük önerilen miktarlardan az alınmasının kanser riskini arttırdığı bildirilmiştir.
Mineraller ve Kanser: İnsan vücuduna minerallerin çoğu içecek ve yiyeceklerle, bir kısmı hava yoluyla bazıları da deri ile alınır. Bazı mineraller kanserin oluşmasını önlemeye yardımcı olurken bazıları da kansere neden olur. Bazı minerallerde alım miktarına göre her iki şekilde de etki göstermektedir. Kanser oluşumuna neden olan başlıca mineraller nikel, kadminyum, kurşun, asbest (amyant) ve arseniktir. Kanserden koruyucu minerallerin başlıcaları selenyum, iyot, çinko, molibden, kalsiyum ve demirdir.
Şişmanlık ve kanser: Besinlerle alınan enerjinin, gün boyu harcanan enerjiden daha fazla olması sonucu vücutta yağ olarak birikerek şişmanlığa neden olmaktadır. Genellikle şişmanlık kalori değeri yüksek besinlerin sürekli, aşırı tüketiminden ve fiziksel aktivitenin azlığından kaynaklanmaktadır. Şişman bireylerde kanser normal kilolulara göre daha yüksek oranda görülmektedir. Bütün bunlardan ötürü hareketli bir yaşam tarzı alışkanlık haline getirilmelidir.Haftada 3-4 kez yapılan, 30-60 dakikalık orta şiddette fiziksel aktivitenin sağlığımız üzerindeolumlu etkileri vardır. Yapılan çalışmalarda fiziksel aktivitenin kanser riskini de azalttığı gösterilmiştir. Fiziksel aktivite yaparak vücut ağırlığı kontrolü de sağlanmaktadır.
Alkol, Sigara ve Kanser: Bağımlılık yapan bu iki maddenin ayrı ayrı kullanımlarının yanı sıra birlikte kullanıldıklarında da kanser riskini daha da arttırdığı bilinmektedir. Bu nedende alkol ve sigara tüketimi sınırlandırılarak tamamen sonlanmalıdır.
Besinler Pişirme Yöntemleri ve Kanser: Pişirme yöntemlerinden biri olan mangalda pişirme yöntemi sağlık açısından güvenilir bir yöntem değildir. Mangal kömürüne yakın olarak pişirilen besinlerde sağlık açısından zararlı maddeler oluşmakta ve kanser riskini arttırmaktadır. Yine aynı şekilde kızartma, kavurma, közleme, tütsüleme gibi hatalı pişirme yöntemlerinin yerine haşlama, fırında pişirme gibi sağlıklı yöntemler tercih edilmelidir.
 Diyabetlilerin uymaları beklenen ayak bakımının aşamaları şu şekildedir:
Diyabetlilerin uymaları beklenen ayak bakımının aşamaları şu şekildedir:
- Ayaklarınızı her gün ılık su ile yıkayıp kurulayınız.
- Parmak aralarını özellikle kurulayınız. Unutmayın ki ıslak kaldığında parmak aralarında kolayca mantar infeksiyonu gelişecektir.
- Ayaklarınızı yıkayacağınız suyun sıcaklığını dirseğinizle kontrol ediniz. Aşırı sıcaklık cildinizde kolayca yanıklara neden olabilir. Özellikle his kusuru olan diyabetliler bu konuya daha çok özen göstermelidir.
- Ayaklarınızı nemlendirici bir krem ile nemlendiriniz. Ancak bunu parmak aralarınıza uygulamayınız.
- Ayaklarınızın muayenesini günlük olarak yapınız. Muayenede ayak sırtını, parmak aralarını ve ayak tabanını görmelisiniz. Gerekirse ayak tabanını görmek için ayna da kullanabilirsiniz. Görme sorununuz varsa bir yakınızdan bu konuda yardım
- Muayene sırasında morluk, kızarıklık, siyahlık, şişlik, kanama, akıntı, kabarcık, gibi olağan dışı bir durumla karşılaştığınızda hemen doktorunuza/Diyabet hemşirenize haber
- Fark ettiğiniz nasırlar için nasır ilacı, nasır bantları vb. kullanmayınız. Nasırlarınızı hiçbir koşulda kendiniz kesmeye çalışmayınız.
- Ayaklarınıza ponza taşı kullanmayınız. Bu konudaki yakınmalarınıza bir uzmandan destek
- Tırnaklarınızı banyodan sonra yumuşakken kesmeye çalışınız. Tırnaklar düz kenarlı olarak kesilmelidir. Derin kesmekten kaçınmaya çalışınız. Görme sorununuz varsa bir yakınınızdan tırnaklarınızı kesmesini
- Ayaklarınız üşüyor ise ısı kaynaklarına (soba, kalorifer, ısıtıcı ) yaklaştırmayınız. Isınmak için ısıtıcılar yerine kalın çorap, patik, vb. kullanınız.
- Yere ayakkabısız veya terliksiz basmayınız. Kumsalda yürürken mutlaka uygun terlik kullanınız, denize girerken deniz ayakkabısı kullanınız. Parmak arası terlik kullanmayınız, arkası kapalı yumuşak terlikleri tercih ediniz.
- Ayakkabınızın taban genişliği ile ayak tabanınız aynı genişlikte olmalıdır. Ayakkabınızın derinliği gerestiğinden 1 cm daha fazla ve burun kısmı geniş olmalıdır. Ayakkabılarınızı öğlen saatlerinde satın alınız. Bu konuda amaca uygun diyabet ayakkabılarının satışı da yapılmaktadır. Ayakkabılarınız çok uzun ve çok ince topuklu ya da topuksuz olmamalıdır.
- Ayakkabılarınızı giymeden önce silkeleyiniz. Tabanlığını, astarını elinizle kontrol ediniz. Kıvrılmış veya bozulmuş ise değiştiriniz.
- Yeni aldığınız ayakkabıyı önce evde aralıklarla deneyiniz. Ayaklarınızda şekil bozukluğu varsa ayağınıza uygun özel ayakkabı yaptırınız.
- Sentetik çoraplar yerine pamuklu veya yünlü, burunları dikişsiz, bilek kısımları sıkı olmayan ve mümkünse açık renk çorapları tercih ediniz. Çoraplarınızı günlük olarak değiştiriniz.
- Çorabınız kalın ise ayakkabınızı bağcıklı ve geniş tercih Gerektiğinde bağcıklarını gevşetebilmelisiniz.
- Ayakkabılarınızın altı dışarıdan yabancı madde batmalarını engelleyebilecek malzemeden olmalıdır.
Ayak Bakımında Sağlık Personeline Başvurulacak Durumlar
- Ayakkabı sürtmeleri veya darlığı nedeniyle ciltte kızarıklık ve su toplaması,
- Ayaklarınızın ısı kaynaklarına temas etmesi sonucunda yanması,
- Tırnağınızın kesilmesi esnasında kanama olması, tırnak batması,
- Ayakta taban çökmesi, şişlik ve şekil bozukluğu oluşması,
- Renk değişikliği, morarma ve kızarıklık olması,
- Yabancı cisim batması,
- Ayakkabı sürtmeleri veya darlığı nedeniyle ciltte kızarıklık ve su toplaması,
- Ayaklarınızın ısı kaynaklarına temas etmesi sonucunda yanması,
- Tırnağınızın kesilmesi esnasında kanama olması, tırnak batması,
- Ayakta taban çökmesi, şişlik ve şekil bozukluğu oluşması,
- Renk değişikliği, morarma ve kızarıklık olması.
Tütün, yapraklı bir bitki olup farklı toprak ve iklim tiplerine adapte olmuş birçok çeşidi bulunmaktadır.
Tütünü diğer bitkilerden ayıran en önemli özelliği, yapraklarında bulunan bir madde olan nikotindir. Bitkinin kökünde sentezlenen nikotin yapraklarda birikir. Sigara dumanıyla birlikte nikotin hızla akciğerlerinize ulaşır ve buradan kanınıza karışır. Bu yolla sadece 8 saniye içinde beyninize etki eder. Nikotin beyinde keyif verici kimyasalların salgılanmasına ve kısa bir süre için kendinizi iyi hissetmenize yol açar. Uzun süre sigara içenlerde beynin nikotinle uyarılma ihtiyacı, bir takım kimyasal değişikliklere bağlı olarak artar. Nikotin, eroin veya kokain gibi beynin çalışma şeklini değiştirir ve daha çok nikotin istemesine neden olur. Nikotine olan bu bağımlılık sigara veya diğer tütün ürünlerini bırakmayı zorlaştırır. Sigara bırakma sürecinde iradenizi zorlayacak olan bu ihtiyaç hissidir.
* Tütünle Mücade İçin TIKLAYINIZ
Ani ol arak ortaya çıkan sorunlar, kan şekeri yüksekliği(hiperglisemik) ve kan şekeri düşüklüğü(hipoglisemik) olmak üzere, temelde iki büyük gruba ayrılır.
arak ortaya çıkan sorunlar, kan şekeri yüksekliği(hiperglisemik) ve kan şekeri düşüklüğü(hipoglisemik) olmak üzere, temelde iki büyük gruba ayrılır.
Hiperglisemi, kan şekeri düzeyinin normalden yüksek olmasıdır. Belirtileri çok su içme isteği, sık idrara çıkma, ağız kuruluğu, kilo kaybı, yorgunluk, bitkinlik, görme bulanıklığı, açlık hissi, uyuma isteği, deride kuruluk ve kaşıntıdır.
Nedenleri:
- Ağızdan alınan ilaçların ve insülinin yeterli dozda olmaması,
- İnsülin enjeksiyonunun doğru yapılmaması,
- Gereksinimden fazla karbonhidrat alımı,
- Fiziksel aktivitenin her zamanki düzeyden az olması,
- Başka hastalıkların (ateşli hastalıklar vb.) varlığı,
- Stres,
- Kullanılan bazı ilaçlar (kortizon, kemoterapi, diüretik, antidepresan vb.)
Hiperglisemik (Kan Şekeri Yüksekliğine Bağlı) Komalar
İnsülinin tamamen eksikliği veya ya da kısmi olarak azalması ‘diyabetik ketoasidoz’a (DKA; diyabetli bireylerde kan ve idrarda glukoz ve keton yüksekliği ile seyreden ve komaya kadar varabilen ciddi komplikasyon) veya ketonemiyi önleyecek miktarda, çok az da olsa pankreastan insülin salınımının olduğu, ciddi hiperglisemi ile seyreden ‘nonketotik hiperozmolar hiperglisemik durum’a (HHD) yol açar. Kan şekeri düşüklüğüne bağlı komalar, ani ve hızlı gelişmelerine karşın, hiperglisemik (kan şekeri yüksekliğine bağlı) komalar saatler veya günler içerisinde gelişebilir.
Diyabetik Ketoasidoz Nedir?
Diyabetik ketoasidoz, kan şekeri yüksekliğine bağlı, asidoz (kandaki asit miktarının artması) ile birlikte kan ve idrarda keton cisimciklerinin bulunması durumudur. Bu duruma bilinç değişiklikleri de eklendiğinde ‘DKA koması’ denmektedir. Daha çok tip 1 diyabette görülmekle birlikte, tip 2 diyabette de görülebilmektedir.
Diyabetik Ketoasidoz Komasının Nedenleri:
- İnfeksiyonlar (özellikle idrar yolu ları ve üst solunum yolu infeksiyonları)
- Yetersiz insülin kullanımı veya insülinin hiç kullanılmaması
- Yeni başlayan tip 1diyabet
- İnsülin pompası kullananlarda kateter tıkanması
- Sürekli aynı yere insülin yapılması
- Bakımsız, kötü kontrollü diyabetli bireyler
- Yeme bozuklukları (özellikle tekrarlayan diyabetik koma, ketoasidoz öyküsü olan tip 1 diyabetli genç kızlarda)
Diyabetik komanın belirtileri:
Hiperglisemik (kan şekerinin yüksekliğine bağlı) belirtiler:
- Poliüri (sık idrara çıkma)
- Polidipsi (çok su içme)
- Polifaji (çok yemek yeme)
- Ağız kuruluğu
- Ağızda çürük meyve kokusu
- Kilo kaybı
- Bulantı
- Karın ağrısı
- Halsizlik
- Şuur bulanıklığı
- Koma
Diyabetik komayı önlemek için: düzenli kan şekeri takibi yapmak, tedaviye düzenli olarak uymak, kan şekeri 250 mg/dl’nin üzerinde ise düzenli aralıklarla test çubukları ile idrar örneğinde keton ve glukoz aramak gereklidir.
Hiperglisemik Hiperozmolar Durum Nedir?
Daha çok yaşlı diyabetlilerde ve ılımlı tip 2 diyabetli bireylerde karşımıza çıkan HHD; kalp krizi, inme, pankreatit, yanıklar, travma ve insülin karşıtı hormonların artışına yol açan ilaç ve diğer hastalık durumlarında görülen ciddi hiperglisemi, aşırı sıvı kaybı ve bilinç bozukluğu ile karakterize, ölüm riski yüksek olan bir durumdur. İdrarda keton cisimciklerinin olmaması veya hafif düzeyde olması ve asidozun olmaması ile DKA’dan ayrılır.
Kan şekeri düşüklüğü
Diyabetli bireylerde kan şekeri seviyesinin 70 mg/dl’nin altına düşmesi ve belirti görülmesine ‘kan şekeri düşüklüğü’adı verilir. Ancak pek çok diyabetli, yüksek kan şekeri düzeylerinde hızlı düşüşlere bağlı olarak da kan şekeri düşüklüğü belirtileri hissetmektedir. Bu durum, özellikle glisemik (kan şekeri) kontrolü iyi olmayan, uzun süre hiperglisemik (kan şekeri yüksek) kalmış bireylerde görülür.
Diyabetli bireylerde kan şekerinin iyi bir şekilde kontrol altına alınması diyabetin uzun dönem komplikasyonlarını azaltır. Bununla beraber, HbA1lc c normale yaklaştıkça kan şekeri düşüklüğü riski de artar. Bu sebeple kan şekeri
düşüklüğüne yatkın olan bireylerde çok sıkı kan şekeri kontrolünden kaçınılması gereklidir.
Kan şekeri düşüklüğü ani ölümlere neden olabilir. Bu durum dikkat ve bellek değişiklikleri gibi bilişsel işlev bozukluklarına, kalpte ileti bozukluklarına, kalp krizi, inme gibi ciddi ve ölümle sonuçlanabilecek sağlık sorunlarına yol açabilir. Bu özellikleri nedeniyle kan şekeri düşüklüğünün, hiperglisemiye göre, daha hızlı tedavi edilmesi gereklidir.
- Kan Şekeri Düşüklüğü Nedenleri:
-
- Fazla insülin yapılması,
-
- Ağızdan yüksek doz glukoz düşürücü ilaçların alınması,
-
- Bireyin yaşam tarzı için uygun olmayan insülin seçimi,
-
- İnsülin uygulaması ile yemek arasında uzun zaman geçmesi,
-
- İnsülin uygulaması sonrası yetersiz karbonhidrat alımı,
-
- İnsülin enjeksiyonunun derialtı yerine kas içine yapılması,
-
- Aşırı egzersiz yapılması,
-
- Egzersizde kullanılacak bölgeye insülin yapılması,
-
- Hepatik (karaciğerde) glukoz üretiminin azalmış olması (alkol kullanılması),
-
- Mide boşalmasının gecikmesi,
-
- İnsülin yıkımının azalması (kronik böbrek yetersizliği),
-
- Otonom nöropati varlığı (glukagon, adrenalin eksikliği)
Kan şekeri düşüklüğünün Belirti ve Bulguları
- Kan Şekeri Düşüklüğü Belirtileri:
- Hafif Derecede Kan Şekeri Düşüklüğü Belirtileri:
-
- Açlık hissi,
-
- Titreme,
-
- Soğuk ve nemli cilt,
-
- Terleme,
-
- Dudakta ve dilde solukluk,
-
- Çarpıntı,
-
- Huzursuzluk,
- Orta Derecede Kan Şekeri Düşüklüğü Belirtileri:
-
- Baş ağrısı,
-
- Halsizlik,
-
- Karın ağrısı,
-
- Bulanık görme,
-
- Uyuşukluk,
-
- Konuşma zorluğu,
-
- Nabız sayısında artış,
-
- Sinirlilik,
-
- Solukluk,
-
- Terleme,
-
- Dikkat bozukluğu,
-
- Bellek bozukluğu,
- Ağır Derecede Kan Şekeri Düşüklüğü Belirtileri:
-
- Şuur bulanıklığı/kaybı,
-
- Kasılmalar,
-
- Koma,
Kan şekeri düşüklüğünü Algılayamama
Sinir sistemi tutulumuna veya tekrarlayan kan şekeri düşüklüğüne bağlı olarak bireyler, kan şekeri düşüklüğünü algılayamamaya başyabilirler. Bu durum ciddi sonuçlara yol açabilir.
Diyabetli birey, kan şekeri 55-60 mg/dl’nin altına düştüğünde kan şekeri düşüklüğü belirtilerini ‘her zaman’ veya ‘çoğunlukla’ issetmiyorsa kan şekeri düşüklüğünü algılaması azalmıştır!
Diyabete Bağlı Uzun Dönemde Gelişen Sorunlar
Diyabetin uzun dönemli organ hasarları: göz hasarı(retinopati), böbrek hasarı( nefropati), sinir hasarı(nöropati), diyabetik ayak yarası(ülseri) ve kalp hastalığı, periferik damar hastalığı, inme gibi hastalıklardır. Hastaların %60’ında kronik komplikasyonlar vardır ve en sık kronik komplikasyon sinir hasarıdır.
Diyabetik Göz Hasarı( Retinopati)
Diyabetik göz hasarları diyabetin gidişatı sırasında ortaya çıkabilen; ‘diyabetik göz hasarı’ başta olmak üzere, katarakt, glokom (göz tansiyonu) gibi klinik durumlardır.
Diyabetik göz hasarı, gözün retina tabakasında yerleşen damarların yapısında meydana gelen değişiklikler sonucunda oluşan hasarlardır. Bu hasarlar, gelişmiş ülkelerde üretken çağdaki nüfusta birinci körlük nedenidir. Göz hasarının tanı ve tedavisi zamanında yapılmadığı zaman körlüğe neden olabilir.
Diyabetlilerde göz tansiyonu denilen glokom ve katarakt diyabetli olmayan insanlara göre daha sıktır ve daha genç yaşlarda görülür.
Diyabete Bağlı Böbrek Hasarı
Son dönem böbrek yetersizliğinin en sık nedeni diyabettir. Böbrekler sağlıklı koşullarda protein kaçağına izin vermezken, diyabetin seyrinde kılcal damar bozukluğuna bağlı olarak protein kaybetmeye başlayabilir. Bu durum ‘diyabetik sinir hasarı’ olarak isimlendirilir.
Böbrek hasarının en erken belirtisi olarak bu diyabetlilerin idrarlarında albümin atılımı artar.
Böbrek Hasarı ve Belirtileri
Böbrek hasarında duruma özgül belirtiler olmamakla birlikte bazı yakınmalar böbrek sorunu olduğınu düşündürür ve doktora başvuruyu gerektirebilir. Bunlar;
- İdrar miktarında görece azalma
- Vücutta yaygın ödem, şişlik
- Kan basıncında beklenmeyen değişikliklerdir.
Diyabetik Sinir Hasarı
Diyabetik sinir hasarı nöronları besleyen küçük damarların hasarına bağlı motor, duyusal ya da otonom sinir liflerinin tutulduğu bir komplikasyondur. Tutulan sinir dokusunun işlevine bağlı olarak tiplere ayrılır.
Sinir Hasarında Belirtiler
- His kusurları, his kaybı,
- Yanma,
- Karıncalanma,
- Ağrı,
- Isıyı algılama bozukluğudur.
- Terlemede azalma veya artma,
- İstirahatte kalp hızında artış,
- Cinsel işlev bozukluğu,
- İdrar retansiyonu (mesanede idrar birikmesi),
- Hipotansiyon (düşük tansiyon),
- Kardiyak aritmi (kalp ritm bozuklukları),
- Kan şekeri düşüklüğünü algılayamama,
- İshal,
- Kabızlık,
- Mide boşalmasında bozulmadır.
- Halsizlik,
- Güç kaybı.
Diyabetik Ayak (Diyabete Bağlı Ayak Yaraları)
Diyabet sonucunda veya diyabetin neden olduğu herhangi bir komplikasyon sonucunda ayak sağlığının bozulmasına ‘diyabetik ayak’ denilmektedir. Bu sorunlar ayakta hem iyileşmeyen ülserlere (yaralara) hem de yapısal kemik ve eklem bozukluklarına yol açabilmektedir. Diyabetin uzun dönem sağlık sorunları sinir hasarı, damar hastalığı, ayak travmaları ve infeksiyonlar ülserlerin başlıca nedenleridir.
Diyabetik ayak ülserleri üç gruptur;
- Sinir hasarı (motor, duyu ve otonom liflerinin hasarı ile),
- İskemik (büyük ve küçük damarların dolaşım bozukluğu ile),
- Nöro-iskemik (her ikisi birlikte) olarak sınıflandırılır.
Diyabetik ayak gelişiminde risk faktörlerinin bilinmesi ve önlenmesi mümkündür ve bu nedenle çok önem taşır.
Diyabetik sinir hasarına bağlı olarak ayaklarda en sık görülen şikayetler yanma, elektrik çarpması hissi, iğne batması tarzında ağrı, karıncalanmadır. Bacak ve ayaklardaki sinir hasarı ilerlediğinde özellikle ağrı duyma azalır ve bu durum yaralanmaları kolaylaştırır.
Bacak ve ayaklardaki büyük ve küçük damarlarda hasar olması da dolaşımı bozar ve ağrı, aralıklı topallama (yürümeye başladıktan bir süre sonra başlayan ağrı ve buna bağlı topallama), cilt ve tırnaklarda sağlıksız görünüm, tırnak kırılmaları, ayaklarda üşüme ve soğukluk, bacaklardaki kıllarda dökülme gibi belirtiler görülür.
Diyabetik Ayak Gelişiminde Risk Faktörleri
- Travma,
- Biyomekanik sorunlar,
- Ayak bakım sorunları,
- Sigara öyküsü,
- Kötü metabolik durum,
- Önceden ülser/amputasyon öyküsü.
Diyabete Bağlı Kalp-Damar Hastalıkları
Bu grupta kalp ve damar hastalıkları, beyin damar hastalıkları ve periferik damar hastalıkları bulunmaktadır. Ancak diyabetlilerin önleyici çabaları her üç klinik durumdan da kendisini korumaktadır. Bu hastalıklar tip 2 diyabetli bireylerde en önemli ölüm nedenleridir.
- Kalp-Damar Hastalığı Risk Faktörleri
Diyabet, kalp-damar hastalıklar yönünden bağımsız bir risk faktörüdür. Ayrıca;
-
- Yüksek kan basıncı,
-
- Kan yağları oranlarında bozulma,
-
- Sigara veya diğer tütün ürünlerinin kullanımı,
-
- Ailede erken kalp-damar hastalığı öyküsü (birinci derece akrabalardan erkeklerde 45 yaşından önce, kadınlarda 55 yaşından önce kardiyovasküler hastalık olması),
-
- Şişmanlık (özellikle abdominal; bel-karın çevresinde şişmanlık),
-
- Yaşı 45’den büyük olan erkek ve 50’den büyük olan kadın diyabetliler,
- Kalp-Damar Hastalığı ile İlişkili Belirtiler
-
- Göğüs ağrısı,
-
- Nefes darlığı,
-
- Kalpte ritm bozuklukları,
-
- Bilinç bulanıklığı,
-
- Ani başlayan, şiddetli baş ağrısı,
-
- Uzuvlarda morarma (soğukluk, solukluk),
-
- Yürümekle başlayan diz altı ağrısı (kladikasyo; kesikli topallama),
-
- Uzuvlarda ortaya çıkan yaralar
Bu belirtiler diyabette kalp-damar hastalıklarına özgü değildir. Diyabetli bireylerde hiçbir belirti göstermeden de kalp-damar hastalıkları, hatta ağrısız kalp krizi (akut koroner sendrom, sessiz Mİ) gelişebilir
 Kanser; vücuttaki normal hücrelerin çok aşamalı bir süreçte tümör hücrelerine dönüşerek kontrolsüz çoğalmasıyla oluşan bir hastalıktır. Sonraki aşamada kontrolsüz çoğalan bu hücreler çevre ve uzak organlara yayılabilir. Kanser dünyada ve ülkemizde en önemli hastalık ve ölüm nedenlerinden biridir. Ülkemizde erkeklerde sırasıyla akciğer, prostat, kalın bağırsak, mesane ve mide kanserleri en sık görülürken, kadınlarda ise sırasıyla meme, tiroit, kalın bağırsak, rahim ve akciğer kanseri en sık görülmektedir (Tablo 1). Tüm kanser vakalarının sadece% 5-10'u genetik kusurlara atfedilebilirken, geri kalan % 90-95'inin kökleri çevreye ve yaşam biçimine dayandırılmaktadır. Kanserden ölümlerin yaklaşık üçte biri; başlıca beş davranışsal ve beslenme ile ilgili risk faktörlerinden kaynaklanmaktadır: fazla kilolu ya da şişman (obez) olma, meyve ve sebzeyi az tüketme, yetersiz fiziksel aktivite, tütün kullanımı ve alkol kullanımı. Tütün kullanımı kanser için en önemli risk faktörüdür ve kanser ölümlerinin yaklaşık %22’sinden sorumludur.
Kanser; vücuttaki normal hücrelerin çok aşamalı bir süreçte tümör hücrelerine dönüşerek kontrolsüz çoğalmasıyla oluşan bir hastalıktır. Sonraki aşamada kontrolsüz çoğalan bu hücreler çevre ve uzak organlara yayılabilir. Kanser dünyada ve ülkemizde en önemli hastalık ve ölüm nedenlerinden biridir. Ülkemizde erkeklerde sırasıyla akciğer, prostat, kalın bağırsak, mesane ve mide kanserleri en sık görülürken, kadınlarda ise sırasıyla meme, tiroit, kalın bağırsak, rahim ve akciğer kanseri en sık görülmektedir (Tablo 1). Tüm kanser vakalarının sadece% 5-10'u genetik kusurlara atfedilebilirken, geri kalan % 90-95'inin kökleri çevreye ve yaşam biçimine dayandırılmaktadır. Kanserden ölümlerin yaklaşık üçte biri; başlıca beş davranışsal ve beslenme ile ilgili risk faktörlerinden kaynaklanmaktadır: fazla kilolu ya da şişman (obez) olma, meyve ve sebzeyi az tüketme, yetersiz fiziksel aktivite, tütün kullanımı ve alkol kullanımı. Tütün kullanımı kanser için en önemli risk faktörüdür ve kanser ölümlerinin yaklaşık %22’sinden sorumludur.
Günümüzde kanserin %30-50’si önlenebilir. Bu, risk faktörlerinden kaçınma ve mevcut kanıt dayalı önleme stratejilerini uygulama yoluyla başarılabilir. Birçok kanserin iyileşme olasılığı, erken tanı konmuş ve uygun şekilde tedavi edilmişse yüksektir.
Kansere neden olan değiştirilebilir veya önlenebilir risk faktörleri
Önemli risk faktörlerinin değiştirilmesi veya önlenmesi, kanser yükünü önemli ölçüde azaltabilmektedir. Bu risk faktörleri şunlardır:
- Sigara başta olmak üzere tütün ürünlerinin kullanımı
- Pasif içici olma (sigara başta olmak üzere tütün ürünlerinin dumanına maruziyet)
- Fazla kilolu veya obez olma
- Düşük meyve ve sebze alımı, sağlıksız beslenme
- Yetersiz fiziksel aktivite
- Alkol kullanımı
- Cinsel yolla bulaşan İnsan papilloma virüsü (HPV) enfeksiyonu
- Hepatit B (HBV) veya diğer kanser yapıcı enfeksiyonlar
- İyonize ve ultraviyole radyasyon
- Kentsel hava kirliliği
- Katı yakıtların kullanımıyla oluşan kapalı alan dumanı
- Kansere neden olabilecek maddelere çalışma ortamlarında maruz kalmak
Kanserden korumaya yönelik önlemler şu şekilde sıralanabilir:
Sigara başta olmak üzere tütün ürünlerinin hiçbirini kullanmamak
Sigara kullanımı akciğer kanserinin en sık görülen nedenidir (%90’dan fazla). Sigara dumanında 4000’den fazla kimyasal madde olup bunlardan en az 250'sinin zararlı olduğu ve 50'den fazlasının da kansere neden olduğu bilinmektedir. Nargile, puro ve pipo da akciğer kanseri başta olmak üzere birçok kansere ve başka hastalıklara yol açmaktadır. Tütün içimi ile ilişkili olarak genel olarak başta akciğer kanseri olmak üzere, oral kavite (ağız boşluğu) ve larinks (gırtlak), mesane, özofagus (yemek borusu), karaciğer, pankreas, kemik, lösemi, mide, böbrek ve serviks (rahim ağzı) kanseri görülebilmektedir. Elektronik sigara da; zararsız olmayıp insan sağlığı açısından tehlikeli olduğu bilinen maddeler ihtiva etmektedir.
En iyisi sigara ve diğer tütün ürünlerine hiç başlamamaktır ancak başlandıysa da bırakmak gerekmektedir. Yaş ne olursa olsun veya ne kadar süre kullanıldığına bakılmaksızın, sigara başta olmak üzere tüm tütün ürünlerini kullanmayı bırakmak akciğer kanseri başta olmak üzere neden olduğu birçok kanser ve hastalığın görülme riskini düşürmekte ve daha uzun ve sağlıklı yaşamaya yardımcı olmaktadır.
Pasif içici olmama, dumansız alanlar oluşturma
Pasif içicilik; başkalarının içtikleri veya yanan tütün ürününden -sigara, puro, pipo, nargile, elektronik sigara gibi- kaynaklanan dumanın solunmasıdır. Tütün dumanına maruziyet, dünyada her yıl birçok insanın ölümüne neden olmaktadır. Tütün dumanına maruz kalmak, akciğer ve meme kanseri ile kalp krizleri gibi birçok öldürücü hastalığa neden olmaktadır. Çocuklar tütün dumanının zararlı etkilerine karşı çok daha hassastır. Bu nedenle dumansız hava sahaları oluşturmak toplumdaki sağlıklı bireylerin bu zararlı etkilerden korunması için oldukça önemlidir. Ülkemizde de bu amaçla kapalı alanlarda sigaranın içilmesi yasaklanmıştır. Bu nedenle bizlerin de toplumda yaşayan bir birey olarak evimiz dahil sosyal yaşantı alanlarında sigara içilmesine izin vermememiz oldukça önemlidir.
Sağlıklı (normal) kiloya ulaşmak ve bunu korumak
Sağlıklı kiloda olup olmadığımızı nasıl bilebiliriz?
On dokuz yaş ve üzeri erişkinler, beden kütle indekslerini (BKİ) hesaplayarak normal kiloda olup olmadıklarını öğrenilebilirler. Beden kütle indeksi, kilogram olarak vücut ağırlığının, metre cinsinden boy uzunluğunun karesine bölünmesiyle hesaplanır (kg/m2).
Vücut Ağırlığı (kg)
BKİ= --------------------------------------------------------
Boy uzunluğu (m) X Boy uzunluğu (m)
Beden kütle indeksine göre obezite sınıflaması Tablo 2’de gösterilmiştir. Ayrıca sağlıklı olmak açısından bel çevresi ile bel çevresinin kalça çevresine oranı da önemlidir.
Dünya Sağlık Örgütünün 19 yaşına kadar beden kütle indeksinin yaş ve cinsiyete göre belirlenmiş persentil eğrileri bulunmaktadır. Beş yaş altı çocuklarda yaş ve cinsiyete göre belirlenmiş çizelgelerde 97. Persentil üzeri fazla kilolu ve 99. Persentil üzeri obez olarak tanımlanır. Beş yaş ve daha büyük çocuklarda ise 85. ile 97. persentil arası “fazla kilolu”, 97. persentil üzeri ise “obez” olarak tanımlanmaktadır (Birinci Basamak Sağlık Kurumları İçin Obezite ve Diyabet Klinik Rehberi Ek 2-3. Kaynak no:7).
Şişmanlık (obezite), Dünya Sağlık Örgütü (DSÖ) tarafından “sağlığı bozacak ölçüde vücutta aşırı yağ birikmesi” olarak tanımlanmaktadır. Obezite; meme, kalın barsak (kolorektal), rahim ağzı (serviks), rahim (endometrium), yumurtalık (over), safra kesesi, böbrek, prostat ve karaciğer kanseri ile birlikte birçok hastalığın (kalp damar hastalıkları ve şeker hastalığı (Tip 2 Diyabet) gibi) riskini de arttırmaktadır. Günümüzde obezitenin en sık nedeni enerjisi yüksek gıdalara kolay ulaşılmasıyla birlikte fazla kalori alımı ve durağan yaşamdan dolayı yeterli fiziksel aktivite yapmamaktır.
Yeterli ve dengeli (sağlıklı) beslenmek
Yeterli ve dengeli diğer bir deyişle sağlıklı beslenme; süt ve ürünleri (yoğurt, ayran, peynir vb.), et ve ürünleri, tavuk, balık, yumurta ve kuru baklagiller (mercimek, kuru fasulye, nohut vd.) ile yağlı tohumlar (ceviz, fındık, badem vb.), taze sebzeler, taze meyveler, ekmek ve tahıllar (bulgur, pirinç, makarna vb.) besin gruplarının yeterli ve dengeli bir şekilde tüketilmesidir.
Günlük enerji alımı dengelenerek ve fiziksel aktivite artırılarak vücut ağırlığı denetim altına alınabilir. Sağlıklı beslenme; yaşamın sürdürülmesi, büyüme ve gelişme, üretkenlik, sağlık ve iyi hal için anne karnında başlayan yaşamdan, bebeklik, çocukluk, ergenlik ve yetişkinlikten yaşlılık dönemine kadar uzanan tüm yaşam sürecinin olmazsa olmazıdır.
Yeterli ve dengeli beslenme ilkelerine uygun olacak şekilde günde üç ana öğün tüketilmelidir. Özellikle kahvaltı öğünü atlanmamalıdır. Kahvaltı öğününün atlanması sağlıklı vücut ağırlığının sürdürülebilirliğini engellemektedir. Öğünlerde çeşitli besinlerin tüketimi sağlanmalıdır.
Öğün aralarında enerji içeriği düşük olan besinler (meyve, sebze, süt ve ayran gibi) tüketilmeli ve sağlıklı besin seçimine özen gösterilmelidir.
Basit karbonhidrat, toplam ve doymuş yağ içeriği yüksek olan yiyeceklerin (şeker, çikolata, kek, pasta, börek, çörek, yağlı, kremalı ve içeriği bilinmeyen her türlü yiyecek) tüketiminden kaçınılmalıdır.
Enerji içeriği yüksek olan içeceklerin (şeker eklenmiş gazlı/gazsız içecek ve hazır meyve suları gibi) yerine su, süt, ayran, taze sıkılmış meyve suyu gibi sağlıklı içecekler tercih edilmelidir.
Vücut ağırlığının denetiminde posa içeriği yüksek olan besinlerin tüketimi önemlidir. Bunun için beyaz ekmek yerine tam tahıl ürünleri, pirinç yerine bulgur pilavı, sebze ve meyve sularının yerine sebze ve meyvenin kendisi tüketilmelidir. Kuru baklagillerin tüketimi artırılmalıdır.
Yiyecekler iyice çiğnenmeli, yavaş yavaş tüketilmelidir.
Su tüketimine özen gösterilmelidir. Su ve diğer sağlıklı içecekler; yiyeceklerimizin sindirimi, emilimi ve hücrelere taşınması, yaşam ve sağlık için gerekli biyokimyasal tepkilerin oluşması, hücrelerin, dokuların, organ ve sistemlerin çalışması, metabolizma sonucu oluşan zararlı maddelerin taşınması ve atılması, vücut ısısının denetimi ve eklemlerin kayganlığının sağlanmasında rol oynar. Su bütün bunların yanında kalsiyum, magnezyum ve flor gibi temel mineralleri de sağlar. Bütün bu vücut fonksiyonlarının yerine getirilmesi vücut su dengesinin korunması ile mümkündür. Vücudun su dengesi; solunum, idrar, ter ve dışkı yoluyla oluşan su kaybının, içecekler ve yiyeceklerle alınan su miktarları ile yerine konması ile sağlanır. Dolayısıyla günlük su alımı 2,0-2,5 litrenin (8-10 su bardağı) altına düşmemelidir.
Enerji dengesinin sağlanması için porsiyon miktarlarına (büyüklüğüne) dikkat edilmelidir.
Dışarıda yemek yeneceği zaman sağlıklı seçimler yapılmalıdır. Izgara, haşlama, buğulama gibi sağlıklı pişirme yöntemleri tercih edilmeli, yağlı ve kremalı soslarla hazırlanmış yiyeceklerden ve kızartmalardan kaçınılmalıdır.
Yiyecek içecek alışverişi yaparken besin etiketleri okunmalıdır. Etikette yer alan porsiyon başına enerji ve besin ögesi içeriklerine dikkat edilmelidir.
Etler ızgara edilirken etle ateş arasındaki uzaklık eti yakmayacak, kömürleşme olmayacak şekilde ayarlanmalıdır. Aksi halde kanser yapıcı maddeler oluşur.
Aşırı tuz (sodyum) tüketimi, diyette fazla miktarda toplam yağ, doymuş yağ, trans yağ ve kolesterol tüketimi, şeker ve şeker ilave edilmiş besinlerin fazla miktarda tüketimi, çok tuzlu, salamura, çeşitli teknolojik işlemler uygulanmış, bazı katkı maddeleri kullanılmış sebze ve meyvelerin tüketimi azaltılmalıdır.
Yeterli düzeyde fiziksel aktivite yapmak
Fiziksel aktivite egzersiz ve sporu da kapsayan geniş bir kavramdır. Her yaş grubunda düzenli fiziksel aktivite;
- Sağlıklı olmayı sağlar.
- Fiziksel performans kapasitesini artırır
- c) Vücut ağırlığı kontrolüne yardımcı olur.
- d) Yaşam kalitesini artırır.
- e) Denge ve koordinasyonu geliştirir.
- f) Karın bölgesinde yağlanmayı azaltıp, kemik ve kas kuvvetini artırır.
- g) Kalp damar hastalıklarının görülme riskini azaltır.
- h) Kanda yağ (lipid) ve kolesterol düzeyini düşürür.
- i) Şeker hastalığı (Tip 2 diyabet) riskini azaltır.
- j) Bazı kanser türlerinin (meme, kalın bağırsak gibi) görülme riskini azaltır.
- k) Bireyin kendisini daha iyi hissetmesini sağlar, depresyon riskini ve stresi azaltır.
Bu amaçla yetişkinlerin en az 10 dakika olmak kaydıyla haftada 150 dakika, gençlerin ise her gün en az bir saat fiziksel aktivite yapması önerilmektedir. Fiziksel aktivite olarak hızlı tempoda yürüme, koşma, bisiklete binme, paten kayma, ip atlama, futbol, basketbol, voleybol, yüzme ve tenis gibi sporlar yapılabilir. Kas kuvvetini ve gücünü artırmaya yönelik, şınav, mekik veya ağırlık kaldırma gibi aktiviteleri de yapmak sağlıklı olmak açısından önemlidir.
Alkollü içeceklerden uzak durmak
Alkollü içeceklerin enerji içeriği yüksek olup vücut ağırlığının artışına (kiloluk, obezite) neden olmaktadır. Alkol tüketimi başta karaciğer hastalıkları olmak üzere; obezite, kalp damar hastalıkları ve bazı kanser türlerinin oluşmasına neden olabilmektedir. Yapılan araştırmalar, alkolün oral kavite (ağız boşluğu), farinks (yutak), larinks (gırtlak), özofagus (yemek borusu) ve kalın bağırsak (kolorektal), meme ve karaciğer kanseri riskini arttırdığını göstermektedir. Alkolün tüketim miktarının artmasıyla tüm bu risklerde artış doğru orantılıdır, ancak alkol kullanımı ile ilgili güvenli eşik yoktur. Dolayısıyla alkollü içecekleri hiç tüketmemek en sağlıklı yoldur.
Güneş ışınlarına fazla maruz kalmamak, dik geldiği zamanlarda uzak durmak ve koruyucu önlemler almak
Son yıllarda yetersiz D vitamini alımı ile bazı kanser türleri dahil pek çok hastalık riski arasında ilişki olduğu bilinmektedir. D vitamininin en iyi kaynağı güneşten sağlanan ultraviyole ışınlarıdır. Gereksinimin %90’ı bu şekilde karşılanabilmektedir. Deride D vitamini oluşabilmesi için vücudun en az %25’lik kısmının (eller, kollar, bacaklar, yüz gibi) 15-20 dakika süre ile güneş ışınlarının dik olarak gelmediği saatlerde (sabah saat 10 00’dan önce, öğleden sonra 16 00’dan sonra) güneş ışınlarıyla temas edilmesi gerekmektedir.
Vitamin D’nin temel kaynağı olan güneşin fazlası ve özellikle UV ışınlarının güçlü geldiği saat sabah 10 öğlen 4 arası maruz kalınması zararlıdır. Çünkü UV ışınlarının deri kanseri ve malign (kötü huylu) melanom gibi insan sağlığı üzerine ciddi zararları vardır. Yukarıda belirtilen saatler arasında güneşin altında kalınmamalı, kalınması gerekiyorsa da gerekli önlemler alınmalıdır. Güneşten korunma en iyi şekilde gölgelik yerler, güneş gözlüğü, uygun giysi ve şapka ile sağlanır. Güneş kremi de yüz ve eller gibi vücudun güneşe maruz kalan kısımları için gereklidir.
Güneşin UV ışınlarının en yoğun olduğu zamanlar gölgelik yerler aranmalı, ancak ağaçlar ve şemsiyeler gibi gölge yapıların tam olarak güneş koruması sağlamadığını unutulmamalıdır.
Koruyucu giysiler giyilmelidir. Geniş bir ağzı olan bir şapka, gözler, kulaklar, yüz, boyun ve sırt için iyi bir güneş koruması sağlar. Yüzde 99 - 100 UV-A ve UV-B koruması sağlayan bir güneş gözlüğü güneşe maruz kalmada göz hasarını önemli ölçüde azaltacaktır. Mümkün olduğunca vücudu kaplayan sıkı dokunmuş, bol giysiler güneşten ek koruma sağlayacaktır.
Ayrıca güneş kremi kullanılmalıdır. Açıkta kalan cilde geniş spektrumlu bir SPF 30+ güneş kremi iki saatte bir ve gerektiğinde daha sık uygulanmalıdır. Bronzlaşmak amacıyla solaryumdan kaçınılmalıdır. Çocuklar genellikle çevresel tehlikelere yetişkinlerden daha fazla yatkındır. Açık hava etkinlikleri sırasında çocuklar ve bebekler yukarıdaki gibi yüksek UV maruziyetine karşı korunmalıdır.
Çalışma ortamlarında kansere neden olabilecek maddelere karşı kaynağında koruyucu önlemler almak
İnsanlardaki kanserlerin 4-5’i kadarı çalışma sırasında karşılaşılan faktörlerin etkisiyle meydana gelmektedir. Özellikle kanserojen olduğu bilinen kimyasal maddelerin üretildiği veya kullanıldığı iş yerlerinde çalışan bireylerde bu risk yüksektir. Bu nedenle bu gibi yerlerde kanserojen madde kaynağında kontrol altına alınmalıdır. Bu amaçla yapılacak en kesin uygulama kanserojen maddenin hiç kullanılmamasıdır. Eğer bu olanaklı değilse etkili havalandırma sistemlerinin kurulması, işlemin kapalı sistem içinde yapılması gibi koruyucu yaklaşımlar geliştirilmelidir. Ek olarak çalışan kişilerin maske ve eldiven takmak gibi bazı basit mesleki koruyucu önlemler alarak kanserojen maddelerden uzak durması kanserden korunmada yarar sağlamaktadır.
Radon başta olmak üzere radyasyon maruziyetini azaltmak
Radon kaya ve toprakta bulunan uranyumun bozulmasıyla oluşan kokusuz, renksiz ve tatsız radyoaktif bir gazdır. Radon sigara içiminden sonra akciğer kanserinin en önemli sebebidir. Radon gazı evler, okullar ve işyerleri gibi kapalı ortamlarda bulunabilir. Çoğu insan için, radona en fazla maruziyet evde gerçekleşir. Bir evdeki radon konsantrasyonu; evin altındaki kaya ve toprakdaki uranyum miktarına, topraktan eve radon geçişini sağlayan duvardaki çatlaklar ile boruların veya kabloların etrafındaki boşluklar gibi mevcut yollara, evin yapısına, ev sakinlerinin havalandırma alışkanlıklarına, binanın hava geçirmezliğine bağlı olarak iç ve dış hava arasındaki değişim oranına bağlıdır.
Toprakla temas eden bodrum katlarında, kilerlerde veya yaşam alanlarında radon seviyeleri genellikle daha yüksektir. Evlerdeki radon seviyesi; yerden havalandırmanın arttırılması, radonun bodrumdan oturma odalarına geçmesinin önlenmesi, zemin ile duvarların sızdırmaz hale getirmesi ve evin sık sık havalandırmasıyla azaltılabilir. Ayrıca iyonize radyasyona (mesleki veya tıbbi teşhis görüntüleme yöntemleri gibi) maruziyeti de azaltmak da uygundur.
Kadınlar için emzirmek
Emzirmenin anne ve bebek sağlığı üzerindeki birçok yararlı etkisinin yanında annelerde over (yumurtalık) ve meme kanser riskini de azaltmaktadır. Dolayısıyla bebeklerin beslenmesinde ilk 6 ay sadece anne sütüne yer verilmesi, sonrasında 2 yaşına kadar anne sütüne yeterli ve uygun tamamlayıcı besinlerle birlikte devam edilmesi en sağlıklı, en uygun beslenme şeklidir.
Hepatit B ve HPV aşılarını yaptırmak
Hepatit B virüsü; kan ve diğer vücut sıvıları ile bunların bulaştığı (enfekte olduğu) araç gereçlerle kişiden kişiye bulaşır. Sonrasında siroz ve karaciğer kanserine (hepatosellüler karsinom) kadar gidebilen ciddi hastalıklara neden olur. Hepatit B aşısı, Hepatit B’den korunmada en önemli yoldur. Ülkemizde doğumdan itibaren aralıklı olarak üç doz Hepatit B aşısı T.C. Sağlık Bakanlığı tarafından ücretsiz olarak yapılmaktadır. Risk altında olan veya Hepatit B’nin sık görüldüğü yerlerde yaşayan yetişkinlerin de aşı olması gerekmektedir.
İnsan papilloma virüsü (Human papillomavirus - HPV) çoğunlukla cinsel temas yoluyla bulaşan bir virüstür. Belirli HPV tiplerinin cinsel yolla bulaşması sonrası kadınlarda rahim ağzı (serviks) kanseri gelişme riski olmaktadır. Bu virüsün ayrıca vulva, vajen (kadın cinsel organları), anüs, penis ve ağız boşluğu kanserine de neden olduğu bilinmektedir. Günümüzde HPV’nin en çok kanser yapan tiplerine karşı geliştirilen aşılar mevcuttur. Dünya Sağlık Örgütü rahim ağzı kanserine karşı 9-13 yaşlarındaki kız çocuklara aşı yapılmasını önermektedir.
Kentsel hava kirliliğinin azaltılması
Hava kirliliği, iç veya dış ortamın, atmosferin doğal özelliklerini değiştiren herhangi bir kimyasal, fiziksel veya biyolojik etkenle kirletilmesidir (kontamine olmasıdır). Ev ve işyerlerindeki yakıt araçları, motorlu taşıtlar, endüstriyel tesisler ve orman yangınları hava kirliliğinin ortak kaynağıdır. Açık hava ve kapalı hava kirliliği, ölümcül olabilecek kalp ve solunum hastalıkları ile birlikte kanser dahil birçok hastalığa neden olmaktadır. Hava kirliliğinin azaltılması için; düzenli olarak hava kalitesi ölçümlerinin yapılarak mevcut durumun tespit edilmesi ve gerektiğinde kanıta dayalı müdahalelerin yapılması, yeni ve yenilenebilir enerji kaynaklarının kullanımının yaygınlaştırılması, yeşil alanların arttırılması, ısınma ve sanayi amaçlı kullanılan yakıtların denetlenmesi, trafikte seyreden motorlu kara taşıtlarının egzoz gazı emisyonlarının kontrol edilmesi, binaların ısı izolasyonlarının yapılması ile kirli havalarda yaşlı, hasta ve çocukların dışarıya çıkmamasına yönelik halkın bilgilendirmesi gibi önlemlerin alınması uygundur.
Katı yakıtları kullanmamak
Kömür veya biyokütlenin (gübre, odun kömürü, odun veya ürün kalıntıları) evde katı yakıt olarak kullanılması iç ortam hava kirliliğini yaratarak; zatürre, Kronik (Müzmin) Obstrüktif (Tıkayıcı) Akciğer Hastalığı (KOAH), iskemik (kanlanmanın azalmasıyla ilgili) kalp hastalığı, inme gibi hastalıkların yanısıra özellikle kadınlarda akciğer kanseri riskini arttırmaktadır. Bu nedenlerden dolayı sağlık açısından; daha uygun yakıtların kullanılması, bu mümkün değilse kaliteli soba ve ocakların kullanılmalı, soba, ocak ve bacaların bakımının düzenli aralıklarla ve uygun şekilde yapılması, pişirme ve yaşam alanlarının sık sık havalandırılmasının yanı sıra çocukların dumandan uzak tutulması da yerinde bir yaklaşım olacaktır.
Kanser taramalarını yaptırmak
Kanserlere erken tanı konması halinde, kansere bağlı ölümlerin azaltılması mümkündür. Bu bağlamada kalın bağırsak kanseri, cilt kanseri, kadınlarda rahim ağzı kanseri ve meme kanseri ile erkeklerde prostat kanserine erken tanı koymak mümkündür. Ülkemizde kalın bağırsak, meme ve rahim ağzı kanseri için T.C. Sağlık Bakanlığı tarafından yürütülen kanser tarama programları mevcuttur. Bu tarama programları şöyledir:
Meme Kanseri: 20-39 yaş arası: Ayda bir kendi kendine meme muayenesi yapılmalıdır (Kendi kendine meme muayenesi broşürüne http://kanser.gov.tr/bilgi-dokumanlar/afis-brosur/1509-kendi-kendine-meme-muayenesi-2015.html web adresinden ulaşılabilir.). Meme kanseri belirtilerden biri görüldüğünde ise vakit geçirmeden doktora başvurulmalıdır. Ayrıca iki yılda bir doktora meme muayenesi için gidilmelidir.
40-69 yaş arası; Ayda bir kendi kendine meme muayenesi yapılmalı, yılda bir doktora meme muayenesi için gidilmeli ve iki yılda bir mamografi çektirilmelidir.
Rahim Ağzı (Serviks) Kanseri: 30-65 yaş aralığındaki kadınların 5 yılda bir Smear veya HPV testi yaptırması gereklidir.
Kalın Bağırsak (Kolorektal) Kanseri:50-70 yaş aralığındaki kadın ve erkekler 2 yılda bir gaitada gizli kan testi ve her 10 yılda bir kolonoskopi yaptırmalıdır.
Bütün bu kanser taramaları her ilde bulunan Kanser Erken teşhis ve Eğitim Merkezi (KETEM) birimlerinde ÜCRETSİZ olarak yapılmaktadır.
Elektromanyetik alanlarda iyi huylu beyin tümörlerinde artış ile ilgili tartışmalı bulgular vardır. Uluslararası Kanser Araştırmaları Kurumu; çocukluk dönemi lösemisi konusundaki bulgulara dayanarak aşırı düşük frekans alanları insanlarda kansere neden olma olasılığı mevcut bir unsur olarak sınıflandırmıştır. Ayrıca cep telefonların sağlık etkileri ile ilgili çalışmalar büyüme ve gelişmeleri devam ettiği için çocuk ve gençlerin radyo frekanslı elektromanyetik alanlara daha duyarlı olduğunu göstermektedir. O yaşlarda sinir sistemleri gelişimini tamamlamadığından hassasiyetleri de daha büyüktür. Çocuklar ve gençler yaşamları boyunca bu günün yetişkinlerine göre daha fazla radyo frekanslı elektromanyetik alanlara maruz kalacaklardır. Bütün bunlardan dolayı çocuk ve gençlerin cep telefonu kullanmamaları sağlanmalıdır.
Sonuç ve öneriler
Sağlıklı yaşam davranışları kalp damar hastalıkları ve şeker hastalığı (Tip 2 Diyabet) başta olmak üzere pek çok hastalıkla birlikte kanserden korunmada da çok önemlidir. Okullarda öncelikle öğrencilerin sağlıklı kiloda olup olmadığı tespit edilerek, fiziksel aktivitelere yeterli ve etkin zaman ayrılarak, kantinlerde ve öğle menülerinde sağlıklı gıdalara yer verilerek, fazla kilolu veya şişman olanlara ayrıca özen gösterilip uygun şekilde yönlendirilerek, sağlıklı beslenme ve fiziksel aktivite yanında tütün ürünleri ve alkol kullanmamaları konusunda öğrenciler ve veliler bilinçlendirilerek çocuk ve gençlerin sağlıklı yaşam davranışları kazanmaları teşvik edilebilir.
Daha ayrıntılı bilgi için T.C. Sağlık Bakanlığının; Havanı Koru, Beslenme ve Obezite ile Kanser Daire Başkanlığı web siteleri ziyaret edilebilir.
 Fiziksel aktivite; vücutta kas hareketinin olduğu her hangi bir aktiviteyi tanımlar. Egzersiz ise; bir amaca uygun olarak planlanmış, tekrarlı olarak yapılan fiziksel aktivitedir. Diyabetli bireyde fiziksel aktivite ya da egzersizden beklenen; fiziksel uygunluğun artırılmasıdır.
Fiziksel aktivite; vücutta kas hareketinin olduğu her hangi bir aktiviteyi tanımlar. Egzersiz ise; bir amaca uygun olarak planlanmış, tekrarlı olarak yapılan fiziksel aktivitedir. Diyabetli bireyde fiziksel aktivite ya da egzersizden beklenen; fiziksel uygunluğun artırılmasıdır.
Fiziksel aktivite/egzersiz; diyabetlinin kan glukozu seviyesin1ci dengede tutmada, HbA1c değerini normal seviyede tutmada ve diyabete bağlı ileri
dönem komplikasyonların görülme riskini azaltmada etkilidir. Ayrıca; kan lipid (yağ) düzeylerinin iyileşmesi, kardiyak risk faktörlerinin minimuma indirilmesi, vücut yağlarının azalması ve psikolojik iyilik halinin artması etkileri de vardır.
Diyabette Fiziksel Aktivite/Egzersizin Etkileri
- Fiziksel aktivite/egzersiz, kan glukozu kontrolü üzerine olumlu etki sağlar,
- Hipertansiyonun kontrolüne destek olur,
- Kan yağlarının düşmesine katkı sağlar,
- Egzersiz düzenli yapılması halinde, hem genel vücut yağ dağılımını olumlu yönde etkiler hem de karın bölgesindeki yağı azaltır,
- Kaybedilen kilonun korunmasına yardımcı olur,
- Genel sağlık ve ruh sağlığının iyileştirilmesine katkı sağlar,
- Yaşam kalitesini olumlu etkiler.
Diyabetli Bireyler İçin Fiziksel Aktivite/Egzersiz Programının Yapılandırılması
Diyabetliler her yaşta, her durumda egzersiz yapabilirler. Diyabetli bireye önerilecek fiziksel aktivite/egzersiz programı öncesinde, aşağıdaki hususlara dikkat edilmelidir.
- Diyabetli bireyin fiziksel aktivite/egzersiz açısından bireysel özellikleri ve risk faktörleri belirlenir. Bireyde fiziksel kısıtlılıklar, engeller, kalça/diz protezi, dejeneratif, romatizmal hastalıklar, periferik arter hastalığı, yürürken bacak krampları, nabız, kan basıncı, diyabete bağlı sinir hastalığı, ayaklarda cilt bütünlüğünde bozulma, nefropati, nöropati, hipoglisemi atakları ve fiziksel aktiviteyi etkileyecek diğer durumlar değerlendirilir.
- Diyabetli birey, fiziksel aktiviteye başlamadan önce evde kan glukozu takibi yapmayı öğrenmiş olmalıdır. Kan glukozu ölçüm sonuçları diyabetli bireyin, egzersize başlayıp başlayamayacağına, egzersize başlamadan önce veya egzersiz esnasında ilave karbonhidrat alımı yapıp yapmayacağına karar vermesini sağlar. Diyabetli birey, fiziksel aktivite/egzersiz öncesi, esnası veya sonrasında kan glukozu ölçümü yaparak fiziksel aktivite/egzersizin kan glukozu üzerine etkisini değerlendirmelidir.
Egzersiz öncesi kan glukozu düzeyi nasıl olmalıdır:
- Egzersiz öncesi güvenli kan glukozu 100-250 mg/dl arasında olmalıdır.
- Kan glukozu 100 mg/dl’nin altında ise 15 g karbonhidrat alımı sağlanmalıdır.
- Kan glukozu 250 mg/dl veya üzerinde ise idrarda keton testi yapılmalı, keton pozitif ise normalleşinceye kadar egzersiz ertelenmelidir. Keton negatif ise ek karbonhidrat alımına gerek kalmaksızın hafif şiddette egzersizyapılabilir.
- Her koşulda önlem olarak fiziksel aktivite sırasında karbonhidrat içeren (kesme şekeri, meyve suyu, vb. gibi) besin bulundurulmalıdır.
- Egzersiz programı tanıtılır.
- Egzersizin tipi, yoğunluğu, süresi ve şiddeti mutlaka kişiye uygun olarak belirlenmelidir.
- Egzersiz, büyük kas gruplarını içermeli; aerobik tipte ve dinamik olmalıdır. Bu özellikleri sağlayabilen egzersiz türleri yürüme, yüzme veya bisiklet, vb. gibi egzersizler seçilebilir. Ancak düzenli yapılabilmesi nedeniyle tempolu yürüme, en çok tercih edilen aktivitedir.
- Diyabetli bireyde fiziksel aktivite ya da egzersiz planlanırken; hastanın yaşı, egzersizin tipi ve şiddeti, hastalığın metabolik kontrolü, kas-iskelet sistemi uygunluk düzeyi ve kalp-akciğer uygunluk düzeyi dikkate alınmalıdır.
- Tip 2 diyabetli bireyde, hastalık 35 yaşından önce ortaya çıkmış, komplikasyonsuz seyrediyor; henüz iskemik kalp hastalığı, hipertansiyon ve kan yağları yüksekliği gelişmemiş ise şiddeti gittikçe artan egzersiz eğitim programları uygundur.
- Kan glukozu ve kilo kontrolünün sağlanabilmesi için egzersiz, orta şiddette (maksimum kalp hızının %50-60’ı), uzun süreli (ortalama 45 dakika) olmalı ve düzenli yapılmalıdır.
Uygun Fiziksel Aktivite Nasıl Olmalıdır?
- Haftada üç ya da beş kez, günde 30-45 dakika yapılmalı, 48 saatten fazla ara verilmemeli,
- Hafif şiddette başlamalı, orta şiddete yavaş yavaş ilerlenmeli,
- 5-10 dakika ısınma hareketleri ile başlanmalı,
- 20-30 dakika uygun tempoda sürdürülmeli,
- 10-15 dakika’lık soğuma egzersizleri ile bitirilmelidir.
Egzersiz Yaparken Dikkat Edilmesi Gereken Durumlar
On iki haftalık düzenli yürüme programı ile tip 2 diyabette fiziksel uygunluk artar, karın bölgesinde yağ oranı azalır. Ancak hiperglisemi kontrol altında olmalı, sekonder problemler minimize edilmeli, metabolik durumuna uygun ve kişiye özel egzersiz verilmelidir.
- Egzersiz tipi, süresi ve şiddeti,
- Hastalığın şiddeti, akut veya kronik safhada oluşu,
- Eşlik eden başka bir hastalık varlığı, egzersizin yükünün artmasına veya daha fazla algılanmasına neden olur.
Bu nedenle, kişiye aktivite önerilirken, egzersiz test bulguları, iklim, çevre koşulları, entellektüel talepleri, besin alımı ve ruhsal durumu göz önüne alınmalıdır.
Egzersiz sırasında,
- Güvenli kan glukozu düzeyi sağlanmalı,
- Uygun sıvı alımı sağlanmalı,
- İyi bir ayak bakımı sağlanmalı,
- Uygun bir spor ayakkabısı seçilmeli,
- Vücut hijyenine dikkat edilmelidir.
Tablo. Komplikasyonu olan Diyabetli Bireylerde Fiziksel Aktivite/Egzersiz Önerileri
|
Önerilen Egzersizler |
Önerilmeyen Egzersizler |
|
|
Periferik ve Otonom Nöropati (Diyabete bağlı sinir hasarı) |
Ağırlık kaldırmayı içermeyen aktiviteler yapılabilir. • Yüzme • Bisiklet • Kürek çekme • Kol egzersizleri |
Ağır ve zorlayıcı egzersizler önerilmez. • Koşu bandı • Uzamış yürüyüş • Koşma • Step egzersizleri uygun değildir. |
|
Diyabetik Retinopati (Diyabete bağlı göz hasarı) |
Düşük yoğunluklu kardiyovasküler egzersizler yapılabilir. • Yüzme • Yürüme • Düşük yoğunluklu aerobik • Kondüsyon bisikleti • Dayanıklılık egzersizleri |
Ağır ve zorlayıcı egzersizler önerilmez. • Ağır kaldırma • Koşu • Yüksek yoğunluklu aerobik • İzometrik egzersizler • Raket sporları (tenis, masa tenisi vb.) |
|
Nefropati (Diyabete bağlı böbrek hasarı) |
Hafif ya da orta yoğunluklu egzersiz yapılabilir. |
Yüksek yoğunluklu egzersiz önerilmez. |
 Sigara Başta Olmak Üzere Tütün Ürünlerinin Hiçbirini Kullanmamak
Sigara Başta Olmak Üzere Tütün Ürünlerinin Hiçbirini Kullanmamak
Sigara kullanımı akciğer kanserinin en sık görülen nedenidir (%90’dan fazla). Sigara dumanında 4000’den fazla kimyasal madde olup bunlardan en az 250'sinin zararlı olduğu ve 50'den fazlasının da kansere neden olduğu bilinmektedir. Nargile, puro ve pipo da akciğer kanseri başta olmak üzere birçok kansere ve başka hastalıklara yol açmaktadır. Tütün içimi ile ilişkili olarak genel olarak başta akciğer kanseri olmak üzere, oral kavite (ağız boşluğu) ve larinks (gırtlak), mesane, özofagus (yemek borusu), karaciğer, pankreas, kemik, lösemi, mide, böbrek ve serviks (rahim ağzı) kanseri görülebilmektedir. Elektronik sigara da; zararsız olmayıp insan sağlığı açısından tehlikeli olduğu bilinen maddeler ihtiva etmektedir.
En iyisi sigara ve diğer tütün ürünlerine hiç başlamamaktır ancak başlandıysa da bırakmak gerekmektedir. Yaş ne olursa olsun veya ne kadar süre kullanıldığına bakılmaksızın, sigara başta olmak üzere tüm tütün ürünlerini kullanmayı bırakmak akciğer kanseri başta olmak üzere neden olduğu birçok kanser ve hastalığın görülme riskini düşürmekte ve daha uzun ve sağlıklı yaşamaya yardımcı olmaktadır.
Pasif İçici Olmama, Dumansız Alanlar Oluşturma
Pasif içicilik; başkalarının içtikleri veya yanan tütün ürününden -sigara, puro, pipo, nargile, elektronik sigara gibi- kaynaklanan dumanın solunmasıdır. Tütün dumanına maruziyet, dünyada her yıl birçok insanın ölümüne neden olmaktadır. Tütün dumanına maruz kalmak, akciğer ve meme kanseri ile kalp krizleri gibi birçok öldürücü hastalığa neden olmaktadır. Çocuklar tütün dumanının zararlı etkilerine karşı çok daha hassastır. Bu nedenle dumansız hava sahaları oluşturmak toplumdaki sağlıklı bireylerin bu zararlı etkilerden korunması için oldukça önemlidir. Ülkemizde de bu amaçla kapalı alanlarda sigaranın içilmesi yasaklanmıştır. Bu nedenle bizlerin de toplumda yaşayan bir birey olarak evimiz dahil sosyal yaşantı alanlarında sigara içilmesine izin vermememiz oldukça önemlidir.
 İnsülin Hakkında Temel Mesajlar
İnsülin Hakkında Temel Mesajlar
İnsülin tedavisi bir tehdit olarak algılanmamalı, gerektiğinde uygulanabilecek bir tedavi yöntemi olarak kabul edilmelidir.
- İnsülin kullanacak diyabetli insülin tedavisi ile ilgili temel bilgi ve beceriye sahip olmalıdır.
- İnsülin tedavisi uygulamaları özenli ve dikkatli yapılan bir eğitim gerektirir.
- İnsülin dozlarınızı doktorunuza danışmadan değiştirmeyiniz.
İnsülin Uygulama Zamanı
- Hızlı etkili insülinler çabuk emilir, dolayısıyla öğünden 5-15 dk önce uygulanmalıdır. Kan şekeri düzeyi normal ve hafif düşük olan hastalarda yemekle birlikte ya da yemekten hemen önce de uygulanır. Kişilerin ne kadar yemek yediklerinden emin olmadığı bazı durumlarda (örneğin küçük çocuklarda) hızlı etkili insülin, öğünden sonra yapılabilir. Bu şekilde insülin dozu yenilen karbonhidrat miktarına göre yeterli olacak şekilde ayarlanabilir.
- Kısa etkili insülinler öğünlerden önce yapılmalıdır. Çözünür (kristalize; regüler) insülinin emilimi zaman alır, dolayısıyla öğünden 30 dk önce enjekte edilmelidir. Daha erken uygulanırsa ve bireyin kan şekeri düşükse yemek öncesi hipoglisemiye sebep olabileceğinden dikkatli olunmalı ve bekleme süresi 45 dk’yı aşmamalıdır.
- Orta etkili ve uzun etkili insülinler öğünle doğrudan ilişkili değildir. Fakat yine de, NPH insülinin yemeklerden 30-45 dk önce yapılması tercih edilebilir. Diyabetlinin düzenli ana ve ara öğün alması ve hipoglisemiden korunması önemlidir. Uzun etkili insülinler günün herhangi bir saatinde yapılabilir. Fakat her gün aynı saatte yapılması önerilir.
İnsülin Uygulama Araçları
İnsülin, hali hazırda üç araç ile uygulanabilmektedir:
- İnsülin enjektörü
- İnsülin kalemi
- İnsülin pompası
İnsülin Kalemleri: İnsülin kalemleri, taşınması ve uygulaması daha kolay, doz ayarlama hatalarını azaltan araçlar olduğundan pratiktir. Görme sorunu olan hastalarda da daha kolay kullanılır. Bu nedenle insülin tedavisinde enjektörlere göre daha sık kullanılmaktadır. Fakat diyabetli bireyin insülin kalemi kullanmayı öğrenirken acil durumlarda ihtiyaç duyabileceği düşünülerek insülin enjektörü kullanımı konusunda da eğitilmesi önerilir.
Kalem ve kaleme takılan iğne uçları kişisel malzemelerdir ve sadece aynı kişi tarafından kullanılmalıdır. İğne uçları ve enjektörler tek kullanımlıktır ve lipodistrofilerden korunmak için birden fazla kullanılmaması önerilmektedir.
Bilinmesi gereken bir konu da uygun uzunlukta Enjektör/kalem iğnesinin ucunun seçilmesidir. İnsülin kalem iğneleri ülkemizde 4, 5, 6, 8, 10 ve 12.7 mm’lik olmak üzere farklı uzunlukta temin edilebilmektedir. Son rehberler; 4 ve 5 mm’lik iğne uçlarının zayıf, normal kilolu ve hafif şişman bireylerde cilt altı enjeksiyon için uygun olduğunu bildirmektedir. İğnenin ucunun doğru seçiminin yanısıra cilde giriş açısı da cilt altı dokuya enjeksiyon yapmada önemlidir. Kısa iğne uçları (4, 5 ve 6 mm’lik) 90 derecelik açı ile cildi kaldırmadan uygulanıırken, 8 mm’lik iğneler normal kilolu yetişkinde kullanılacaksa 45 derece açı ile cilde uygulanmalıdır.
İnsülin pompaları: İnsülini cilt altı dokuya sürekli biçimde ve düşük hızda veren bilgisayarlı, küçük aletlerdir. İnsülin pompasında tercihen hızlı etkili analog insülinler kullanılır, kısa etkili (kristalize) insülinler de kullanılabilir. Pompa, hem bazal ihtiyaçlara göre insülini sürekli olarak vermek hem de öğünlerde alınan karbonhidrat miktarına göre hesaplanan bolüs dozlarını cilt altına vermek için günlük insülin ihtiyacını karşılamak üzere programlanır. Diyabetlinin bireysel ihtiyacına göre, bazal insülin dozları 24 saat içinde belirli zaman dilimleri için değişik hızlarda ayarlanabilir. İnsülin pompası uygulaması, diyabet ekibi (hekim, hemşire ve diyetisyen) ve diyabetlinin birlikte çalışmasını gerektirir. Diyabetli bireyin pompa kullanmaya başlamadan önce; özellikle diyabet, insülin tedavisi, karbonhidrat sayımı ve hipoglisemi konularında eğitimden geçmesi, öğünde tükettiği karbonhidrat ve miktarına göre insülin doz hesabını yapması; ek olarak pompa kullanmayı ayrıntılı bir şekilde öğrenmesi gerekir. İnsülin pompası ile tedavi, bu konuda deneyimli merkezlerde yürütüldüğünde başarılı bir yöntemdir. Psikolojik ve motivasyonel destek verilmesi, diyabetlnin pompa tedavisine uyum sağlamasında etkili olur .
İnsülin Uygulama Bölgeleri ve Bölge Rotasyonu
İnsülinler karın, uyluk, üst kol ve kalça olmak üzere farklı bölgelerden yapılabilmektedir. İnsülin en hızlı karın bölgesinden emilir. Emilim hızı sırasıyla üst kol, uyluk ve kalçadan yapıldığında daha yavaştır.
Bu nedenle emilim hızı ve bahsedilecek diğer özellikler nedeniyle bu bölgelerden biri enjeksiyon için tercih edilir. Hastaların en sık kullandığı bölge karın ve bacaklardır.
Sürekli aynı bölgeden enjeksiyon yapmaya bağlı sorunları önlemek için enjeksiyon bölgeleri arasında rotasyon yapılmalı, yani uygulama yapılan bölgeyi düzenli olarak değiştirilmelidir.
Aynı öğünde aynı bölge tekniği: Her bir enjeksiyon zamanı için bir bölge belirlenir (sabahları karın, öğlenleri kol, akşamları bacak, yatma zamanında kalça vb. gibi). Kol, bacak ve kalça sağ, sol olarak kendi içinde ikiye, karın bölgesi ise dört kadrana bölünür, her kadran saat yönünde bir hafta kullanılır. Eğer kalça kullanılmayacak ise yatmadan önce yapılan insülin de bacaktan uygulanabilir.
- Haftalık bölge rotasyonu: Günde tek doz veya iki doz insülin kullanılıyorsa haftalık bölge rotasyonu uygulanabilir .
Aynı bölge içindeki insülin uygulamaları arasında en az bir parmak mesafe olmasına dikkat edilir, birbirine çok yakın yapılırsa yağ dokusunda artma veya seyrek olarak da azalma, dolayısıyla insülin emiliminde azalma olur.
- Çimdik tekniği: İnjeksiyonlar, 8 mm’lik. veya daha uzun iğne ucu kullanılıyorsa çimdik tekniği uygulanır. Baş parmak ve işaret parmağı ya da orta parmak ile enjeksiyonun yapılacağı bölge hafifçe kavranır ve yukarı kaldırılır. Çimdik tekniği uygulanmada uzun iğne uçları ile yapılan enjeksiyonlarda, kas dokusuna enjeksiyon yapma riski vardır. Kısa uçlu iğneler (4, 5 ve 6 mm) kullanılıyorsa çimdik tekniğine gerek yoktur, 90 derece ile cilde girilerek enjeksiyon yapılması uygundur.
İnsülin Tedavisinin Yan Etkileri
- Kilo Artışı: İnsülin tedavisinin başlangıcında birkaç faktörün etkisiyle (kaybedilmiş yağ ve kas dokusunun yeniden kazanılması, su ve tuz tutulumu olması ve glukozürinin azalmasına bağlı olarak) kilo artışı beklenir. Daha sonra hipoglisemi korkusu ve dengesiz beslenme kilo artışının sürmesine neden olabilir.
- Lipohipertrofi: Hasta eğitimi ve doğru insülin uygulaması ile önlenebilir.
- Kanama, Sızma ve Ağrı: Enjeksiyonun kapiller damarlanmanın görünmediği bir bölgeye yapılması ile kanama önlenir. Enjeksiyon bittikten sonra iğnenin 5-10 saniye kadar cilt altında bekletilmesi veya uzun iğne kullanılması ile insülinin sızması azaltılabilir. Özellikle asit insülinler (örneğin glargin) ile enjeksiyon sırasında hafif ağrı hissedilebilir, önemsizdir.
İnsülinlerin Saklanması
- Açılmamış insülin flakon ve kartuşları son kullanım tarihine kadar buzdolabında 2-8 ºC’de saklanabilir. Buzdolabı kapağı bu dereceler arasında değilse kullanılmamalıdır, ayrıca insülinlerin buzluğa yakın raflarda tutulmasından kaçınılmalıdır.
- İnsülin flakonu açıldıktan sonra mümkünse buzdolabında ya da 30 ºC’nin altında, oda sıcaklığında 28 gün saklanabilir (Hastanede kullanırken açtığınız tarihi üzerine yazınız ve açılmamış bir flakonu kullanırken son kullanım tarihini kontrol ediniz).
- Orta veya uzun etkili ya da karışım insülin preparatları açıldıktan 15 gün sonra biyolojik aktivitelerini hafifçe yitirmeye başlar. Birey ve hastalıktan kaynaklanan şartlar değişmediği halde glisemik kontrol bozulmaya başlarsa bu faktör göz önünde bulundurulmalıdır.
- İnsülinler kesinlikle dondurulmamalıdır.
- İnsülinler soba, kalorifer gibi ısı kaynağından uzak tutulmalıdır.
- İnsülinler doğrudan güneş ışığına maruz kalmaktan ya da kuvvetli çalkalamadan hasar görebilir.
Diyabetlinin temel eğitimi ve insülin uygulama eğitimi alması sağlanmalıdır.

Sağlıklı kiloda olup olmadığımızı nasıl bilebiliriz?
On dokuz yaş ve üzeri erişkinler, beden kütle indekslerini (BKİ) hesaplayarak normal kiloda olup olmadıklarını öğrenilebilirler. Beden kütle indeksi, kilogram olarak vücut ağırlığının, metre cinsinden boy uzunluğunun karesine bölünmesiyle hesaplanır (kg/m2).
Vücut Ağırlığı (kg)
BKİ= --------------------------------------------------------
Boy uzunluğu (m) X Boy uzunluğu (m)
Beden kütle indeksine göre obezite sınıflaması Tablo 2’de gösterilmiştir. Ayrıca sağlıklı olmak açısından bel çevresi ile bel çevresinin kalça çevresine oranı da önemlidir.
Dünya Sağlık Örgütünün 19 yaşına kadar beden kütle indeksinin yaş ve cinsiyete göre belirlenmiş persentil eğrileri bulunmaktadır. Beş yaş altı çocuklarda yaş ve cinsiyete göre belirlenmiş çizelgelerde 97. Persentil üzeri fazla kilolu ve 99. Persentil üzeri obez olarak tanımlanır. Beş yaş ve daha büyük çocuklarda ise 85. ile 97. persentil arası “fazla kilolu”, 97. persentil üzeri ise “obez” olarak tanımlanmaktadır (Birinci Basamak Sağlık Kurumları İçin Obezite ve Diyabet Klinik Rehberi Ek 2-3. Kaynak no:7).
Şişmanlık (obezite), Dünya Sağlık Örgütü (DSÖ) tarafından “sağlığı bozacak ölçüde vücutta aşırı yağ birikmesi” olarak tanımlanmaktadır. Obezite; meme, kalın barsak (kolorektal), rahim ağzı (serviks), rahim (endometrium), yumurtalık (over), safra kesesi, böbrek, prostat ve karaciğer kanseri ile birlikte birçok hastalığın (kalp damar hastalıkları ve şeker hastalığı (Tip 2 Diyabet) gibi) riskini de arttırmaktadır. Günümüzde obezitenin en sık nedeni enerjisi yüksek gıdalara kolay ulaşılmasıyla birlikte fazla kalori alımı ve durağan yaşamdan dolayı yeterli fiziksel aktivite yapmamaktır.
Yeterli ve Dengeli (Sağlıklı) Beslenmek ile ilgili detaylı bilgi için tıklayınız.
 Tip 1 diyabet, insülinin keşfinden önce ölümcül bir hastalık iken insülinin tedavide kullanılması ile birlikte kronik hastalıklar arasına girmiştir. İnsülin, 1921 yılında Banting ve Best tarafından keşfedildikten sonra, ilk kez 1922’de bir diyabetlide denenmiş, 1923’de ise ticari üretimine başlanarak diyabet tedavisindeki yerini almıştır. Bu gelişme, modern diyabet tedavisindeki en önemli adımdır.
Tip 1 diyabet, insülinin keşfinden önce ölümcül bir hastalık iken insülinin tedavide kullanılması ile birlikte kronik hastalıklar arasına girmiştir. İnsülin, 1921 yılında Banting ve Best tarafından keşfedildikten sonra, ilk kez 1922’de bir diyabetlide denenmiş, 1923’de ise ticari üretimine başlanarak diyabet tedavisindeki yerini almıştır. Bu gelişme, modern diyabet tedavisindeki en önemli adımdır.
İnsülin
İnsülin, pankreas bezinin Langerhans adacıklarındaki beta hücrelerinden salgılanan bir hormondur. Temel etkisi, kan şekeri seviyesini düşürmektir. Sağlıklı ve normal kilolu bir yetişkinde günlük insülin üretimi yaklaşık 40
± 8 IU’dir. Metabolizması normal olan kişilerde kan şekerinin yükselmesine cevap olarak insülin salınımı artar. Kan şekeri seviyesindeki 10 mg/dl’lik küçük bir artış, insülin salınımını uyarır. Ağızdan besin alımını izleyen ilk 15 dakikada kanda insülin düzeyi hızla artar.
Tip 1 diyabette insülin üreten beta hücre sayısının azalması nedeniyle çok ağır insülin eksikliği vardır, bu sebeple bireyin günlük ihtiyaçlarını karşılayacak insülinin dışarıdan verilmesi gerekir. Tip 2 diyabet de ilerleyici bir hastalıktır. Başlangıçta, genellikle insülin ihtiyacı olmaz ancak tanı konulduktan sonraki 10 yıl içerisinde tip 2 diyabetli bireylerin en az üçte biri, insülin üretimindeki azalma nedeniyle insüline ihtiyaç duyar hale gelebilir.
İnsülin miktarı, ‘internasyonel ünite (IU)’ olarak tanımlanır. Bir IU insülin; 10 saat aç bırakılmış, 2 kg ağırlığındaki bir tavşanın kan şekerini 120 mg/dl’den 45 mg/dl’ye düşüren insülin miktarı olarak tanımlanmıştır. İnsanlarda ise 1 IU insülin ile kan şekeri düzeyinin düşme miktarı kişiden kişiye değişir.
a. İnsülin Çeşitleri
İnsülin; keşfinden sonraki ilk dönemde sığır, daha sonra ise domuz pankreasından elde edilirken, 1980’li yıllarda biyosentetik insan insülinleri üretilmiştir. Günümüzde, diyabet tedavisinde saflaştırılmış insan insülinleri veya insülin analogları tercih edilmektedir. İnsülin analogları, etki süreleri ve bazı özellikleri ile kan şekeri ayarını daha da kolay sağlamak amacıyla geliştirilmiştir.
b. İnsülin Çeşitleri ve Etkileri
Diyabeti olmayan sağlıklı bireylerde normal fizyolojik insülin salınımı iki şekilde gerçekleşir:
- Bazal İnsülin: Kan şekerinin çok yükselmediği öğün dışındaki saatlerde ve gece saatlerinde ihtiyacı karşılayan insülin salınımıdır. Bireylerin ihtiyacı oranında salgılanır, özellikle gecenin ilerleyen saatlerinde karaciğerden glukoz çıkışını (hepatik glukoz çıkışı) baskılamak üzere hafif bir artış gösterir.
- Bolüs (Prandiyal) İnsülin: Yemeği takiben kanda glukoz ya da amino asitler vb. gibi diğer maddelerin artışı ile tetiklenen insülin salınımıdır. Bolüs insülin enjeksiyonunu takiben kan insülin düzeyleri (dalgaları) öğünün karbonhidrat miktarına ve içeriğine göre değişir. Normal olarak bolüs insülin salgısı, yemekten 20 ile 30 dk sonra pik yapar ve 2 saat içinde bazal düzeylerine geri döner.
Günümüzde tip 1 diyabetli veya insülin rezervi azalmış tip 2 diyabetli bireylerin tedavisinde daha iyi glisemik ayar yapılabilmesi için ‘bazal-bolüs’ insülin uygulama yöntemi geliştirilmiştir. Bu yoğun enjeksiyonla insülin uygulama yöntemi, diğer geleneksel insülin uygulamalarına (tedavilerine) göre sağlıklı bireylerdeki insülin salgısını daha iyi taklid edebilmektedir.
Ayrıca hastalara kullanım kolaylığı sunmak üzere bolüs ve bazal etki gösteren insülinlerin belirli oranlarda karıştırılarak hazırlanması ile hazır karışım insülinler elde edilmiştir.
Halen kullanılan insülinler (insan insülini, insülin analogları) rekombinant DNA tekniği ile elde edilmektedirler. Son yıllarda biyobenzer insülinler de kullanıma girmiştir.
Tablo. İnsülin Çeşitleri ve Etki Süreleri
|
İnsülin Tipi |
Jenerik Adı |
Etki Başlangıcı |
Pik Etkisi |
Etki Süreci |
|
Kısa Etkili (Human Regüler) |
Kristalize İnsan İnsülini |
30-60 dk |
2-4 st |
5-8 st |
|
Hızlı Etkili (Bolus Analog) |
Glulisin İnsülin |
15 dk |
30-90 dk |
3-5 st |
|
Lispro İnsülin |
||||
|
Aspart İnsülin |
||||
|
Orta Etkili (Human NPH) |
İnsan NPH İnsülini |
1-3 st |
8 st |
12-16 st |
|
Uzun Etkili (Bazal Analog) |
Glargin İnsülin |
1 st |
Piksiz |
20-26 st |
|
Detemir İnsülin |
||||
|
Ultra Uzun Etkili (*) Bazal Analog |
Degludec İnsülin |
2 st |
Piksiz |
40 st |
|
Hazır Karışım Human (Regüler + NPH) |
%30 Kristalize + %70 NPH İnsan İnsülin |
30-60 dk |
Değişken |
10-16 st |
İnsülin Tipi |
Jenerik Adı |
Etki Başlangıcı |
Pik Etkisi |
Etki Süreci |
|
Hazır Karışım Analog (Lispro + NPL) |
%25 İnsülin Lispro + %75 İnsülin Lispro Protamin |
10-15 dk |
Değişken |
10-16 st |
|
%50 İnsülin Lispro + %50 İnsülin Lispro Protamin |
||||
|
Hazır Karışım Analog (Aspart + NPA) |
%30 İnsülin Aspart + %70 İnsülin Aspart Protamin |
10-15 dk |
Değişken |
10-16 st |
|
Hazır Karışım Analog (Aspart + Degludec) (*) |
%30 İnsülin Aspart + %70 İnsülin Aspart Degludec |
10-15 dk |
Değişken |
40 st |
|
(*)Ülkemizde mevcut değildir. |
||||
Her insülinin etki profili, etkinin başlama zamanı, pik etki (insülinin kanda en yüksek konsantrasyonda olduğu zaman) ve etki süresi farklı olduğu için insülin tedavisi bireysel olarak planlanmalıdır.
İnsülin çeşitleri, etkilerine göre belirli renklerle kodlanmıştır. Ülkelere göre insülinlerin ticari isimleri değişebilmekte fakat renk kodları aynı kalmaktadır. Bu özellik, ülkelerarası seyahatlerde kullandığı insülini temin etme konusunda, diyabetlilere kolaylık sağlamaktadır. Ayrıca eğitimler sırasında renkler bazı hastaların tedaviyi anlamalarını ve uyum sağlamalarını da kolaylaştırmaktadır.
c. Kimler İnsülin Kullanır?
- Tip 1 diyabetliler (çocukluk çağı/genç veya erişkin/ileri yaşta tanı konulan tüm tip 1 diyabetliler).
- Diyabet komasına giren hastalar [(DKA, HHD).
- Bazı durumlarda tip 2 diyabetliler (infeksiyon, cerrahiye hazırlık, gebelik, ileri evrede karaciğer ve böbrek hastalığı, miyokard infarktüsü (Mİ), OAD’lere
yanıtsızlık, yüksek dozda kortizon kullanımı).
- Hastalığın doğası gereği, uzun süreli tip 2 diyabeti olan hastaların bir bölümü de pankreas beta hücrelerinin işlevlerinin azalması sonucu, kalıcı insülin tedavisine ihtiyaç duyabilir.
- Komplikasyon gelişmiş olan tip 2 diyabetliler.
- Tıbbi beslenme tedavisi ile glisemi düzeyleri kontrol altına alınamayan gebelik diyabeti olan kadınlar.
İnsülin Tedavi Yöntemleri
Diyabetli bireylerde insülin tedavisi, sağlıklı bireyler örnek alınarak fizyolojik insülin salınımını taklit edecek şekilde planlanır. İnsülin tedavisindeki temel amaç, diyabetli bireylerin sağlıklı bireylerdekine benzer kan şekeri düzeylerine sahip olmalarını sağlamaktır. Bu amaca uygun pek çok farklı insülin ve tedavi seçeneği geliştirilmiştir. Seçilen bir tedavi rejimi diyabetlinin gereksinimlerine göre biçimlendirilir. Buna göre;
- Diyabetin tipi,
- Kişinin entelektüel düzeyi ‘önerilecek yönteme uyma becerisi’
- Kişinin yemek yeme ve egzersiz yapma alışkanlıkları,
- Kendi kendine kan şekerini izleme becerisi ve uygulaması,
- Kontrol sıklığı,
- Kan şekeri sonuçları,
- Diyabetlinin yaşı,
- Diyabetlinin kendi bakımını yapma becerisi,
- Bireyselleştirilmiş kan şekeri hedefleri göz önüne alınarak bireye özgü insülin tedavi yöntemi belirlenir.
Hekim, bu özellikleri dikkate alarak hangi insülinin, hangi dozda ve sıklıkta kullanılacağına dair bir tedavi yöntemi önerir.

Yeterli düzeyde fiziksel aktivite yapmak
Fiziksel aktivite egzersiz ve sporu da kapsayan geniş bir kavramdır. Her yaş grubunda düzenli fiziksel aktivite;
- Sağlıklı olmayı sağlar.
- Fiziksel performans kapasitesini artırır
- Vücut ağırlığı kontrolüne yardımcı olur.
- Yaşam kalitesini artırır.
- Denge ve koordinasyonu geliştirir.
- Karın bölgesinde yağlanmayı azaltıp, kemik ve kas kuvvetini artırır.
- Kalp damar hastalıklarının görülme riskini azaltır.
- Kanda yağ (lipid) ve kolesterol düzeyini düşürür.
- Şeker hastalığı (Tip 2 diyabet) riskini azaltır.
- Bazı kanser türlerinin (meme, kalın bağırsak gibi) görülme riskini azaltır.
- Bireyin kendisini daha iyi hissetmesini sağlar, depresyon riskini ve stresi azaltır.
Bu amaçla yetişkinlerin en az 10 dakika olmak kaydıyla haftada 150 dakika, gençlerin ise her gün en az bir saat fiziksel aktivite yapması önerilmektedir. Fiziksel aktivite olarak hızlı tempoda yürüme, koşma, bisiklete binme, paten kayma, ip atlama, futbol, basketbol, voleybol, yüzme ve tenis gibi sporlar yapılabilir. Kas kuvvetini ve gücünü artırmaya yönelik, şınav, mekik veya ağırlık kaldırma gibi aktiviteleri de yapmak sağlıklı olmak açısından önemlidir.
 İNSÜLİN DIŞINDA KAN ŞEKERİNİ DÜZENLEYİCİ İLAÇLAR
İNSÜLİN DIŞINDA KAN ŞEKERİNİ DÜZENLEYİCİ İLAÇLAR
Yeni tanı alan diyabetli bireylerin tedavisine, tıbbi beslenme tedavisi ve fiziksel aktivite ile birlikte, eğer kullanımını engelleyen bir durum yoksa, metformin ile başlanır. Kan şekeri kontrol altına alınıncaya kadar iki ayda bir kontrol yapılır, yeterli kan şekeri ayarı sağlanamıyorsa diğer aşamalara geçilerek tedavi yoğunlaştırılır. Başlangıçtaki kan şekeri düzeyleri çok yüksek ise, ağızdan alınan birden fazla ilaç veya insülin kullanılması gerekebilir. Bu bireylerde kan şekeri kontrolü sağlandığı zaman tedavi yeniden gözden geçirilerek basitleştirilebilir.
Kan şekerini düzenleyici ilaçların etkileri birbirinden farklıdır . Bu ilaçlar; insülin salgılanmasını artırmak, insülin etkisini güçlendirmek, sindirim kanalında insülin salgılatıcı hormonlara (inkretin hormonlar) etki etmek, böbreklerden şekerin geri alınmasını engellemek veya karbonhidratların parçalanmasını geciktirmek suretiyle etkili olurlar. Bu nedenle hekim, her diyabetli hastasına farklı ilacı/ilaçları tercih eder ve sonuç olarak bir diyabetlinin ilacı diğer bir diyabetliye iyi gelmeyebilir.
İlaç ve ilaç kombinasyonu seçiminde, ilaçların1cHbA1c’yi düşürmedeki etkinlikleri, yan etkileri ve maliyetleri göz önünde bulundurulur. En iyi kan şekeri kontrolü, en az yan etki ve en az maliyeti olan seçenek tercih edilir.